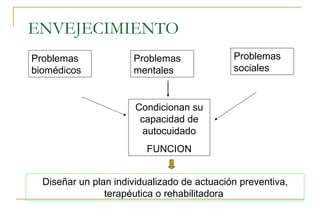
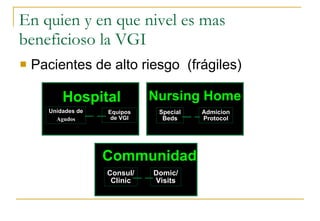
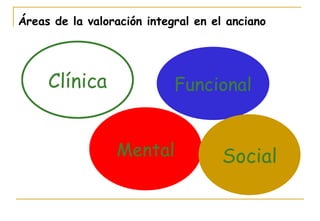
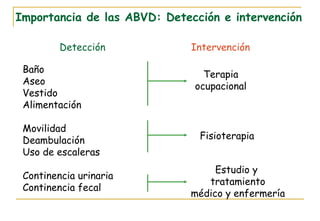
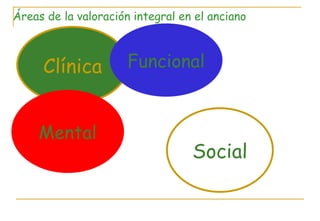
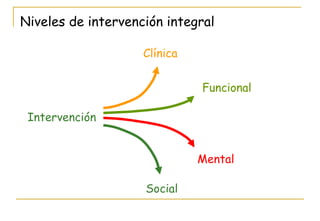
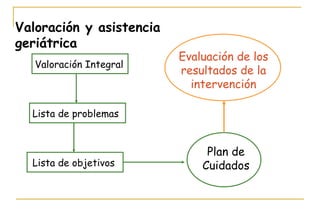
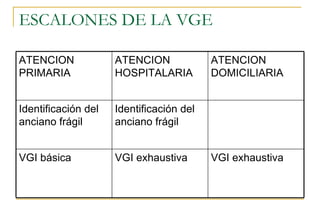
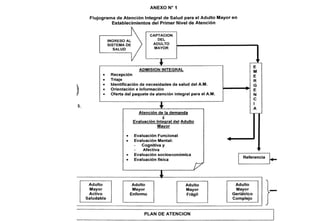
El documento describe la valoración geriátrica integral del adulto mayor. Explica que la valoración debe ser multidimensional e interdisciplinaria para evaluar las capacidades y problemas del paciente en los ámbitos clínico, funcional, mental y social. El objetivo es desarrollar un plan de tratamiento individualizado que mejore la calidad de vida y funcionalidad del anciano.