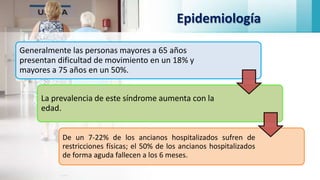
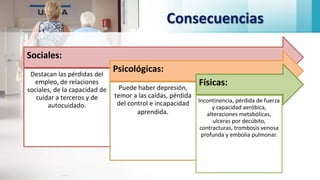
Las caídas en adultos mayores constituyen un síndrome geriátrico importante debido a su alta incidencia y consecuencias. Los factores de riesgo son multifactoriales e incluyen patologías, alteraciones sensoriales, deterioro cognitivo y ambientales. Esto puede conducir a inmovilidad, pérdida de autonomía, fracturas y empeoramiento de la calidad de vida. El pie del adulto mayor también presenta alteraciones como callosidades, deformidades de los dedos, y uñas hipertróficas o encarnadas, deb