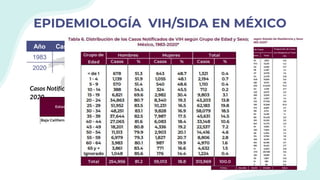
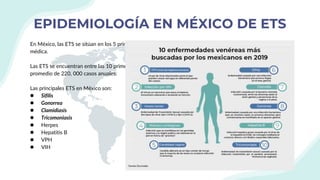
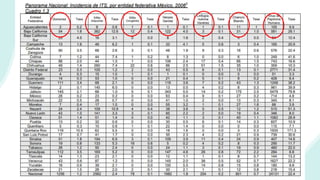
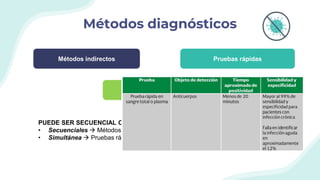
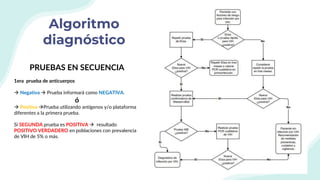
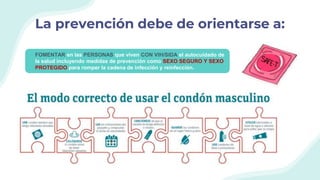
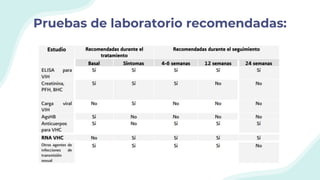
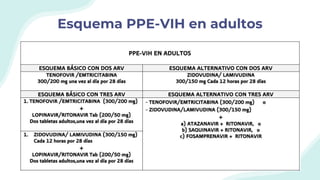
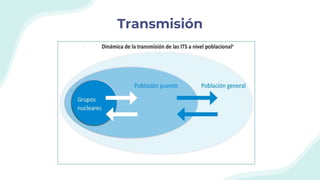
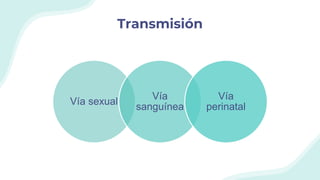
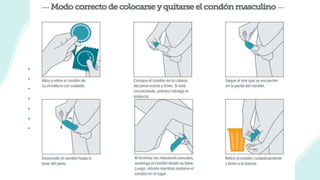
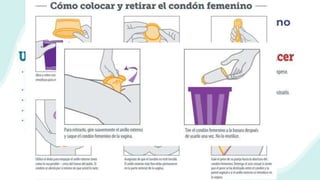
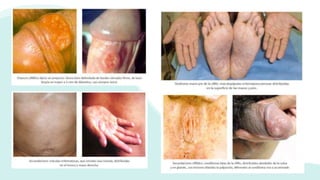
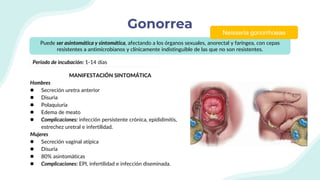
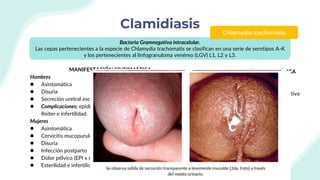
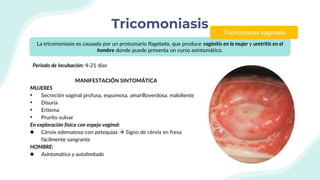
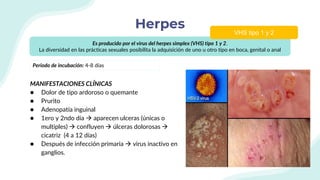
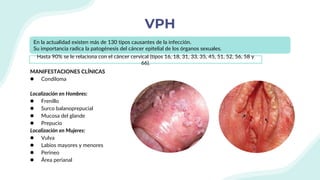
El documento resume la epidemiología mundial y en México del VIH y las enfermedades de transmisión sexual. A nivel mundial, en 2019 había 38 millones de personas viviendo con VIH, con 1.7 millones de nuevas infecciones y 690,000 muertes ese año. En México, los casos notificados de VIH han aumentado desde 67 en 1983 a 7,459 en 2020. La prevención debe enfocarse en grupos vulnerables y orientarse a promover prácticas sexuales seguras, control de otras infecciones, y participación social contra el estigma.