Pie diabético: causas, síntomas y tratamiento
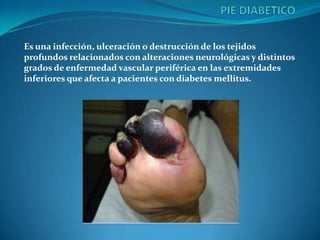
- 1. Es una infección, ulceración o destrucción de los tejidos profundos relacionados con alteraciones neurológicas y distintos grados de enfermedad vascular periférica en las extremidades inferiores que afecta a pacientes con diabetes mellitus.
- 2. PERIODO PREPATOGENICO La alteración de base allí es neuropàtica, es decir causada por lesiones en los nervios mixtos, sensitivos y motores que van por la periferia del organismo, inervando principalmente los músculos y la piel.
- 3. PERIODO PREPATOGENICO NEUROPATÍA PERIFÉRICA: La prevalencia de esta en los diabéticos con más de 20 años de evolución de su enfermedad FACTORES ORTOPEDICOS: Dedos en martillo, hallux valgo, callosidades son algunas de las alteraciones del pie que predisponen a las lesiones artropatía de charcot : se definir como la subluxación plantar del tarso, pérdida de la concavidad medial del pie causada por el desplazamiento de la articulación calcáneo-astragalina, asociada o no a la luxación tarsometatarsal ENFERMEDAD VASCULAR PERIFÉRICA: Es de alta prevalencia especialmente en los diabéticos tipo 2,en los cuales se constata su existencia clínica en el 8% de los recién diagnosticados,15% a los diez años de enfermedad y en el 45% a los 25 años de diabetes
- 4. TRIADA ECOLOGICA AGENTE: DIABETES NEUROPATÍA PERIFÉRICA FACTORES ORTOPÉDICOS ENFERMEDAD VASCULAR PERIFÉRICA INFECCIONES HUESPED: Pacientes con diabetes Sexo Masculino MEDIO AMBIENTE: Tabaquismo. Sedentarismo Hábitos alimenticio Padecimiento de diabetes durante más de 10 años
- 5. PERIODO PATOGENICO Etapa subclínica: La neuropatía diabética aparece, particularmente cuando los niveles de glicemia no han estado adecuadamente controlados, lo que daña el nervio en sí por acúmulo de algunos azúcares que lo edematizan y destruyen, o daña los microvasos que lo nutren. La neuropatía es capaz de producir traumá, una lesión y/o ulceración en el pié. Si hay isquemia, los vasos arteriales de la pierna se obstruyen, la lesión puede ser más grave y dolorosa, se presenta sobre-infección por gérmenes difíciles de erradicar como anaerobios, que proliferan fácilmente pues esos tejidos están con falta de oxígeno.
- 6. ETAPA CLINICA SIGNOS Y SINTOMAS Vasculares Pies fríos, dolor en reposo (nocturno), disminución de la irrigación, disminución temperatura, rubor. Neurológico Ardor, hormigueo, parestesias, dolor e hiperestesia, hipersensibilidad, sequedad piel, disminución de la sudoración, heridas que no cicatrizan, cambios de coloración piel. Gangrena La progresión de la isquemia lleva a desarrollar gangrena. Esta se puede definir como la muerte y putrefacción del tejido. Se ha descrito que hasta un tercio de los diabéticos pueden tener pequeñas áreas de gangrena. La gangrena puede ser causada por una embolia, un trombo, condiciones vasoespáticas, traumas, temperaturas extremas o infecciones.
- 7. COMPLICACIONES FACTORES DE RIESGO Genética Hipertensión Edad, Tabaco, Hipertrigliceridemia, Obesidad Historial de amputaciones previas Hiperglucemia Hipercolesterolemia Falta de ejercicio.
- 8. DIAGNOSTICO HISTORIA CLÍNICA COMPLETA antecedentes patológicos, personales examen completo del pie: presencia de lesiones, infección Valorando el sistema arterial periférico en los pies y las piernas se realiza la palpación delos pulsos femoral, poplíteo pedio dorsal y tibial. La disminución o la ausencia de pulsos indica una Enfermedad Arterial Periférica. El arteriograma es el estudio para determinar la localización y la gravedad de la oclusión. Se usa en casos en que el paciente tenga una isquemia crónica con retraso de curación de lesiones o úlceras, gangrena. La angiografía determinará si el paciente es candidato a una reconstrucción arterial o a una amputación. Siempre debe incluir el pie aunque se demuestre que la oclusión se localiza en las arterias de la pierna.
- 9. TRATAMIENTO Lavarse los pies todos los días con agua tibia y un jabón suave y luego secarlos muy bien. Protegerse los pies con zapatos cómodos, que no se ajustados. Ejercitarse a diario para promover una buena circulación. Visitar a un podólogo para que identifique problemas en los pies o para que extirpe callos o protuberancias en los mismos. Aliviar presión del pie: el reposo es muy importante en la curación de las úlceras diabéticas. Desbridamiento: la remoción quirúrgica del tejido desvitalizado de las heridas ha demostrado curar más rápidamente las úlceras neuropatías. Drenaje y curaciones de las heridas con solución salina.se recomienda cubrirla con apósito impregnado con coloides que mantengan la humedad. Mejorar el flujo vascular: la pentoxifilina se ha utilizado con la intención de mejorar la llegada de sangre a nivel distal. la revascularización agresiva cuando hay severo compromiso vascular ha demostrado disminuir las amputaciones
- 10. PREVENCION PRIMARIA El control de los niveles de insulina Control de niveles de colesterol y triglicéridos Educar a la persona sobre su enfermedad Visitas a dietista para hacerles un plan nutricional. Visitas rutinarias al podólogo. Calzado y tratamientos ortopodológicos se usan para reducir presiones en el pie y aliviar la de ambulación.
- 11. PREVENCION SECUNDARIA Detectar y tratar el pie de riesgo y evitar progresión de la enfermedad. Curar la úlcera desbridamiento, gestionar la humedad y controlar la infección. - Descargar el pie afectado, mediante descargas provisionales o definitivas (ortosis digito metatarsales de silicona o plantillas). - Reposo. El Podólogo identifica, diagnostica y trata las lesiones típicas del pie en el paciente diabético y las corrige mediante las diversas disciplinas terapéuticas que utiliza. (quiropodía, ortopodología, cirugía
- 12. PREVENCION TERCIARIA Diseñar ortosis. Equilibrar la alteración de la deambulación y evitar la progresión de la enfermedad. En ocasiones el podólogo realiza elementos sustitutivos para aquellos pacientes que han sufrido perdida de dedos , para evitar que los dedos adyacentes puedan desviarse.
- 13. CUIDADOS PARA EL PIE DIABETICO 1. Procure que el control de su glucosa sea lo mejor posible. 2. Vigile todos los días sus pies. Si tiene problemas visuales, solicite la ayuda de un familiar. Inspeccione la presencia de rozaduras, llagas, cortes, ampollas, durezas, áreas enrojecidas o hinchadas. 3. Lave diariamente sus pies con agua templada y jabón suave y neutro. El baño no debe durar más de 10 minutos. Séquese bien. 4. No utilice agentes irritantes como callicidas, cuchillas, alcohol, yodo, agua salada. Si se utiliza esparadrapo, debe ser hipoalérgico. 5. Evite que los pies estén demasiado húmedos o demasiado secos. Mantenga la piel suave e hidratada (puede utilizar una crema hidratante). 6. Lime sus uñas (no las corte) semanalmente o más a menudo si es necesario, en línea recta, con lima de cartón. 7. Protéjase del calor y el frío: no camine descalzo por la playa o superficies calientes, póngase calcetines por la noche si se le enfrían los pies, no se ponga mantas eléctricas, bolsas de agua caliente, hielo. 8. Utilice calzado adecuado tanto dentro como fuera de casa. Utilice gradualmente los zapatos nuevos. Los calcetines no deben oprimirle, no utilice tejidos sintéticos. 9. Camine diariamente (siempre calzado), eleve piernas y tobillos arriba y abajo 5 minutos 2 ó 3 veces al día, no fume. Practique deporte si no hay contraindicación. 10. Consulte a su podólogo y/o a su médico si precia cualquier lesión.