NODULO PULMONAR.pptx
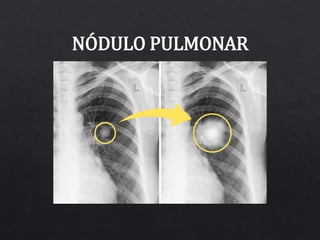
- 2. ⦿Lesión redondeada, irregular o bien definida, bien o mal delimitada, menor a 30 mm (las de mayor tamaño se denominan masa) completamente rodeada de pulmón bien aireado y que no está asociado a adenopatías, atelectasias, afectación hiliar o derrame pleural. ⦿Por frecuencia: 1º Granuloma, 2º Carcinoma broncogénico, 3º Hamartoma y 4º Metástasis única.
- 3. ⦿Hallazgo cada vez más frecuente en la práctica clínica diaria por el elevado número de exploraciones que se realizan (Radiografías simples, TC). ⦿Se detectan en el 0,2% de las Rx torax. ⦿La prevalencia de nódulos pulmonares en sujetos fumadores asintomáticos es de hasta un 66%, siendo la mayoría de ellos de naturaleza benigna (99%).
- 5. ⦿Pseudonódulo o falso positivo (superposición, electrodo, no procedencia de pulmón (piel, pleura…). ⦿Inflamatorio-infeccioso. ⦿Neoplásico. ⦿Anomalía del desarrollo. ⦿Vasculopatía.
- 7. ⦿Edad (raro < 35 años). ⦿Historia de tabaquismo. ⦿Antecedentes laborales (exposición a determinadas sustancias, sobre todo asbesto). ⦿Enfermedad pulmonar previa (EPOC , fibrosis pulmonar, Ca pulmonar previo, antecedente de daño pulmonar por SDRA previo, radioterapia previa).
- 8. Para mayor probabilidad de malignidad: Características clínicas EDAD DEL PACIENTE FACTORES DE RIESGO DE MALIGNIDAD FACTORES DE RIESGO DE NÓDULOS BENIGNOS • 35 a 39 años: 3 % • 40 a 49 años: 15 % • 50 a 59: 43 % • ≥60 años: >50 % • antecedentes de tabaquismo • fumadores actuales • antecedentes familiares • sexo femenino • Enfisema • neoplasias malignas previas • exposición al amianto es mucho más probable que los nódulos que se encuentran en pacientes inmunocomprometidos representen una infección que una malignidad
- 9. ⦿Tamaño: En Rx simple mínimo para detectar 9 mm. ⦿Nódulos >2 cm: 64-82% probabilidades de malignidad. ⦿La mayoría de los nódulos menores de 10 mm (los difícilmente detectables en Rx convencional) son benignos (en pacientes sin antecedente de neoplasia).
- 10. • Estabilidad (al menos 2 años): • Tiempo de duplicación: • Maligno: TD entre 20 – 400 dias • Benigno: < 20 o >400 dias. (muy rápida orienta hacia etiología infecciosa, muy lenta hacia patología benigna). • Una lesión esférica duplica su volumen cuando aumenta su diametro un 26% • Calcificación: Hasta 13,4% de nódulos malignos pueden tener Ca+ +
- 12. HAMARTOMA
- 14. • • • • •
- 18. • • • • •
- 22. A. TUMORAL a) Malignos 1.Metástasis 2. Linfoma 3. Carcinoma broncogénico múltiple 4. Sarcoma de Kaposi b) Benignos 1. Hamartoma 2. Leiomiomatosis 3. Hamartomas fibroleiomiomatosos 4. Endometrioma B. VASCULAR 1. Malformaciones arteriovenosas 2. TEP con infartos organizados 3. Embolismos sépticos 4. Hematomas C. ENFERMEDADES COLÁGENAS 1.Granulomatosis de Wegener 2. Nódulos reumatoideos D. PROCESOS INFLAMATORIOS 1. Hongos: coccidioidomicosis, histoplasmosis, criptococosis. 2. Bacterias: nocardia, micobacterias 3.Virus: sarampión 4. Parásitos: hidatidosis 5. Sarcoidosis 6. Neumonía organizada 7. Atelectasia redonda 8. Pseudotumores inflamatorios E. ENFERMEDAD POR DEPÓSITO DE SUSTANCIAS 1. Amiloidosis F . ENFERMEDADES POR INHALACIÓN 1. Silicosis 2. Neumonía lipoidea
- 25. Biopsia no quirúrgica: Tomando muestras del nódulo a través de las vías respiratorias (técnicas broncoscópicas) o a través de la pared torácica (biopsia transtorácica con aguja). Se prefiere la biopsia no quirúrgica en pacientes que tienen un nódulo con riesgo intermedio (5 a 65 %) de malignidad o en pacientes con alto riesgo (>65 por ciento) que no son candidatos quirúrgicos o prefieren un abordaje no quirúrgico. Las indicaciones adicionales pueden incluir pacientes en quienes se sospecha un diagnóstico benigno que requiere tratamiento. Diagnóstico
- 26. Técnicas broncoscópicas ●Biopsia transbronquial guiada por broncoscopia convencional (TBB) ●Aspiración con aguja broncoscópica-transbronquial (broncoscópica-TBNA) ●Biopsia transbronquial guiada por ultrasonido endobronquial radial (TBB guiada por R-EBUS) ●Biopsia transbronquial guiada por navegación Diagnóstico
- 27. Biopsia transtorácica con aguja Se realiza pasando una aguja de forma percutánea a través de la pared torácica hacia el nódulo objetivo, generalmente bajo la guía de una tomografía computarizada (TC). La aguja atraviesa la pleura y el pulmón para obtener una muestra de tejido del nódulo. Para el diagnóstico de malignidad, la sensibilidad, la especificidad y el rendimiento de la TTNB suelen ser >90, >99 y >90 por ciento, respectivamente, incluso para nódulos que miden <1 cm. Diagnóstico
- 28. Biopsia transtorácica con aguja Si la TTNB produce un resultado inespecífico o no diagnóstico (p. ej., inflamación, células atípicas, muestra insuficiente),no se excluye malignidad. Se asocia con un riesgo de neumotórax y la mayoría se resuelve sin intervención. Diagnóstico
- 29. Biopsia quirúrgica Estándar de oro para el dx de un nódulo pulmonar y puede curar algunas neoplasias malignas. Para los pacientes que son candidatos quirúrgicos, una resección diagnóstica en cuña mediante cirugía torácica asistida por video (VATS) es el procedimiento preferido para los nódulos pulmonares con alto riesgo (>65 por ciento) o riesgo intermedio de malignidad. Diagnóstico
- 33. 1. Ambos protocolos centran sus recomendaciones en el tamaño del nódulo y en la posibilidad de repetir el TC en un intervalo de tiempo o bien recurrir al PET o la PAAF. 2. Los intervalos tienden a ser más cortos en el caso del I-ELCAP, protocolo diseñado para cribado de cáncer de pulmón en pacientes de alto riesgo, mientras que la Sociedad Fleischner incluye también pacientes de bajo riesgo. 3. Con el protocolo ELCAP, cuando se detecta un nódulo sospechoso, en el 85% de los casos ha resultado ser cáncer de pulmón, lo que confirma que se trata de un protocolo con pocos falsos positivos. 4. El seguimiento más adecuado es el que se ajusta al riesgo del paciente. Los nódulos < 5mm en pacientes de bajo riesgo no requieren seguimiento. El resto deben ser revisados mediante TC dentro de un plazo de 12 meses. 5. La biopsia estaría indicada en nódulos de cualquier tamaño que crezcan de forma sospechosa respecto a imágenes previas, en nódulos sólidos mayores de 8mm y en nódulos no sólidos con imagen PET positiva Conclusiones
Notas del editor
- Debido a que estas modalidades realizan biopsias de nódulos a través de las vías respiratorias y se realizan con mayor frecuencia bajo sedación consciente, son preferidas para pacientes que tienen nódulos que están cerca de una vía respiratoria permeable y para aquellos en quienes el riesgo de complicaciones de la cirugía o la biopsia transtorácica con aguja es alto.