Sistema respiratorio: anatomía, fisiología y farmacología
- 2. Acceso directo a SMBO001Z.lnk
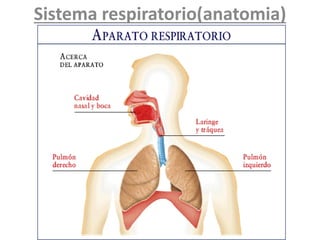
- 4. Fisiología del aparato respiratorio Funciones del aparato respiratorio: 1. Conducción del aire hasta los alveolos. 2. Filtración de partículas (fosas nasales) hasta los alveolos. 3. Producción de la voz en la laringe. 4. Producción de la tos para eliminar particulas desde el interior de los pulmones. 5. Intercambio gaseoso, O2 y CO2. 6. Equilibrio ácido básico: trabaja junto con los riñones. 7. Reflejo del estornudo: similar al reflejo de la tos, para eliminar sustancias nocivas al aparato respiratorio superior.
- 5. Farmacología del sistema respiratorio 1. Bronco dilatadores. 2. Antialérgicos respiratorios. 3. Antitusivos. 4. Expectorantes. 5. Mucoliticos. 6. Surfactantes. 7. Antihistamínicos.
- 82. broncodilatadores Tres grandes grupos de medicamentos con diferentes mecanismos de acción se utilizan como broncodilatadores: 1. Estimulantes β2 adrenérgico: • Salbutamol. • Terbutalina. • Fenoterol. • clenbuterol. • Tulobuterol. • Salmeterol. • Formoterol. 2. anticolinergicos: bromuro de ipratropio. tiotropio. 3. Teofilina y sus derivados: aminofilina, oxitrifilina, enprofilina, ambroxol y doxofilina.
- 84. Antialérgicos respiratorios 1. Cromoglicato de sodio, ketotifeno: se usan en profilaxis del Asma, la rinitis, la conjuntivitis y otros estados alérgicos; estabiliza la membrana del mastocito, impidiendo la liberación de histamina y sustancias biológicamente activas. 2. Beclometasona, budesonida, fluticasona, mometasona y triamcinolona: se usan en la profilaxis de rinitis y asma. 3. Ipratropio nasal: es un anticolinergico, que se usa en rinorrea acuosa. 4. Levocabastina y azelastina: únicos antihistamínicos aprobados para uso tópico en estados alérgicos de mucosa nasal. 5. Montelukast, zafirlukast: son antagonistas de los leucotrienos usados para la profilaxis y el tratamiento del asma y de la rinitis alérgica.
- 85. LOS GLUCOCORTICOIDES: el reconocimiento de que el asma es un proceso inflamatorio crónico de las vías aéreas, llevó a considerar el control de la inflamación como el paso fundamental del tratamiento, pues los broncodilatadores solos no son suficientes. los corticoides inhiben muchas células relacionadas con la inflamación en el asma: macrófagos, linfocitos T, eosinófilos y células epiteliales aéreas, reducen el número de células cebadas e inhiben la exudación plasmática y la secreción mucosa en la vía aérea inflamada. LOS ANTILEUCOTRIENOS: El ácido araquidonico se convierte en prostaglandinas y tromboxanos por la ciclooxigenasa y en leucotrienos por la 5-lipooxigenasa, ellos son potentes broncoconstrictores, inducen hipersecreción de moco, aumentan la permeabilidad vascular y promueven la formación de edemas, están por lo tanto involucrados en el proceso broncoespastico e inflamatorio del asma y de otras enfermedades alérgicas. El grupo del montelukast, zafirlukast y pranlukast, bloquean los receptores de los leucotrienos.
- 86. Antitusivos Al formular un antitusígeno el médico debe tener en cuenta varios hechos: 1. La tos: es un mecanismo de defensa de las vías respiratorias ó un indicador de enfermedades subyacentes, por lo tanto su tratamiento depende del papel que esté desempeñando; una tos productiva, no dolorosa, no debe tratarse con antitusígenos. 2. Debe indagarse siempre al paciente acerca del consumo de medicamentos causantes de tos como los inhibidores de la ECA ó los beta-bloqueadores y tomar las medidas mas aconsejables. 3. La mejor indicación de los antitusivos es la tos seca, improductiva, que presente un peligro cardiopulmonar ó que esté afectando la vida normal del paciente, como conciliar el sueño, concentrarse en su trabajo habitual, etc. 4. En los niños menores de 2 años se contraindican los antitusígenos: una excepción puede ser la tosferina, sopesando el balance riesgo contra beneficio.
- 87. Clasificación de los antitusivos Los antitusigenos pueden tener su sitio de acción en el S.N.C ó en la periferia: 1. De acción central: Narcóticos: codeína y dihidrocodeina. No Narcóticos: dextrometorfano – noscapina, clofedianol, clobutinol y zipeprol. 2. De acción periferica: son los antihistamínicos tipo difenhidramina y prometazina que tienen poca utilidad a causa de su sedación; los demulcentes como el azúcar y la miel de abejas, que producen alivio sintomático. Los broncodilatadores, que alivian la tos cuando esta es producida por broncoespasmo.
- 88. expectorantes Es insuficiente la evidencia acerca de la utilidad clínica de este grupo de medicamentos y en realidad no se ha podido probar que en dosis terapéuticas faciliten la expectoración, se usan en muchas afecciones triviales, solos ó mezclados con antihistamínicos, broncodilatadores, antitusigenos, a los cuales no parecen agregar ninguna ventaja terapéutica. Su eficacia es dudosa, mas no sus reacciones adversas. El agua al fluidificar el material mucoide, facilita su eliminación, permitiendo que la tos, a veces originada en secreciones densas, se haga mas fácil y controlable; las nebulizaciones con solución salina normal resultan útiles, siempre y cuando se controlen su asepsia y temperatura. 1. El guayacolato ó guaifenesina. 2. Cloruro de amonio. 3. Yoduro de potasio: ocasionalmente se usan en soluciones magistrales para adultos.
- 89. Mucoliticos Estos fármacos disminuyen la viscosidad de las secreciones y facilitan su eliminación. Causan ruptura de las glicoproteínas del moco, lo que determina la disminución de su densidad. Al igual que con los expectorantes, se ha abusado de las propiedades de estos medicamentos, utilizándolos en una variedad de patologías del tracto respiratorio superior e inferior sin suficiente evidencia de su eficacia. Pueden facilitar la tos productiva, por su acción solubilizante que hace que las secreciones se vuelvan mas fáciles de eliminar (acciones protusivas). La acetil cisteina y el ambroxol se les describen propiedades antioxidante, aunque los estudios experimentales requieren todavía una amplia evaluación clínica, para poder juzgar su verdadero lugar en terapéutica: la investigación en humanos se ha enfocado en pacientes con enfisema y bronquitis crónica. Otros: bromhexina - carboximetilcisteina – erdosteina.
- 90. Los surfactantes Durante mucho tiempo la enfermedad de la membrana hialina y otros trastornos del síndrome de dificultad respiratoria en recién nacidos prematuros se trataron con soporte respiratorio, corrección de la acidosis, respiración asistida y demás medidas sintomáticas. La dexametasona, la betametasona ó la beclometasona, 24 horas antes del parto, pueden prevenir este síndrome en niños nacidos entre 26 – 34 semana de gestación. Sin embargo la mejor opción son los surfactantes, se administran por tubo endotraqueal en los pulmones del recién nacido, mejoran la oxigenación, la incidencia de pneumotorax y disminuye la mortalidad la administración de corticoides sigue siendo útil y potencia los beneficios del surfactante. 1. Palivizumab: profilaxis de infecciones respiratorias del virus sinsitial. 2. Omalizumab: indicado en el asma alérgica severa. 3. Dornasa alfa: se usa en pacientes con fibrosis quistica.
- 91. Antihistaminicos H1 Luego de la exposición al alérgeno, de una persona alérgica, se produce la degranulación de los mastocitos ó los basófilos, liberando mediadores químicos (histamina, prostaglandinas, leucotrienos, etc.), que producen vasodilatación, atracción de neutrófilos, eosinófilos, monocitos y basófilos, daño tisular, contracción del musculo bronquial y gastrointestinal y la estimulación de las terminales nerviosas sensitivas. La histamina, es uno de los más potentes mediadores liberados y produce la mayor parte de los síntomas que acompañan a cuadros alérgicos, como la rinitis, la conjuntivitis, urticaria, edema angioneurótico y shock anafiláctico entre otros. Los antihistamínicos, constituyen uno de los grupos de medicamentos mas ampliamente utilizados en todo el mundo, y su importancia radica en la eficacia que tienen en el control de algunas afecciones de origen alérgico.
- 92. Clasificación de los antihistamínicos 1. Antihistaminicos de primera generación: (sedantes): Azatadina, buclizina, cinarizina, ciproheptadina, clemastina, clorfeniramina, dexclorfeniramina, dimenhidrinato, dimetindeno, hidroxicina, ketotifeno, meclizina, pimetixeno, prometazina. 2. Antihistaminicos de segunda generación (no sedantes, mas potentes y con mayor vida media): Azelastina, cetirizina, desloratadina, ebastina, epinastina, fexofenadina, levocabastina, levocetirizina, loratadina, mizolastina. Este grupo se diferencia del primero porque no pasa la barrera hemato-encefálica y produce muy pocos efectos sobre el S.N.C, tiene mínima actividad anticolinérgica y no posee efectos sobre el T.G.I. ni eficacia antiemética.