Periodoncia 1
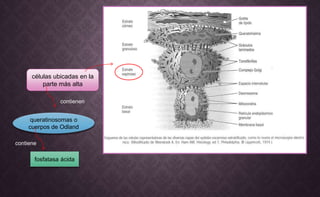
- 1. células ubicadas en la parte más alta queratinosomas o cuerpos de Odland contienen fosfatasa ácida contiene
- 2. MELANOCITOS CEL. DE LANGERHANS CÉL. DE MERKEL CÉLULAS NO QUERATINO- CITICAS células dendríticas localizadas en la capa basal y espinosa del epitelio gingival. Sintetizan melanina en organelos denominados premelanosomas o melanosomas. Encía pigmentada de un perro, se observan melanocitos (M) en la capa del epitelio basal y melanóforos (C) en el tejido conectivo. de tipo dendrítico y se localizan entre queratinocitos en los niveles suprabasales. Pertenecen al sistema de fagocitos mononucleares se encuentran en las capas más profundas del epitelio, albergan terminaciones nerviosas y están conectadas a células adyacentes por desmosomas. Se han indentificado como receptores táctiles. Epitelio gingival humano, aspecto bucal. Técnica de inmunoperoxidasa mostrando células de Langerhans
- 3. CARACTERÍSTICAS ESTRUCTURALES Y METABÓLICAS DE DIFERENTES ÁREAS DEL EPITELIO GINGIVAL COMPONENTE EPITELIAL EPITELIO BUCAL (EXTERNO) EPITELIO DE UNIÓN EPITELIO DEL SURCO
- 4. EPITELIO BUCAL (EXTERNO) Cubre la cresta y la superficie exterior de la encía marginal y la superficie de la encía insertada. Tiene entre 0.3 y 0.3 mm de espesor Está queratinizado, paraqueratinizado o presenta estas variedades combinadas El grado de la queratinización gingival disminuye con la edad y el inicio de la menopausia. La queratinización de la mucosa bucal varía en diferentes áreas en el siguiente orden: paladar (más queratinizado), encía, aspecto ventral de la lengua y mejilla (menos queratinizada). Las queratinas K1, K2 y K10 a K12 que son específicas para la diferenciación epidérmica, se expresan inmunohístoquímicarnente con alta intensidad en las zonas ortoqueratínizadas y con menor en las paraqueratinizado.
- 5. Variaciones en el epitelio gingival. A, Queratinizado. B, No queratinizado. C, Paraqueratinizado. Capa córnea (H), capa granular (G), capa de células espinosas (P), capa de células basales (Ba), células de la superficie aplanadas (S), Capa paraqueratósica (Pk) A B C
- 6. EPITELIO DEL SURCO epitelio escamoso estratificado, no queratinizado y sin proyecciones interpapilares epitelio que recubre el surco gingival se extiende desde el límite coronal del epitelio de unión hasta la cresta del margen gingival. carece de estrato granuloso y córneo y de las citoquinas k1, k2 y k10 a k12. En circunstancias normales no contiene células de Merkel.
- 7. EPITELIO DEL SURCO Menor grado de actividad que en el epitelio externo, sobre todo en el caso de las enzimas relacionadas con la queratinización. Posee capacidad para queratinizarse si: - Se lo revierte y expone a la cavidad bucal - Se elimina por completo la microflora bacteriana del surco Actúa como una membrana semipermeable a través de la cual los productos tóxicos de las bacterias pasan hacia la encía y el líquido gingival se filtra hacia el surco.
- 8. EPITELIO DE UNIÓN Epitelio de unión en un diente en erupción. El epitelio de unión (JE) está formado por la unión del epitelio bucal (OE) y el epitelio reducido del esmalte (REE). banda que rodea al diente a modo de collar constituida por epitelio escamoso estratificado no queratinizado. En las primeras etapas de la vida, su grosor es de tres a cuatro capas, aunque la cantidad de estratos aumenta con la edad hasta 10 o aún 20. La longitud del epitelio de unión varía desde 0.25 hasta 1.35 mm. El epitelio de unión se forma por la confluencia del epitelio bucal y el epitelio reducido del esmalte durante la erupción dentaria
- 9. La falta de queratinosomas y fosfatasa ácida reflejaría un bajo poder de defensa contra la acumulación de placa microbiana en el surco gingival. Evidencia menos actividad enzimática glucolítica que el epitelio externo y carece de actividad de fosfatasa ácida. Las fibras gingivales fortalecen la inserción del epitelio de unión con el diente. Dichas fibras refuerzan la encía marginal contra la superficie dentaria. EPITELIO DE UNIÓN
- 11. LAB = MB + FA Se desintegra Proliferación Fase de campana Desmosomas Proceso de Tomes Histogénesis Dentinogénesis (Centrífuga) Amelogénesis (Centrípeta)
- 12. Formación de la unión dentogingival del epitelio oral y dental. La línea punteada separa el epitelio de unión del epitelio oral. Una vez finalizada la formación del esmalte, se cubre con epitelio reducido del esmalte (REE), que se inserta al diente por una lámina basal y hemidesmosomas. Cuando el diente penetra en la mucosa bucal, el REE se une con el epitelio bucal y se transforma en epitelio de unión. Esta trasformación procede en sentido apical sin interrumpir la inserción al diente y tarde entre uno y dos años.
- 13. Diente completamente erupcionado. S: surco con residuos epiteliales, C: cemento, ER: residuos epiteliales Diente en erupción. JE: epitelio de unión Diente no erupcionado. D: Dentina, E: remanentes de la matriz del esmalte, REE: epitelio reducido del esmalte, OE: epitelio bucal, a: artefacto de la técnica.
- 14. Epitelio de unión en un diente en proceso de erupción. El epitelio de unión (JE) está formado la adhesión del epitelio bucal (OE) y el epitelio reducido del esmalte (REE). Se reconoce cemento afibrilar (AC) que se forma algunas veces sobre el esmalte, luego que el REE degenera. Las células epiteliales en regeneración se mueven hacia la superficie del diente y a lo largo de éste en sentido coronal hacia el surco gingival, donde son exfoliadas. El surco gingival se forma cuando el diente entra en erupción en la cavidad bucal. El surco consiste del espacio poco profundo coronal a la inserción del epitelio de unión, delimitado por el diente en un lado y por el epitelio del surco por el otro. La extensión coronal del surco gingival es el margen gingival. Las flechas indican el movimiento coronal de las células epiteliales en vías de regeneración, que se multiplican más rápido en el JE que en OE. Hay un patrón de recambio celular similar en el diente erupcionado por completo
- 15. RENOVACIÓN DEL EPITELIO GINGIVAL El epitelio bucal experimenta renovación continua. Su espeso es mantenido por un equilibrio entre la formación de células nuevas en las capas basales y espinosas y la exfoliación de las células en la superficie. La actividad mitótica exhibe una periodicidad de 24 horas. El índice mitótico es mayor en áreas no queratinizadas y se incrementa en la gingivitis. El índice mitótico en las áreas del epitelio bucal en orden descendente es así: El índice mitótico en las áreas del epitelio bucal en orden descendente es así: Los tiempos de recuperación en las áreas del epitelio bucal es así: paladar, lengua y mejilla, 5 a 6 días; encía, 10 a 12 días; y epitelio de unión, 1 a 6 días. mucosa bucal paladar duro epitelio del surco epitelio de unión superficie externa de la encía marginal encía insertada
- 16. ESTRUCTURAS CUTICULARES SOBRE EL DIENTE Recubrimientos adquiridos Saliva Baterias Cálculo Machas de la superficie Recubrimientos que tienen su origen durante el desarrollo Epitelio reducido del esmalte Cemento coronal Cutícula dental “La cutícula es una estructura fina y acelular con una matriz homogénea”.
- 17. FLUIDO GINGIVAL
- 18. El valor del fluido gingival es que puede estar representado como trasudado o exudado.
- 19. El fluido gingival contiene componentes de tejido conjuntivo, epitelio, células inflamatorias, suero, flora microbiana que habita en el margen gingival o el surco (bolsa). Durante la inflamación su flujo aumenta y su composición comienza a asemejarse a la de un exudado inflamatorio. La ruta principal de difusión es a través de la membrana basa, espacios intercelulares del epitelio de unión y luego dentro del surco.
- 20. FUNCIONES Limpia el material del surco Contiene proteínas plasmáticas que pueden mejorar la adhesión del epitelio al diente Posee propiedades antimicrobianas Ejerce actividad como anticuerpo para defender la encía
- 21. ES CONOCIDO COMO LÁMINA PROPIA.
- 22. Componentes fibras colágenas (alrededor del 60% por volumen) fibroblastos (5%) vasos, nervios y matriz (alrededor del 35%) 2 capas un estrato capilar subyacente al epitelio una capa reticular contigua al periostio del hueso alveolar.
- 23. El tejido conectivo posee un comportamiento celular y otro extracelular compuesto por fibras y sustancias fundamental. El tejido conjuntivo gingival es en gran parte un tejido conjuntivo fibroso que tiene elementos que provienen de manera directa de la mucosa bucal del tejido conjuntivo, así como algunas fibras (dentogingivales) que se originan en el folículo dental en desarrollo. La sustancia fundamental llena el espacio entre las fibras y las células, es amorfa y tiene un alto contenido de agua.
- 24. Todos los componentes de la matriz son sintetizados y segregados por los fibroblastos. Los proteoglucanos constan de un núcleo central proteico al que se unen un número variable de cadenas de GAG altamente aniónicas. La estructura de los proteoglucanos depende del tipo de cadenas de GAG insertadas en el núcleo proteico. Las células y fibras del tejido conjuntivo, además de los vasos y los nervios, están insertados en un matriz amorfa, no fibrosa y acelular glucosaminoglucanos (GAG) ácido hialurónico Proteoglucanos sulfato de condroitina Glucoproteínas fibronectina en grandes cantidades en la encía.
- 25. Los tejidos blandos como el tejido gingival y el ligamento periodontal contienen pequeños proteoglucanos de dermatán sulfato y un proteoglucano condroitín sulfato de mayor peso molecular (versicán) que puede interaccionar con el hialuronano. Los GAG son polisacáridos no ramificados largos que pueden unir grandes cantidades de agua. Las glicoproteínas son responsables de la débil reacción positiva a PAS de la sustancia fundamental. La fibronectina une los fibroblastos a las fibras y a muchos otros componentes de la matriz intercelular, ayudando a mediar en la adhesión y la migración celular. La laminina, otra glicoproteína que se encuentra en la lamina basal, sirve para su adhesión a las células epitealiales.
- 26. Los tres tipos de fibras del tejido conjuntivo son colágeno, reticular y elástico. El colágeno tipo I forma la mayor parte de la lámina propia y proporciona resistencia a la tracción en el tejido gingival. El colágeno tipo IV(fibra reticular argirófila) se ramifica entre los haces de colágeno tipo I y continúa en las fibras de la membrana basal y las paredes de los vasos sanguíneos. El sistema de fibras elásticas está compuesto por fibras de oxitalán, elaunina y elastina distribuidas entre las fibras colágenas.
- 27. Aseguran firmemente la encía marginal contra el diente Proveen la rigidez necesaria para soportar las fuerzas de la masticación sin separarse de la superficie dentaria. Unen la encía marginal libre con el cemento de la raíz y la encía insertada contigua. El tejido conjuntivo de la encía marginal es densamente colágeno, contiene un sistema prominente de haces de fibra de colágeno llamados fibras gingivales. Consisten de colágeno tipo I.
- 29. GRUPO GINGIVODENTAL Provee soporte gingival. Se insertan en cemento, justo por debajo del epitelio, en la base del surco gingival. También se extienden por fuera del periostio de los huesos alveolares vestibular y lingual y terminan en la encía insertada o se unen con el periostio. En las superficies vestibulares y linguales se proyectan como abanico desde el cemento hacia la cresta y la superficie externa de la encía marginal. En sentido interproximal, se extienden hacia la cresta de la encía interdental.
- 30. GRUPO CIRCULAR Las fibras circulares atraviesan el tejido conectivo de la encía marginal e interdental y rodean al diente a manera de anillo. Mantienen el contorno y posición del margen gingival libre.
- 31. Se hallan localizadas en el espacio interproximal, forman haces horizontales que se extienden entre el cemento de dientes adyacentes en los cuales se insertan Se originan en la region cervical de cada corona y se extienden hacia las localizaciones similares en la cara mesial y distal de cada diente adyacente. GRUPO TRANSEPTAL
- 33. Tres fuentes de irrigación sanguínea de la encía ARTERIOLAS SUPRAPERIOSTICAS VASOS DEL LIGAMENTO PERIODONTAL ARTERIOLAS
- 34. ARTERIOLAS SUPRAPERIOSTICAS A lo largo de la superficie vestibular y lingual del hueso alveolar. LOCALIZACION: Algunas ramas de las arteriolas atraviesan el hueso alveolar hacia el ligamento periodontal o corren sobre la cresta del hueso alveolar.
- 35. ARTERIOLAS SUPRAPERIOSTICAS Recibe su irrigación de: ARTERIA SUBLINGUAL ARTERIA MENTONIANA ARTERIA BUCAL ARTERIA FACIAL ARTERIA PALATINA MAYOR ARTERIA INFRAORBITARIA ARTERIA ALVEOLAR POSTERIOR
- 36. VASOS DEL LIGAMENTO PERIODONTAL Se extienden hacia dentro de la encía y establecen anastomosis con capilares en el área del surco.
- 37. ARTERIOLAS Emergen de la cresta del tabique interdental Se extienden de forma paralela a la cresta del hueso Con los vasos del ligamento periodontal Con capilares en las áreas del surco gingival Vasos que corren sobre la cresta alveolar. En el área del COL se presenta un patrón mixto de capilares y asas en anastomosis.
- 38. La irrigación de los tejidos duros y blandos de los maxilares superior e inferior es provista por todo el sistema de vasos sanguíneos y no por grupos individuales de vasos
- 40. El papel del sistema linfático Eliminación del exceso de líquidos desechos celulares y proteínicos de microorganismos el control de la difusión la resolución de los procesos inflamatorios.
- 41. linfa proveniente de los tejidos periodontales drena los ganglios linfáticos de la cabeza y el cuello. La encía vestibular y lingual de la región de los incisivos inferiores drena ganglios linfáticos submentonianos (g.s.me.). La encía palatina del maxilar superior drena los ganglios linfáticos cervicales profundos La encía vestibular del maxilar superior y la encía vestibular y lingual de la región de premolares y molares drena ganglios linfáticos submandibulares
- 43. Deriva de las fibras que surgen nervios en el ligamento periodontal nervio labial nervio bucal nervio palatino
- 44. En el tejido conectivo se encuentran las siguientes estructuras nerviosas: •algunas de las cuales se extienden hacia el epitelio * RED DE FIBRAS ARGIROFILAS TERMINALES •receptores térmicos •husos encapsulados. * CORPÚSCULOS TÁCTILES DE TIPO MEISSNER * BULBOS TERMINALES TIPO KRAUSE
- 46. COLOR ENCÍA INSERTADA • rosa coral y se debe al aporte vascular, grosor y grado de queratinización del epitelio, MUCOSA ALVEOLAR • es roja, uniforme y brillante • epitelio más delgado, no queratinizado y carece de proyecciones epiteliales interpapilares.
- 47. PIGMENTACIÓN FISIOLÓGICA (MELANINA) pigmento de color pardo que no deriva de la hemoglobina tonalidad normal Todos los individuos normales la tienen bien no siempre en cantidades suficientes para poder identificarla clinicamente Según Dummett, la distribución de la pigmentación bucal en la gente de raza negra es la siguiente: encía, 60%; paladar duro, 61%; membranas mucosas, 22%; lengua, 15%.
- 48.
- 51. coloración oscura de los tejidos orgánicos acumulación de melanina pigmento endógeno, pardo, negruzco, intracelular escalas de pigmentación gingival.
- 53. se debe al incremento de la actividad de los melanocitos Esta pigmentación es simétrica y persistente y no altera la arquitectura normal contacto con restauración de amalgama. contacto con la encía, se generan manchas negras. tratamiento será la retirada de la restauración de amalgama
- 54. Hiperpigmentación de la mucosa bucal, labios, encía, paladar y lengua La localización típica es la encía labial anterior. se asocia con la mucosa bucal y el paladar. Intensidad: tiempo y la cantidad de tabaco mejora meses o años después de suspender el tabaquismo
- 55. TRATAMIENTO objetivo MUCOABRASIÓN eliminar el epitelio y los depósitos de melanina con el uso de fresas con alta velocidad hasta llegar a alcanzar los plexos vasculares papilares del tejido conectivo superficial
- 56. Después de la hemostasia, se coloca apósito periodontal extirpar el epitelio pigmentado junto con una capa de tejido conectivo subyacente Es simple, fácil de realizar, económica Está contraindicado en áreas gingivales delgadas, donde se puede conducir a la recesión gingival. a. Técnica quirúrgica con bisturí b. Método de abrasión con fresas Bajo irrigación abundante, se debe aplicar una presión mínima y ligera como un suave cepillado Es simple, fácil de realizar, rentable suele ser difícil de controlar la profundidad del desgaste a b
- 57. c. Electrocirugía. El tiempo de contacto debe ser muy breve, mantener la punta en un solo lugar podría conducir a un calor excesivo La pieza de mano se aplica de una manera similar a un lapicero y se mueve rápidamente sobre el tejido pigmentado es el uso de la alta frecuencia, que se aplica directamente al tejido para producir efectos histológicos. Se debe evitar el contacto con el periostio o el hueso alveolar y los dientes vitales. d. Criocirugía. describe el tratamiento de la encía pigmentada mediante la aplicación directa de nitrógeno líquidoEl sitio congelado se descongela espontáneamente en 1 minuto y se desarrolla un eritema leve.La eliminación de los pigmentos no se puede evaluar durante el procedimiento y requiere una segunda sesión después de 5- 7 días. La profundidad de penetración es difícil de controlar y la congelación prolongada podría causar la destrucción excesiva del tejido y dolor; por lo que se necesita precisión
- 58. e. Láser. f. Radiocirugía. Es de fácil manejo, se logra un tratamiento corto, hemostasia, descontaminación (no se requiere apósito periodontal) Su principal desventaja es el costo de los equipos. afinidad particular por la melanina produce una microincisión; fina y lisa, sin calor, que se envía a los tejidos circundantes. Se debe tocar las áreas pigmentadas ligeramente con la punta del electrodo y retirarlo tan pronto como el tejido alrededor del electrodo se vuelve blanquecino.
- 59. Se usa una mezcla de fenol al 90% con 95% de alcohol para destruir el tejido pigmentado, pero es difícil controlar la profundidad de penetración y es muy lesivo y generalmente recidiva la pigmentación puede causar recesión gingival, daño al periostio del hueso subyacente, se puede retrasar la cicatrización, y puede ocasionarse pérdida del esmalte dental.
- 61. Fase quirúrgica asepsia y antisepsia del campo operatorio extraoral con yodopovidona anestesia local infiltrativa con lidocaína al 2% y epinefrina, de pieza 15 a 25 un separador de comisuras labiales plástico bilateral para tener todo el campo operatorio expuesto Se inicia la mucoabrasión con una pieza de mano de alta velocidad eliminando toda la capa melánica, teniendo cuidado de no tocar la capa de tejido conectivo o subepitelial se empieza a realizar un raspado ligero para eliminar la capa de melanina que haya quedado sin ser eliminada
- 62. Lo que permitirá una mejor sensibilidad táctil para realizar el acabado Finalizando con el uso de apósito periodontal por 2 días, de tipo pasta- pasta libre de eugenol Finalmente, se le dio las indicaciones posoperatorias sobre los cuidados de dieta y medicación farmacológica con analgésicos. Cuidados intraorales: uso de cepillo con cerdas blandas y enjuagues con gluconato de clorhexidina al 0,12%, 2 v/ día por dos semanas.
- 63. Fase de mantenimiento Primer control: al segundo día, donde se evidencia un estado óptimo de la zona tratada en franca regeneración y se retira el apósito periodontal. Segundo control: a los ocho días, se aprecia una cicatrización adecuada y se evidencia la eliminación total de la melanosis superior