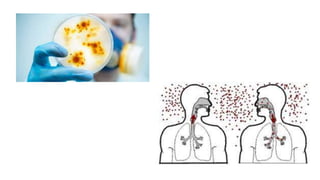
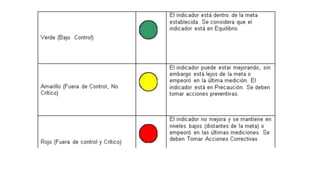
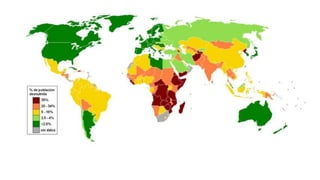
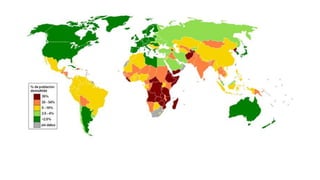
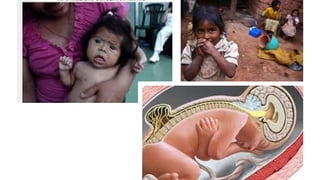
Este documento introduce conceptos básicos de epidemiología. Define epidemiología como el estudio de la distribución y determinantes de los estados relacionados con la salud en poblaciones. Explica que la epidemiología se divide en descriptiva y analítica. También describe medidas estadísticas como tasas e indicadores y sus usos para medir fenómenos de salud pública.