El documento describe el delirium, la demencia y otros trastornos cognitivos. Explica que estos trastornos comparten alteraciones estructurales y funcionales del cerebro como causa primaria. Además, los factores psicológicos desempeñan un papel importante en cómo el paciente experimenta los síntomas. El documento también discute la definición, características clínicas, subtipos, criterios de diagnóstico y etiopatogenia del delirium. Finalmente, enfatiza la importancia del enfoque biopsicosocial


![Delirium, demencia, trastornos amnésicos y otros trastornos cognitivos 289
©ELSEVIER.EsunapublicaciónMASSON.Fotocopiarsinautorizaciónesundelito.
hipoactividad, o bien presenta al mismo tiempo elementos
característicos de ambos subtipos. Los pacientes hipoactivos
suelen ser de mayor edad (McCusker y cols., 2001; Peterson
y cols., 2006), presentan alteraciones cognitivas más graves
(Koponen y cols., 1989c) y tienen peor pronóstico (Andrew y
cols., 2005; Liptzin y Levkoff, 1992). Además, la probabilidad
de que el delirium no se diagnostique es más elevada en el
caso de los pacientes hipoactivos (Intuye y cols., 2001). La
probabilidad de desarrollar una de estas tres formas clínicas
parece depender de una serie de factores, como la edad, el
lugar en el que se encuentra el paciente y las comorbilidades.
Así, por ejemplo, más del 80% de los pacientes ingresados en
una unidad de cuidados paliativos de un hospital de Escocia
con enfermedad terminal que presentaron delirium eran hi-
poactivos (Spiller y Keen, 2006). Sin embargo, parece existir
una tendencia general, en la cual la forma clínica más preva-
lente es el subtipo mixto, seguido del hipoactivo y del hi-
peractivo (Peterson y cols., 2006; Rooij y cols., 2005).
Etiopatogenia
Una de las claves que explican los avances que se han reali-
zado en la comprensión del delirium es la refutación de un
modelo teórico que ha dado lugar a un buen número de con-
cepciones equivocadas. Según esta teoría, la causa del deli-
rium es la enfermedad médica comórbida. En su lugar, se
sugiere que la enfermedad médica comórbida, los estresores
del entorno y ciertos fármacos pueden precipitar el delirium
en pacientes predispuestos. El gran número y la naturaleza
tan dispar de los precipitantes que se han identificado hasta
ahora (Elie y cols., 1998) hablan por sí mismos en contra de la
teoría según la cual uno o varios de estos precipitantes pue-
den tener una relación de causalidad directa con el delirium.
Además, los psiquiatras que han tenido la oportunidad de
tratar casos de delirium saben bien que, en muchos pacien-
tes, el cuadro clínico persiste bastante tiempo después de que
los precipitantes hayan sido tratados o eliminados. Éste suele
ser el caso de los pacientes que se consideran con menos re-
serva cerebral desde el punto de vista clínico.
En este capítulo se propone la teoría según la cual los pre-
cipitantes pueden iniciar en el cerebro una cascada de acon-
tecimientos neuroquímicos y metabólicos. Los pacientes que
se encuentran en mejor estado pueden resistir los efectos de
esta cascada y, por tanto, no sufrirán un delirium o, si lo
desarrollan, se recuperarán rápidamente y sin secuelas. Pue-
den presentarse variaciones cuando existen determinados
precipitantes que tienen una relación causal parcial con el de-
lirium, como los fármacos que ejercen un efecto fuertemente
anticolinérgico o prodopaminérgico.
Es importante destacar que aún no se ha resuelto la cues-
tión de dónde debe clasificarse, dentro del extenso grupo de
Tabla 8-1. Criterios del DSM-IV-TR para el diagnóstico
del delirium debido a… [indicar enfermedad médica]
A. Alteración de la conciencia (p. ej., disminución de la capacidad
de atención al entorno) con disminución de la capacidad para
centrar, mantener o dirigir la atención
B. Cambio en las funciones cognitivas (como déficit de memoria,
desorientación, alteración del lenguaje o presencia de una
alteración perceptiva que no se explica por la existencia
de una demencia previa o en desarrollo )
C. La alteración se presenta en un corto período de tiempo
(habitualmente, en horas o días) y tiende a fluctuar
a lo largo del día
D. Demostración a través de la historia, de la exploración
física y de las pruebas de laboratorio de que la alteración
es un efecto fisiológico directo de una enfermedad médica
Nota de codificación: Si el delirium está sobreañadido
a una demencia vascular preexistente, indicar el delirium
con el código 290.41 (demencia vascular con delirium)
Nota de codificación: Incluir el nombre de la enfermedad
médica en el Eje I; por ejemplo, 293.0 (delirium debido
a encefalopatía hepática). Codificar también la enfermedad
médica en el Eje III (para información sobre los códigos,
véase el Apéndice G del DSM-IV-TR)
Tabla 8-2. Frecuencia porcentual de las características clínicas
del delirium
Características clínicas Frecuencia (%)
Déficit de la atención/nivel de conciencia 100
Déficit mnésico 64-100
Obnubilación de la conciencia 45-100
Desorientación 43-100
Inicio abrupto 93
Pensamiento desorganizado/alteración
del contenido del pensamiento
59-95
Deterioro cognitivo difuso 77
Alteraciones de lenguaje 41-93
Alteraciones del sueño 25-96
Delirios 18-68
Labilidad emocional 43-63
Alteraciones psicomotrices 38-55
Alteraciones perceptivas/alucinaciones 17-55
Fuente: modificado con autorización de Meagher DJ, Meagher
DJ, Trzepacz PT: «Delirium Phenomenology Illuminates Pa-
thophysiology, Management, and Course». Journal of Geriatric
Psychiatry and Neurology 11:150–156, 1998. Incluye datos de
Voyer y cols. 2006.](https://image.slidesharecdn.com/8-deliriumapa-150710232847-lva1-app6892/85/8-delirium-apa-3-320.jpg)




![TRATADO DE PSIQUIATRÍA CLÍNICA294
macodinámicas (p. ej., sinergismo tóxico) o farmacocinéticas
(p. ej., inducción/inhibición del sistema del citocromo P-450,
competencia por la unión con las proteínas séricas, y disminu-
ción de la eliminación en pacientes con nefropatía o hepatopa-
tía). También se deben tener en cuenta las características espe-
ciales del metabolismo y de la sensibilidad a los fármacos que
se observan en algunas poblaciones, como jóvenes, personas
ancianas y pacientes mal nutridos, con afectación renal o hepá-
tica o sida. Los pacientes geriátricos con delirium presentan
niveles plasmáticos de esterasas anormalmente bajos (enzimas
metabólicas de la fase 1). Esta reducción en los niveles de este-
rasas, a su vez, se ha demostrado que mantiene una fuerte re-
lación inversa con la mortalidad hospitalaria de los pacientes
con delirium (White y cols., 2005). Estos mismos investigado-
res han demostrado también que los pacientes con delirium
tienen niveles plasmáticos de albúmina por debajo de lo nor-
mal, y presentan un aumento de los niveles de la proteína C
reactiva. La proteína C reactiva es importante, porque las cito-
cinas inflamatorias suprimen la síntesis de las enzimas del sis-
tema P-450 (Andel-Razzak y cols., 1993).
Entrevista y observación
El objetivo de la entrevista es establecer una imagen global
del funcionamiento cognitivo del paciente. Es útil evaluar la
atención, los posibles signos indicativos de psicosis, los défi-
cits de memoria a corto plazo, la desorientación, las disfun-
ciones ejecutivas y las alteraciones del estado de ánimo y de
la conducta motriz. La exploración con el paciente en cama
(p. ej., la prueba A para evaluar el nivel de conciencia) y las
pruebas que tienen suficiente sensibilidad para detectar
las disfunciones del lóbulo frontal (Royall y cols., 1998) son
rápidas y fáciles de administrar. Estas pruebas no han sido
validadas para la detección sistemática del delirium, pero
pueden servir para detectar rápidamente las posibles altera-
ciones en las principales funciones cognitivas. No es sorpren-
dente que un grupo de investigación (Adamis y cols., 2005a)
haya observado que la prueba del dibujo del reloj no sirve
para predecir el delirium cuando se puntúa con un esquema
que correlaciona con el miniexamen cognitivo (MEC) de
Folstein y cols. (1975) más que con el funcionamiento ejecuti-
vo (es decir, el CLOX 1; Royall y cols., 1998).
Con respecto al MEC, en un estudio (C.A. Ross y cols.,
1991) se encontró que la puntuación media obtenida por los
pacientes con delirium era de 14,3 frente a 29,6 para los suje-
tos control. Los primeros elementos del MEC para detectar
déficits en su cohorte de sujetos relativamente jóvenes fueron
el cálculo en orden inverso, la orientación y el recuerdo. No
obstante, una sola administración del MEC no tiene suficien-
te sensibilidad (33%) para detectar el delirium, y no sirve
para distinguir el delirium de la demencia (Trzepacz y cols.,
1986). El MEC administrado varias veces puede ser útil para
comprobar si el delirium ha mejorado o ha empeorado
(O’Keeffe y cols., 2005; Tune y Folstein, 1986), y sirve asimis-
mo como instrumento de detección sistemática del delirium,
siempre que se conozcan las puntuaciones premórbidas en el
MEC (Fayers y cols., 2005).
Escalas de puntuación
Las escalas de puntuación son muy importantes para obje-
tivar y unificar los criterios diagnósticos y de investigación
del delirium. Los instrumentos más conocidos y mejor va-
lidados son la Delirium Rating Scale (DRS) [Escala de pun-
tuación del delirium] y la Delirium Rating Scale-Revised-98
[Escala de puntuación del delirium-Revisada-98] (DRS-R-98;
Trzepacz y cols., 1988a, 2001), el Confusion Assessment Me-
thod (CAM) [Método para la evaluación del estado confusio-
nal] (Inouye y cols., 1990) y la Memorial DeliriumAssessment
Scale (MDAS) [Escala para la evaluación del delirium]
(Breitbart y cols., 1997).
La DRS-R-98 es una escala de puntuación clínica formada
por 16 ítems que se puntúan de 0 a 46. Sirve para diagnosticar,
valorar la gravedad y realizar un seguimiento de los cambios
que se van produciendo en el cuadro clínico a lo largo del tiem-
po. La puntuación de corte que ha demostrado tener mayor
precisión en la subescala de gravedad es 15, y en la puntuación
total la mejor puntuación de corte ha sido 18 (la sensibilidad y
la especificidad se hallan en la mitad del percentil 90). Tiene
una excelente validez interna, y es capaz de distinguir el deli-
rium de la demencia. Esta escala es una versión mejorada de la
DRS original. La versión original no permitía repetir la admi-
nistración de la prueba ni servía para distinguir entre las dos
formas clínicas del delirium (hipoactiva e hiperactiva).
El CAM es un instrumento de medida diseñado para la
evaluación del delirium por profesionales que no son psi-
quiatras. Se basa en un algoritmo que operativiza los crite-
rios diagnósticos del DSM. Tanto la sensibilidad como la es-
pecificidad son superiores al 90%, y el índice de correlación κ
con la DRS es excelente (0,92) (Adamis y cols., 2005b). La fia-
bilidad interjueces entre entrevistadores no profesionales en-
trenados (Monette y cols., 2001), personal de enfermería (Pun
y cols., 2005) y expertos es elevada. Existe una versión del
CAM denominada CAM-ICU-5 Minutes [Método para la
evaluación del estado confusional-UCI-5 minutos] (Ely y
cols., 2001) que puede utilizarse en pacientes con respirador.
Según los resultados de un estudio de validación (McNicoll y
cols., 2005) en el que se comparó el CAM con el CAM-ICU-5
Minutes, la sensibilidad de este último instrumento fue del
73%, y la especificidad, del 100%. Inouye y cols. (2005) han
demostrado la viabilidad de un instrumento psicométrico
muy breve para la evaluación del delirium, basado en los do-
cumentos médicos sobre la evolución clínica del paciente. En
un estudio en el que se comparó este instrumento con el
CAM se encontró que tenía una sensibilidad del 74% y una
especificidad del 83%.
La MDAS de Breitbart es una escala clínica de puntua-
ción formada por diez ítems que se puntúan de 0 a 30. Es es-
pecialmente útil para valorar la gravedad del delirium. Con
una puntuación de corte de 13, la sensibilidad es del 71%, y
la especificidad, del 94%. La MDAS se relaciona muy bien
con la DRS y con las escalas de gravedad puntuadas por el
clínico, y se adapta perfectamente a la administración repeti-
da. Se utiliza en muchas ocasiones para valorar la gravedad
del delirium junto con el CAM y la DRS.](https://image.slidesharecdn.com/8-deliriumapa-150710232847-lva1-app6892/85/8-delirium-apa-8-320.jpg)









![TRATADO DE PSIQUIATRÍA CLÍNICA304
dos y los que habían recibido la atención hospitalaria habitual.
Así, el día 7 del estudio la tasa de delirium en el segundo grupo
era del 59,7, frente al 30,2% en el grupo de pacientes tratados
por los médicos que habían recibido entrenamiento. Además,
la duración media de la estancia en el hospital fue de 9,4 días en
el grupo de intervención, frente a 13,4 días en el grupo control,
y la tasa de mortalidad fue del 3 y el 15%, respectivamente.
En un estudio de prevención precoz (Gustaffson y cols.,
1991) en el que se utilizó un instrumento de medida menos
específico para el delirium (el Organic Brain Syndrome Scale
[Escala para el síndrome orgánico cerebral]), se consiguió du-
rante el postoperatorio una reducción de la incidencia de de-
lirio, así como de la duración y gravedad del episodio y del
tiempo de estancia en el hospital. El protocolo se basó princi-
palmente en oxigenoterapia y en la prevención de la hipoten-
sión arterial perioperatoria. Cole y cols. (2002), por su parte,
encontraron que su programa de intervención no farmacoló-
gica era ineficaz para reducir la incidencia de delirium. En
general, las medidas dirigidas a cambiar el entorno y las in-
tervenciones de enfermería son más eficaces en el tratamien-
to y prevención del delirium cuando se centran en el control
de los precipitantes modificables y promueven la detección
del delirium y la educación sobre el mismo.
Farmacoterapia
Si bien la manipulación del entorno y las medidas de apoyo
son elementos clave en el tratamiento del delirio, la interven-
ción farmacológica es de gran utilidad. En primer lugar, la
intervención debe dirigirse a los precipitantes del delirium.
A no ser que el episodio se resuelva rápidamente o sea de
naturaleza leve, se recomienda el uso de un tratamiento far-
macológico específico para el delirium. Se sabe que los pa-
cientes con delirium tienen niveles elevados de dopamina,
por tanto, está justificado el uso prudente de antagonistas de
los receptores de la dopamina. Si bien todavía es necesario
investigar más sobre este asunto, los pacientes que presentan
un delirium no agitado de tipo hipoactivo pueden estar entre
aquellos en los que el tratamiento farmacológico específico para el
delirium es más urgente (Platt y cols., 1994), debido a que esta
población de pacientes presenta peor pronóstico.
El haloperidol es el fármaco mejor estudiado para el tra-
tamiento farmacológico del delirium. Las guías clínicas de la
American Psychiatric Association (1999) recomienda el uso
del haloperidol como fármaco de primera línea, debido a que
tiene pocos efectos anticolinérgicos y apenas provoca ortos-
tasis y sedación. Además, permite una gran flexibilidad a la
hora de establecer la posología, y está disponible para su ad-
ministración por vía oral, intramuscular o intravenosa. Tanto
la administración por vía oral como por vía intravenosa se
está utilizando desde hace más de 40 años con un excelente
perfil de eficacia y de efectos adversos, incluso en los pacien-
tes en peor estado y con patologías médicas o quirúrgicas
muy graves (Cassem y Sos, 1978). Asimismo, se ha observa-
do que el haloperidol es muy superior a las benzodiazepinas
cuando se administran en monoterapia para el tratamiento
del delirium (Breitbart y cols., 1996).
La dosis recomendada de haloperidol (American Psychia-
tric Association, 1999) es de 1-2 mg cada 2-4 horas, según el
caso. A continuación, se ajusta la dosis hasta conseguir el efec-
to deseado. Una vez que se ha conseguido estabilizar al pa-
ciente, se suele pasar a un régimen de dos dosis al día, o una
por la noche, por vía oral. Después, se mantiene este régimen
o se va disminuyendo progresivamente hasta que el delirium
se resuelve. Los pacientes con sida tratados con haloperidol
sonpropensosapresentarsíntomasextrapiramidales(Breitbart
y cols., 1988), por lo que se recomienda utilizar dosis más bajas
de haloperidol o recurrir a un neuroléptico atípico, ya que és-
tos provocan menos complicaciones extrapiramidales.
En los casos de delirium grave refractario a la administra-
ción de haloperidol en bolo, se ha administrado sin efectos
adversos una infusión intravenosa continua de 3-25 mg/h
(Riker y cols., 1994), si bien las directrices prácticas aconsejan
una dosis máxima de 5-10 mg/h. Se recomienda realizar un
seguimiento electrocardiográfico en los pacientes tratados
con infusión intravenosa continua, debido al riesgo de que
aparezca una torsade des pointes, aunque, hasta la fecha, no se
ha determinado el umbral específico de dosis (American Psy-
chiatric Association, 1999; Sharma y cols., 1998). Asimismo,
el psiquiatra debe conocer los factores de riesgo de prolonga-
ción de los intervalos QTc, así como hipopotasemia, hipomag-
nesemia, bradicardia, síndrome congénito de QT largo, car-
diopatía preexistente e interacciones farmacológicas (Gury y
cols., 2000). Si la prolongación de los intervalos QTc es supe-
rior a 450 ms o a un 25% por encima del nivel inicial, el psi-
quiatra debe consultar rápidamente con el cardiólogo, redu-
cir la dosis o dejar de administrar el fármaco antipsicótico
(American Psychiatric Association, 1999).
Otros fármacos mucho menos utilizados para el trata-
miento del delirium son el propofol (Mirenda y Broyles,
1995), otros antipsicóticos típicos, el ondansetrón por vía in-
travenosa, que es un antagonista de 5-TH3
(Bayindir y cols.,
2000) y el ácido valproico (Bourgeois y cols., 2005; Ichikawa y
cols., 2005).
Existen por lo menos 19 artículos en inglés sobre el trata-
miento del delirium con neurolépticos atípicos (tabla 8-8).
Sin embargo, sólo uno de estos artículos se refiere a un estu-
dio clínico aleatorio, doble ciego (risperidona), y fue pensado
únicamente como estudio piloto. Los especialistas en medici-
na psicosomática llevan utilizando con éxito en la práctica clí-
nica los neurolépticos atípicos durante por lo menos 10 años,
a pesar de que existen pocos estudios que avalen su uso. Las
ventajas son el menor riesgo de síntomas extrapiramidales y
de complicaciones electrocardiográficas (Titier y cols., 2004),
los efectos moduladores del estado de ánimo y, posiblemen-
te, también una mayor eficacia en un número reducido de
pacientes con características muy específicas. La eficacia
de estos fármacos puede deberse también al bloqueo que
provocan en los receptores de 5-HT2A
, D4
y α1
y a la acción
agonista que ejercen en 5-TH1A
(H.Y. Meltzer, 2002). Es intere-
sante tener en cuenta que la olanzapina, la risperidona y la
ziprasidona también pueden reforzar la actividad de la red
colinérgica en la corteza prefrontal (Ichikawa y cols., 2002;](https://image.slidesharecdn.com/8-deliriumapa-150710232847-lva1-app6892/85/8-delirium-apa-18-320.jpg)



![TRATADO DE PSIQUIATRÍA CLÍNICA308
ca. Las demencias corticales se caracterizan por una pérdida
de memoria muy llamativa (recuerdo y reconocimiento), dé-
ficit del lenguaje, apraxia, agnosia y déficits visuoespaciales
(Doody y cols., 1998; Paulsen y cols., 1995). Por su parte, las
demencias subcorticales se caracterizan por un mayor dete-
rioro en el recuerdo, disminución de la fluidez verbal sin
anomia, bradifrenia (lentificación del pensamiento), estado
de ánimo deprimido, labilidad afectiva, apatía y disminu-
ción de la atención/concentración (Doody y cols., 1998; Paul-
sen y cols., 1995). Las demencias corticales no suelen presen-
tar los signos motores tan prominentes que habitualmente se
observan en las demencias subcorticales (Geldmacher y Whi-
tehouse, 1997). Sin embargo, la dicotomía cortical-subcortical
no es absoluta, porque la afasia, la apraxia, y la agnosia (aisla-
damente) han demostrado ser poco sensibles para distinguir
las demencias corticales de las subcorticales, y en varios tipos
de demencia se observan al mismo tiempo, en algun momen-
to de su evolución, características tanto corticales como sub-
corticales (Kramer y Duffy, 1996). Además, se utiliza el térmi-
no demencia fronto-subcortical para referirse a un síndrome en
el que se observa deterioro del lóbulo frontal, además de los
síntomas «subcorticales» antes mencionados (Cummings y
Benson, 1988). Esto se observa con claridad en algunas de-
mencias vasculares (DV) (Roman, 2002). La posible conexión
anatómica y funcional entre la patología subcortical y las dis-
funciones del lóbulo frontal implica la interrupción de los
circuitos fronto-subcorticales que abarcan las funciones eje-
cutivas (circuito prefrontal dorsolateral-subcortical), desinhi-
bición conductual (circuito orbitofrontal-subcortical) y apa-
tía/depresión(circuitomediofrontal[cingulado]-subcortical)
(Roman, 2002).
Tabla 8-9. Características clínicas de los diferentes tipos
de demencia
Características comunes a todas las demencias:
Múltiples déficits cognitivos que no se observan exclusivamente
durante un episodio de delirium, incluyendo déficits mnésicos,
afasia, apraxia, agnosia o deterioro de la función ejecutiva,
y producen un deterioro importante con respecto
al funcionamiento cognitivo previo del sujeto
y al funcionamiento laboral y en la vida diaria
Características específicas de la demencia tipo Alzheimer:
Inicio gradual y deterioro cognitivo continuo, los déficits
cognitivos no se deben a ninguna enfermedad del SNC,
enfermedad médica ni al consumo de alcohol u otras drogas,
y los síntomas no se pueden explicar mejor por otros
trastornos del Eje I
Características específicas de la demencia vascular:
Síntomas y signos neurológicos focales o evidencia procedente
de las pruebas de laboratorio/pruebas radiológicas indicativas
de la presencia de una enfermedad vascular cerebral que
explica la sintomatología observada
Características específicas de la demencia asociada con
otras enfermedades médicas:
Evidencia clínica de que las alteraciones cognitivas son
la consecuencia fisiológica directa de una de las siguientes
patologías: infección por el VIH, traumatismo
craneoencefálico, enfermedad de Parkinson, enfermedad
de Huntington, enfermedad de Pick, enfermedad de
Creutzfeldt-Jakob u otra enfermedad médica (se incluye
en este grupo la demencia con cuerpos de Lewy)
Características específicas de la demencia persistente
asociada con el consumo de alcohol u otras drogas
o medicamentos:
Los déficits cognitivos persisten más allá del tiempo que dura
la intoxicación o el síndrome de abstinencia, y hay evidencia
clínica de que estos déficits están etiológicamente relacionados
con los efectos persistentes del alcohol u otras drogas o algún
medicamento
Características específicas de la demencia de múltiples
etiologías:
Evidencia clínica de que los déficits cognitivos tienen más
de una etiología
Características específicas de la demencia no clasificada
en ninguno de los apartados anteriores:
Demencia que no satisface los criterios de ninguno de los
apartados anteriores
Fuente: adaptado de American Psychiatric Association, 2000.
Tabla 8-10. Demencias corticales y subcorticales
Demencias corticales
Demencia tipo Alzheimer (DTA)
Demencia frontotemporal (DFT) (incluye la demencia
asociada con la enfermedad de Pick)
Demencia asociada con la enfermedad de Creutzfeldt-Jakob
Demencia asociada con un hematoma subdural crónico
Demencias subcorticales
Demencia asociada con la infección por el VIH
Demencia asociada con la enfermedad de Parkinson
Demencia asociada con la enfermedad de Huntington
Demencia asociada con la esclerosis múltiple
Demencias con características corticales y subcorticales
Demencia vascular (anteriormente denominada demencia
multiinfarto)*
Demencia vascular (demencia postictal)*
Demencia mixta (DTA 1 demencia vascular)
Variante con cuerpos de Lewy de la enfermedad
de Alzheimer*
Demencia con cuerpos de Lewy*
Demencia provocada por el síndrome de temblor/ataxia
asociado con el gen X frágil
Demencia asociada con la hidrocefalia normotensiva
*La cantidad relativa de características corticales o subcorticales
depende de la localización de las alteraciones neuropatológicas.](https://image.slidesharecdn.com/8-deliriumapa-150710232847-lva1-app6892/85/8-delirium-apa-22-320.jpg)







![Delirium, demencia, trastornos amnésicos y otros trastornos cognitivos 319
©ELSEVIER.EsunapublicaciónMASSON.Fotocopiarsinautorizaciónesundelito.
en el trabajo y en casa, conducción de vehículos a motor, rea-
lización de actividades de riesgo, etc.) (Patterson y cols.,
1999). La queja del paciente por la pérdida de memoria pue-
de ser predictiva de un diagnóstico de DTA, incluso sin défi-
cit de memoria demostrables en el examen clínico inicial
(Geerlings y cols., 1999). Asimismo, debe obtenerse informa-
ción sobre los antecedentes psiquiátricos personales y fami-
liares, incluyendo la demencia y las enfermedades neuroló-
gicas que presentan un riesgo elevado de demencia. Debido
a que, en las fases iniciales de la enfermedad, el paciente es el
más fiable, el psiquiatra debe entrevistarle primero, y des-
pués hacer lo propio a solas con los familiares, para sintetizar
las historias obtenidas por separado y así poder hacerse una
idea más precisa y equilibrada del nivel de funcionamiento
del paciente.
Para elaborar la anamnesis, se obtiene información sobre
todas las enfermedades sistémicas crónicas, haciendo espe-
cial hincapié en las que están asociadas con un aumento del
riesgo de DTA, DV y otras demencias, como la hipertensión
arterial, la diabetes mellitus, la hiperlipemia, la EP, la escle-
rosis múltiple y el accidente vascular cerebral (Geldmacher
y Whitehouse, 1997). También debe preguntarse por las en-
fermedades sistémicas recientes que aumentan el riesgo de
delirium. Asimismo, debe valorarse la medicación, tanto
psicotrópica como no psicotrópica, que el paciente haya to-
mado antes de la aparición de los síntomas cognitivos y con-
ductuales (Doraiswamy y cols., 1998). No deben olvidarse
los medicamentos administrados sin receta médica (espe-
cialmente, antihistamínicos y sedantes) y los productos de
fitoterapia.
La anamnesis debe tener un apartado dedicado a las cir-
cunstancias que rodean al paciente en la vida cotidiana: lugar
en el que vive y condiciones de habitabilidad, apoyo por par-
te de los familiares y/u otras personas allegadas que viven
cerca del paciente, recursos económicos, seguro médico y po-
sibilidades de acceder a la asistencia sanitaria, participación
en actividades sociales y relaciones personales. La entrevista
con los familiares debe centrarse en el funcionamiento cogniti-
vo y en la conducta del paciente. Los síntomas preocupantes,
como la ideación paranoide, la agitación, la agresividad y la
manipulación distraída y peligrosa de maquinaria que com-
porta un riesgo deben abordarse con los familiares, al igual
que la posesión o el acceso a armas y cualquier otra circunstan-
cia que pueda poner en peligro la vida del paciente o de los
otros. Ante cualquier queja de abandono o abuso o cualquier
hallazgo físico que sugiera un trato inadecuado, el psiquiatra
debe ponerse en contacto con la agencia responsable para
que efectúe una valoración in situ de abandono o de abuso de
adultos. Los pacientes que presentan agresividad y/o deli-
rios pueden tener un riesgo más elevado de verse sometidos
a este tipo de tratos (Cummings y Masterman, 1998). Los pa-
cientes con demencia presentan mayor riesgo de síncope
y de pérdida de conocimiento, lo que, a su vez, puede provo-
car traumatismos craneoencefálicos, fractura de cadera y otras
lesiones. Cualquier infome sobre caídas en pacientes con de-
mencia obliga a una evaluación exhaustiva de las lesiones.
Evaluación del estado mental
La evaluación formal del funcionamiento cognitivo debe
añadirse de forma rutinaria a la evaluación del estado de
ánimo, el nivel de conciencia, la actividad psicomotriz, la
producción del habla y el contenido y los procesos del pen-
samiento. Es recomendable utilizar un instrumento psi-
cométrico para evaluar el funcionamiento cognitivo (p. ej., el
MEC). Una puntuación de 24 puntos o inferior en el MEC,
cuando se relaciona con los síntomas y signos clínicos, es al-
tamente sugestiva de demencia, pero debe tenerse muy en
cuenta el nivel educativo y otras variables del paciente (Pat-
terson y cols., 1999). Se recomienda utilizar una puntuación
de corte de 22 puntos en la población de personas mayores
que viven en una residencia de ancianos. El MEC puede so-
brestimar la demencia cuando se trata de pacientes de más
de 85 años, con bajo nivel educativo, o con antecedentes de
depresión (Dufouil y cols., 2000). Por el contrario, los pacien-
tes con nivel educativo alto u otras pruebas de un funciona-
miento intelectual premórbido elevado pueden obtener una
puntuación normal en el MEC, a pesar de sufrir un deterioro
cognitivo significativo. La administración repetida del MEC
puede servir para cuantificar el progreso o la estabilidad de
la demencia. La evolución característica de las puntuacio-
nes en el MEC en la DTA consiste en una disminución de
2-4 puntos al año cuando el paciente no recibe tratamiento
(Folstein y cols., 1975; Rabins y cols., 1997). Otras pruebas
neuropsicológicas que pueden utilizarse de forma comple-
mentaria para la evaluación del funcionamiento cognitivo
son la prueba del dibujo del reloj, la generación de categorías
(p. ej., pedirle al paciente que nombre todos los animales que
pueda en un minuto; la puntuación de corte en esta prueba es
16) y la prueba de «hacer-no hacer» (el paciente tiene que dar
un golpecito con la mano en la mesa si el evaluador da un solo
golpe, y no debe dar ningún golpe si el evaluador da dos). El
Neuropsychiatry Inventory [Inventario neuropsiquiátrico] es
una escala de evaluación conductual de 12 ítems para evaluar
los síntomas no cognitivos de la demencia (Aalten y cols.,
2003). Se trata de una serie de preguntas estructuradas para el
cuidador del paciente con el objetivo de valorar las siguientes
áreas conductuales: delirios, alucinaciones, agitación/agre-
sividad, disforia/depresión, ansiedad, apatía, irritabilidad,
euforia, desinhibición, conductas motrices extrañas, alteracio-
nes conductuales durante la noche y alteraciones del apetito/
conducta alimentaria (Aalten y cols., 2003). En cada ítem, la
gravedad se puntúa de 1 a 3, y la frecuencia, de 1 a 4. A conti-
nuación, se obtiene la puntuación final sumando la obtenida
en cada ítem. Las escalas de depresión (p. ej., la Escala de de-
presión de Hamilton [Hamilton, 1960] y la Escala de depresión
geriátrica [Yesavage y cols., 1983]) son útiles para realizar el
diagnóstico diferencial entre la demencia y la depresión, así
como para efectuar un seguimiento de la respuesta al trata-
miento con antidepresivos (Katz, 1998). El riesgo de suicidio
aumenta en la población de personas ancianas, y es necesario
evaluar otros factores de riesgo de suicidio, como el consumo
de alcohol y otras drogas, el aislamiento social, los anteceden-
tes de intento de suicidio y la posibilidad de acceder a armas.](https://image.slidesharecdn.com/8-deliriumapa-150710232847-lva1-app6892/85/8-delirium-apa-33-320.jpg)

![Delirium, demencia, trastornos amnésicos y otros trastornos cognitivos 321
©ELSEVIER.EsunapublicaciónMASSON.Fotocopiarsinautorizaciónesundelito.
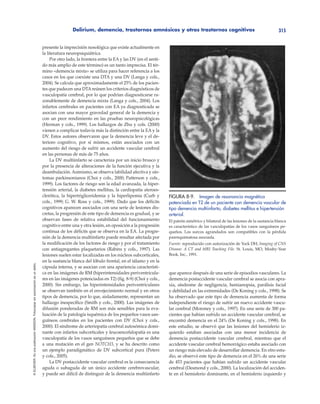
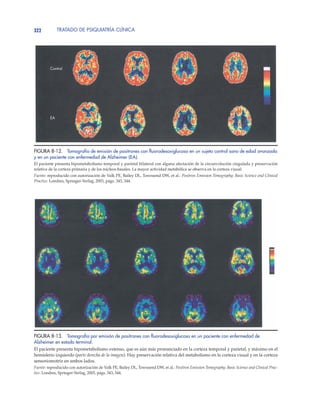
lares en las imágenes de RM pueden verse tanto en la DTA
como en la DV. No está claro qué interpretación debe hacerse
de estas hiperintensidades en la DTA, porque pueden no es-
tar relacionadas de forma independiente con las alteraciones
cognitivas (Doody y cols., 1998; Smith y cols., 2000). La dis-
minución del volumen de la sustancia blanca se ha asociado
con la DTA (Smith y cols., 2000). Si la evaluación inicial me-
diante neuroimagen muestra lesiones en la sustancia blanca
características de la DV y se relacionan con los hallazgos clí-
nicos, puede considerarse la posibilidad de realizar un segui-
miento con TC o RM en el caso de que el paciente presente
más tarde un deterioro brusco del estado mental, sugestivo de
delirium y/o de un nuevo accidente vascular cerebral. Las
imágenes de difusión potenciadas de RM que han demostra-
do ser más sensibles que la TC para la evaluación de la enfer-
medad isquémica de los vasos sanguíneos de pequeño tama-
ño en la DV pueden utilizarse para realizar un seguimiento de
la evolución de estos pacientes (Choi y cols., 2000). Las prue-
bas funcionales de imagen (p. ej., tomografía por emisión de
fotón único, tomografía por emisión de positrones [PET] y re-
sonancia magnética estructural protónica [RMEP] in vivo),
aunque no son fácilmente accesibles, en el futuro pueden ser
muy útiles para la evaluación de la patología cortical asocia-
da con la demencia, especialmente si estas pruebas se combi-
nan con la evaluación genética de los pacientes que presentan
riesgo de demencia clínica (Weiss y cols., 2003; figs. 8-12 y
8-13). Las técnicas funcionales de neuroimagen pueden mos-
trar patrones específicos de déficit parietal y temporal en la
DTA, que podrían servir para que el médico decidiese instau-
rar tratamiento farmacológico para la demencia en una fase
más precoz de la enfermedad (Small y Leiter, 1998).
Derivación a otros especialistas
La consulta con el neuropsicólogo puede ser útil cuando hay
una demencia incipiente, con déficits cognitivos sutiles en el
examen clínico, ya que permite identificar casos de DCL con
riesgo de desarrollar demencia (Griffith y cols., 2006). Los dé-
ficits en memoria, memoria diferida, fluidez verbal y habili-
dades visuomotrices son predictivos de demencia (Bottino y
Almeida, 1997). La evaluación neuropsicológica puede ser
especialmente útil en el caso de los pacientes en los que sólo
con la entrevista no puede determinarse su capacidad para la
realización de determinadas tareas (p. ej., conducir u otorgar
el consentimiento informado). La alteración de la función eje-
cutiva, sobre todo cuando se ha confirmado mediante una
evaluación neuropsicológica formal, se puede relacionar de
forma significativa con la pérdida de la capacidad para to-
mar decisiones (Marson y cols., 1999).
La intervención de los trabajadores sociales puede ser
muy útil. La terapia de familia puede ayudar al paciente y a
sus familiares a adaptarse a la reducción de las expectativas
sociales y al deterioro del enfermo. Los trabajadores sociales
pueden facilitar al paciente y a sus familiares el acceso a los
servicios sociales, lo cual puede contribuir a que el paciente
pueda seguir viviendo en casa con su familia. Estos profesio-
nales también pueden ayudar a la familia a encontrar una
residencia que reúna condiciones adecuadas, o a acceder a la
financiación para poder pagar un centro especializado donde
el paciente pueda ser atendido convenientemente.
Las enfermeras psiquiátricas pueden ser de gran utilidad
para la asistencia domiciliaria y para otras cosas. Para las
personas con demencia se puede establecer un sistema en el
que la enfermera psiquiátrica visita al paciente en su casa.
FIGURA 8-11. Imagen de resonancia magnética del volumen del hipocampo (flecha) en un sujeto control sano (izquierda)
y en un paciente con enfermedad de Alzheimer y atrofia del hipocampo (derecha).
Fuente: reproducido con autorización de Foster NL, Minoshima S, Kuhl DE: «Brain Imaging in Alzheimer Disease,» en Alzheimer Disease,
2.a
ed. Editado por Terry RD, Katzman R, Bick KL, et al. Filadelfia, PA, Lippincott Williams & Wilkins, 1999, pág. 69, Figuras 2A y 2B. ©1999,
Lippincott Williams & Wilkins.](https://image.slidesharecdn.com/8-deliriumapa-150710232847-lva1-app6892/85/8-delirium-apa-35-320.jpg)





![Delirium, demencia, trastornos amnésicos y otros trastornos cognitivos 329
©ELSEVIER.EsunapublicaciónMASSON.Fotocopiarsinautorizaciónesundelito.
Se debe realizar un seguimiento del tratamiento con neu-
rolépticos, incluyendo la evaluación de los trastornos del mo-
vimiento inducidos por la medicación, mediante la Abnormal
Involuntary Movement Scale (AIMS) [Escala de movimien-
tos involuntarios]. Si la adherencia al tratamiento es insatis-
factoria y el psiquiatra está pensando en utilizar un neurolép-
tico de liberación retardada, se puede emplear, por ejemplo,
decanoato de flufenazina (1,25-3,75 mg al mes por vía intra-
muscular). En Estados Unidos, el uso de antipsicóticos para
los pacientes con demencia en las residencias de ancianos
está regulado por una ley de 1987 denominada Omnibus
Budget Reconciliation Act, que requiere que se documente
claramente la indicación clínica y se tengan en cuenta las
posibles alternativas que pudieran existir (Rabins y cols.,
1997). Cuando la enfermedad progresa, debe considerarse la
posibilidad de disminuir la dosis o de intentar suspender el
tratamiento con neurolépticos. No obstante, los neurolépti-
cos atípicos, en algunos casos, pueden seguir siendo útiles
incluso en las fases más avanzadas de la demencia. Así, en un
estudio con risperidona (1 mg/día), los autores consiguieron
una mejoría en una serie de medidas conductuales objetivas
(especialmente, una disminución de las conductas agresivas),
y el funcionamiento cognitivo y la capacidad de cuidar de sí
mismo no empeoraron (Katz y cols., 1999).
El tratamiento con antiplaquetarios y/o mesilatos ergo-
loides (p. ej., hidergina con una dosis inicial de 3 mg/día
hasta un máximo de 9 mg/día) puede ser una opción en el
caso de los pacientes con DV. Esta medicación puede estabi-
lizar o, incluso, mejorar el funcionamiento cognitivo (Meyer
y cols., 1995). La hidergina puede provocar náuseas y otros
síntomas digestivos, y está contraindicada en los pacientes
que presentan sintomatología psicótica (Rabins y cols., 1997).
En los pacientes con DV pueden estar indicadas otras inter-
venciones sistémicas, como las estatinas, la warfarina (en
caso de fibrilación auricular), los antihipertensivos, los blo-
queadores de los canales del calcio y los neuroprotectores.
Asimismo, algunos pacientes pueden necesitar cirugía para
corregir la estenosis de la carótida cuando es hemodinámi-
camente relevante.
Las hormonas pueden desempeñar un papel adyuvante
en el tratamiento de la demencia, aunque éste es un tema
controvertido. En un metaanálisis con una muestra muy ex-
tensa de pacientes sobre los efectos de la terapia hormonal
sustitutiva posmenopáusica sobre el funcionamiento cogniti-
vo se observó que este tipo de terapia producía una mejoría
de la memoria verbal, del nivel de vigilancia, del razonamien-
to y de la velocidad motriz en mujeres que presentaban los
síntomas característicos de la menopausia (LeBlanc y cols.,
2001). La terapia sustitutiva de estrógenos y el raloxifeno (un
modulador de los receptores estrogénicos) se han asociado
con una disminución del riesgo de demencia, pero no se ha
demostrado que sean eficaces para mejorar el funcionamien-
to cognitivo en casos de DTA bien establecida (LeBlanc y
cols., 2001; Yaffe y cols. 2005).
No obstante, en el estudio denominado Women’s Health
Initiative Memory Study se observó que los estrógenos com-
binados con la progesterona producían un aumento del ries-
go de demencia probable en mujeres de más de 65 años, y no
servía para prevenir el deterioro cognitivo leve en esta pobla-
ción de pacientes (Shumaker y cols., 2003); se observó un pe-
queño aumento del riesgo de deterioro cognitivo clínicamen-
te significativo en las pacientes tratadas con esta combinación
(Rapp y cols., 2003). Por tanto, los resultados de este impor-
tante estudio arrojan dudas sobre el papel actual para la tera-
pia hormonal o la demencia en la mujer. La medroxiproges-
terona puede utilizarse para tratar la conducta sexual
desinhibida en los pacientes de sexo masculino con EA (Ra-
bins y cols., 1997).
Sin duda, en el futuro la investigación en farmacoterapia
se planteará la DTA como uno de los objetivos fundamenta-
les, y cabe esperar que los avances que se produzcan en este
campo sirvan también para mejorar el tratamiento farmaco-
lógico de otros tipos de demencia. La áreas que pueden ser
de interés para la investigación son, entre otras, los factores
neurotróficos (p. ej., el factor de crecimiento nervioso), la mo-
dificación del metabolismo de la proteína amiloide (proba-
blemente, actuando sobre la actividad de la proteína precur-
sora del amiloide) y la reducción del estrés oxidativo y de la
inflamación (Aisen y Davis, 1997).
La terapia antirretrovírica de alta actividad (TARGA)
para el tratamiento de la infección por el VIH es un compo-
nente esencial de la atención a los pacientes con demencia
asociada con el VIH. Se ha demostrado que este tratamiento
puede revertir los déficits cognitivos (Cohen y Jacobson,
2000; McDaniel y cols., 2000). Los resultados sobre el funcio-
namiento cognitivo que se obtienen con la TARGA pueden
mejorar aún más si se combina con ibuprofeno (Gendelman
y cols., 1998). Los psicoestimulantes pueden ser útiles para el
tratamiento del cansancio, la disminución de la concentra-
ción y los déficits mnésicos asociados con el VIH (Maldona-
do y cols., 2000; McDaniel y cols., 2000).
Demencia: resumen
Las demencias constituyen un grupo heterogéneo de síndro-
mes clínicos que comparten un elemento común: el deterioro
de las funciones cognitivas y ejecutivas. El clínico debe estar
atento a la necesidad de una anamnesis completa, una eva-
luación dirigida y un abordaje psicofarmacológico y psicoso-
cial en los pacientes con estos síndromes clínicos. Actualmen-
te,lafarmacoterapiadelademenciaconsisteenlamedicación.
Las intervenciones clínicas modernas, incluyendo los fárma-
cos anticolinesterasa combinados con otros agentes psicofar-
macológicos deben ser enérgicas y deben instaurarse en las
primeras fases del proceso de la enfermedad, con el fin de
mantener el estado funcional cognitivo del paciente. Los
avances que se han producido en la investigación científica
básica apuntan a posibles nuevas direcciones en la fisiopato-
logía y en el abordaje psicofarmacológico de una enfermedad
que, actualmente, representa uno de los problemas de salud
pública más preocupantes.](https://image.slidesharecdn.com/8-deliriumapa-150710232847-lva1-app6892/85/8-delirium-apa-43-320.jpg)
![TRATADO DE PSIQUIATRÍA CLÍNICA330
Trastornos amnésicos
y otros trastornos cognitivos
Trastornos amnésicos
Los trastornos amnésicos se caracterizan por la pérdida de la
memoria debida al efecto fisiológico directo de una enferme-
dad médica o a los efectos persistentes de una sustancia. Es-
tos trastornos tienen la misma presentación clínica que los
déficits de memoria, pero la etiología es diferente. Los tras-
tornos amnésicos son síndromes secundarios cuya causa es
una enfermedad médica sistémica, una enfermedad prima-
ria, un traumatismo encefálico, un consumo persistente y
excesivo de alcohol o de drogas o los efectos adversos de un
medicamento. La alteración debe ser suficientemente grave
para producir un deterioro de la vida social y laboral del pa-
ciente, y debe dar lugar a una disminución significativa del
nivel de funcionamiento premórbido.
Epidemiología
Existen pocos datos sobre la incidencia y prevalencia de los
trastorno amnésicos (Harper y cols., 1995). El deterioro mnési-
co provocado por un traumatismo craneoencefálico es, proba-
blemente, el trastorno de este tipo más prevalente, y más de
500.000 pacientes son hospitalizados cada año en Estados Uni-
dos debido a un traumatismo de este tipo. El alcoholismo y la
deficiencia de tiamina asociada han sido históricamente las
etiologías frecuentes; sin embargo, los resultados de algunos
estudios indican que la incidencia de los trastornos amnésicos
inducidos por el alcohol está disminuyendo, mientras que los
casos de trastorno amnésico debido a un traumatismo craneo-
encefálico están aumentando (Kopelman, 1995).
Etiología
La clasificación diagnóstica del DSM-IV-TR de los trastornos
amnésicos se basa en la etiología. Estos trastornos pueden
deberse a una enfermedad médica (tabla 8-16) o a los efectos
del alcohol, las drogas o un fármaco (trastorno amnésico in-
ducido por sustancias) (tabla 8-17) o puede ser un trastorno
amnésico no especificado. En la tabla 8-18 se exponen las
causas más frecuentes del trastorno amnésico. La etiopatoge-
nia muestra que, en la mayoría de casos, el trastorno tiene su
origen en el daño bilateral en áreas del cerebro que están im-
plicadas en la memoria. Estas áreas son los núcleos talámicos
mediales y dorsomediales, el hipocampo, el núcleo amigdali-
no, el trígono cerebral y los cuerpos mamilares. La afectación
unilateral a veces puede ser suficiente para producir una al-
teración de la memoria, especialmente cuando el daño afecta
al lóbulo temporal izquierdo y a las estructuras talámicas del
lado izquierdo (Benson, 1978). No se ha podido identificar
claramente la localización del daño neuroanatómico cuando
el trastorno amnésico se debe a una causa yatrógena, como el
efecto de un fármaco, la TEC o la asistencia en la UCI (Jones
y cols., 2000).
Tabla 8-16. Criterios del DSM-IV-TR para el diagnóstico de
trastorno amnésico debido a… [especificar enfermedad
médica]
A. El deterioro de la memoria se manifiesta por un déficit
de la capacidad para aprender información nueva
o por la incapacidad para recordar información
aprendida previamente
B. La alteración de la memoria produce un deterioro
significativo de la actividad laboral o social y representa
una merma importante del nivel previo de actividad
C. La alteración de la memoria no aparece exclusivamente
en el transcurso de un delirium o de una demencia
D. Demostración, a través de la historia, de la exploración
física o de las pruebas de laboratorio, de que la alteración
es un efecto directo de la enfermedad médica (incluyendo
un traumatismo físico)
Especificar si:
Transitorio: si el deterioro de la memoria dura menos de un mes
Crónico: si el deterioro de la memoria dura más de un mes
Nota de codificación: incluir el nombre de la enfermedad
médica en el Eje I (p. ej., 294.0 trastorno amnésico debido
a traumatismo craneoencefálico); codificar también la
enfermedad médica en el Eje III (para información sobre
los códigos, véase el Apéndice G del DSM-IV-TR)
Tabla 8-17. Criterios del DSM-IV-TR para el diagnóstico
amnésico persistente inducido por sustancias
A. El deterioro de la memoria se manifiesta por un déficit
de la capacidad para aprender información nueva,
o incapacidad para recordar información aprendida
previamente
B. La alteración de la memoria provoca un deterioro
significativo de la actividad laboral o social y representa
una merma importante del nivel previo de actividad
C. La alteración de la memoria no aparece exclusivamente
en el transcurso de un delirium o de una demencia,
y se mantiene más allá de la duración habitual
de la intoxicación o abstinencia de sustancias
D. Demostración, a través de la historia, de la exploración
física o de las pruebas de laboratorio, de que la alteración
de la memoria está relacionada etiológicamente con los
efectos persistentes de la sustancia (p. ej., una droga
de abuso, un medicamento)
Códigos para el trastorno amnésico persistente inducido por
sustancias (sustancias específicas): 291.1 alcohol; 292.83
sedantes, hipnóticos o ansiolíticos; 292.83 otras sustancias
[o desconocida]](https://image.slidesharecdn.com/8-deliriumapa-150710232847-lva1-app6892/85/8-delirium-apa-44-320.jpg)


![Delirium, demencia, trastornos amnésicos y otros trastornos cognitivos 333
©ELSEVIER.EsunapublicaciónMASSON.Fotocopiarsinautorizaciónesundelito.
cits en muchos casos son de naturaleza temporal, como en el
caso de los síndromes amnésicos transitorios, o son parcial
o completamente reversibles, como ocurre en los traumatis-
mos craneoencefálicos, en la deficiencia de tiamina y en la
anoxia. El tratamiento agudo debe incluir la reorientación
continua del paciente por medio de instrucciones verbales,
relojes, calendarios y estímulos que le resulten conocidos. La
psicoterapia individual de apoyo, y la información y asesora-
miento de los familiares y cuidadores también puede ser útil.
Los síndromes amnésicos crónicos reversibles pueden tratar-
se con rehabilitación cognitiva y situando al paciente en un
medio terapéutico que le ayude a recuperarse de la lesión
cerebral que ha sufrido. Los déficits mnésicos más graves y
persistentes pueden requerir que el paciente viva en un en-
torno supervisado, para garantizar su seguridad y propor-
cionarle una atención adecuada.
Deterioro cognitivo leve
El deterioro cognitivo leve se define como un conjunto de
déficits cognitivos de mayor gravedad que la que cabría es-
perar teniendo en cuenta la edad del paciente y su nivel edu-
cativo, y que no interfieren en el funcionamiento del paciente
en la vida diaria. Se ha propuesto una clasificación en la que
se establece una distinción entre el deterioro que afecta sólo
a la memoria, el deterioro que afecta a una sola función cog-
nitiva distinta a la memoria, y el deterioro que afecta a dos
o más funciones cognitivas (Petersen, 2004). Los estudios epi-
demiológicos realizados en la población general indican que
la prevalencia del deterioro cognitivo leve es de entre el 3 y el
19% en los adultos de más de 65 años (Gauthier y cols., 2006;
G.W. Ross y Bowen, 2002). Algunos pacientes con deterioro
cognitivo leve permanecen estables o, incluso, vuelven a la
normalidad de forma espontánea, pero más del 50% progre-
sa a demencia al cabo de 5 años. El subtipo mnésico presenta
un riesgo especialmente elevado de DTA (Ganguli y cols.,
2004), y podría ser, en realidad, una fase prodrómica de este
tipo de demencia, si bien el subtipo en el que dos o más fun-
ciones cognitivas se ven afectadas tiene una sensibilidad más
elevada para predecir la DTA y la DV (Rasquin y cols., 2005).
Se puede predecir la velocidad de progresión a la demencia
por la gravedad del déficit de memoria que presenta inicial-
mente el paciente, por la gravedad de la atrofia del hipocam-
po y por la presencia de un alelo ε4 del gen de la APOE (Geda
y cols., 2006). El deterioro cognitivo leve y la depresión co-
mórbida representan un aumento del riesgo de DTA de más
del doble, y los pacientes que presentan una mala respuesta
a los antidepresivos parecen tener un riesgo de DTA todavía
más elevado (Modrego y Ferrández, 2004).
Las características neuropatológicas del deterioro cogni-
tivo leve se parecen a las alteraciones que se observan en las
primeras fases de la DTA, y los ONF en el lóbulo temporal
ventromedial pueden ser el sustrato anatómico que explique
el deterioro mnésico (Petersen y cols., 2006). Para realizar el
diagnóstico de deterioro cognitivo leve es necesario evaluar
múltiples funciones cognitivas, prestando especial atención
a la memoria semántica y episódica. La Computer-Adminis-
tered Neuropsychological Screen for Mild Cognitive Impair-
ment [Batería neuropsicológica de detección sistemática admi-
nistrada con ordenador para la evaluación del deterioro
cognitivo leve] es una batería de pruebas neuropsicológicas
fiable que puede servir para determinar si es necesario o no
realizar una evaluación más intensiva del funcionamiento
cognitivo del paciente (Tornatore y cols., 2005). Si bien actual-
mente no existe ningún tratamiento farmacológico que sea
capaz de retrasar la progresión a largo plazo del deterioro
cognitivo leve a demencia, hay algunos datos que indican que
la administración de inhibidores de la acetilcolinesterasa pro-
duce algún beneficio sintomático a corto plazo (Saykin y cols.,
2004). La prevención secundaria basada en el control de los
factores de riesgo, como la hipertensión sistólica, la fibrilación
auricular y los niveles bajos de folato, puede contribuir a dis-
minuir la tasa de conversión a DV (Ravaglia y cols., 2006).
Síndrome conmocional
El síndrome conmocional (SC) es el conjunto de síntomas
y signos que aparece en los pacientes que han sufrido un
traumatismo craneoencefálico. Los déficits afectan a tres áreas
del funcionamiento del SNC: somática, psicológica y cogniti-
va. El síntoma somático más frecuente es la cefalea, pero tam-
bién puede observarse cansancio, mareo, visión borrosa y fo-
tofobia. Los síntomas psicológicos más frecuentes son
ansiedad, depresión, apatía y labilidad emocional, mientras
que los síntomas cognitivos que se observan con mayor fre-
cuencia son disminución de la atención y de la fluidez verbal
y déficit de la memoria de trabajo. Los criterios actualmente
vigentes de la American Psychiatric Association para el diag-
nóstico del SC, que es similar a la entidad clínica que aparece
en el Apéndice B del DSM-IV-TR con la denominación de tras-
torno posconmocional, requieren que exista un «déficit adquiri-
do de la función cognitiva, acompañado de síntomas neuro-
conductuales específicos, que aparece como consecuencia de
un traumatismo cerrado en la cabeza, de suficiente gravedad
para provocar una conmoción cerebral significativa» (Ameri-
can Psychiatric Association, 2000, p. 760). El diagnóstico dife-
rencial más importante es, en la mayoría de casos, el trastor-
no por simulación. Existen varias pruebas psiquiátricas y
neurológicas que sirven para ayudar al clínico. La Halstead-
Reitan Battery [Batería neuropsicológica de Halstead-Reitan]
tiene un fiabilidad del 93,8% para identificar a los pacientes
que intentan hacer ver que tienen síntomas cognitivos secun-
darios a un traumatismo craneoencefálico (Mittenberg y cols.,
1996). Otras pruebas psicométricas que pueden ser útiles en
este contexto son el Inventario multifásico de personalidad
de Minnesota-2 (MMPI-2), la Dissimulation Scale [Escala de
simulación], la Ego Strength Scale [Escala de fuerza del ego]
y la Fake Bad Scale [Escala de fingimiento de enfermedades]
(Hall y cols., 2005).
Las características neuropatológicas del SC probablemen-
te están relacionadas con la lesión primaria que se ha visto en
el traumatismo cerebral. La desviación axónica y el daño pro-](https://image.slidesharecdn.com/8-deliriumapa-150710232847-lva1-app6892/85/8-delirium-apa-47-320.jpg)












