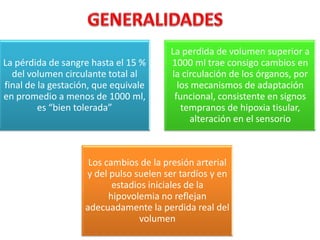
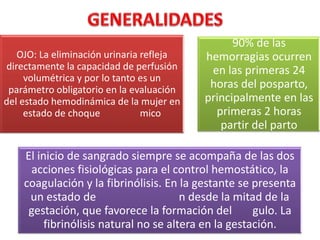
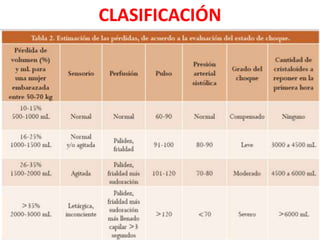
El documento describe los cambios fisiológicos de la circulación durante el embarazo y los mecanismos de adaptación ante la pérdida de sangre. Se explican los signos de choque hipovolémico y su tratamiento, haciendo énfasis en la reposición oportuna de volumen en la "hora de oro". Asimismo, se proveen detalles sobre el manejo integral del código rojo por hemorragia posparto.