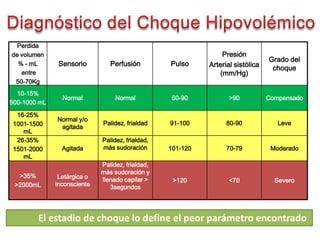
1) La hemorragia obstétrica es la primera causa de muerte materna en el mundo, con una mujer que muere cada 3 minutos. 2) En Colombia, es la segunda causa de muerte materna. 3) Es importante aplicar un manejo activo del alumbramiento a todas las mujeres, incluyendo el uso de oxitocina después del nacimiento y la extracción controlada de la placenta.