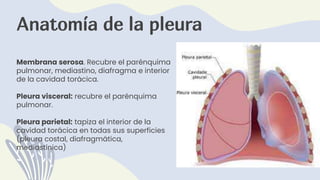
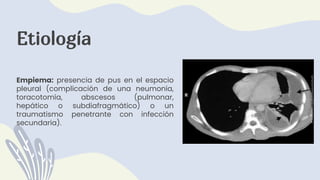
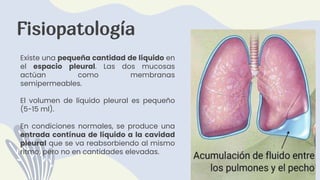
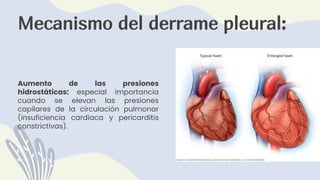
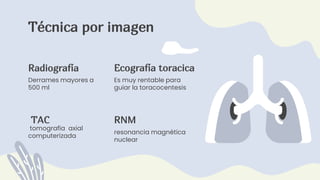
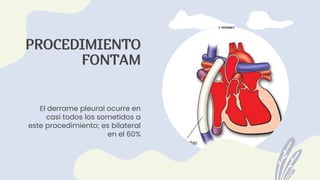
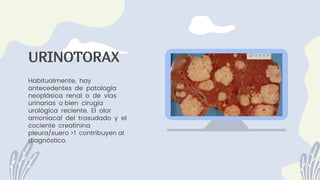
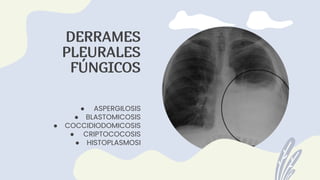
1) El documento describe la anatomía, etiología, fisiopatología, signos y síntomas, y manejo de los derrames pleurales. 2) Los derrames pleurales ocurren cuando se acumula líquido en el espacio entre las capas de tejido que recubren los pulmones y la cavidad torácica. 3) Los derrames pleurales pueden ser trasudativos o exudativos dependiendo de si cumplen o no los criterios de Light.





































![Bibliografía:
Boscá AR, Médico C:., Del A. Medynet.com. [cited 2022 Sep 19]. Available from:
http://www.medynet.com/usuarios/jraguilar/Manual%20de%20urgencias%20y%
20Emergencias/derrapleu.pdf
Light RW. Derrame pleural [Internet]. Manual MSD versión para profesionales.
[cited 2022 Sep 19]. Available from: https://www.msdmanuals.com/es-
mx/professional/trastornos-pulmonares/trastornos-mediast%C3%ADnicos-y-
pleurales/derrame-pleural
evidenciaterapeutica.com Seguir. Derrame pleural fisiopatologia [Internet].
Slideshare.net. [cited 2022 Sep 19]. Available from:
https://es.slideshare.net/garciaj.cesar/derrame-pleural-fisiopatologia](https://image.slidesharecdn.com/derramepleural-231027135335-4bf3bcb3/85/Derrame-pleural-pptx-50-320.jpg)
