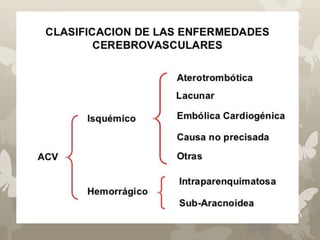
El documento detalla el accidente cerebrovascular (ACV), abarcando su etiología, clasificación y manifestaciones clínicas, así como pruebas diagnósticas y tratamientos. Se destaca la importancia de la prevención primaria y secundaria, así como el diagnóstico y manejo de hemorragias y isquemias cerebrales. Además, se mencionan los factores de riesgo y las tasas de mortalidad asociadas a este tipo de eventos vasculares.