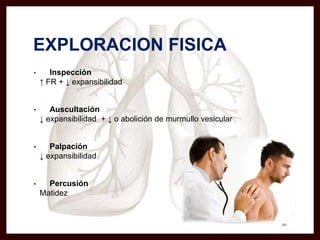
Este documento trata sobre el empiema pleural, definiéndolo como la acumulación de pus dentro de la cavidad pleural como resultado de una infección. Explica su epidemiología, etiología, fisiopatología, cuadro clínico, diagnóstico y tratamiento. Las bacterias más comunes son Streptococcus pneumoniae y Staphylococcus aureus. El tratamiento incluye drenaje pleural, antibióticos y en casos graves cirugía para limpieza y debridación.