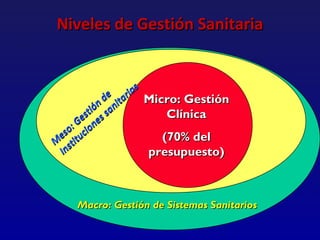
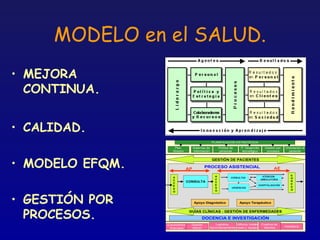
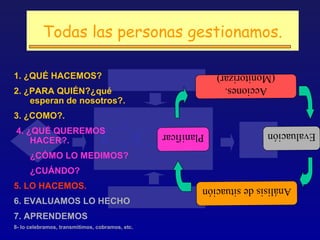
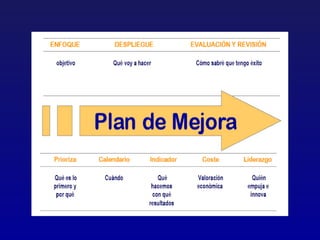
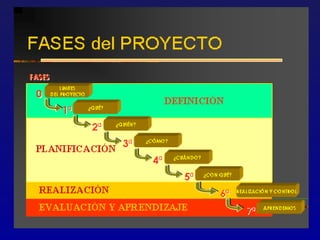
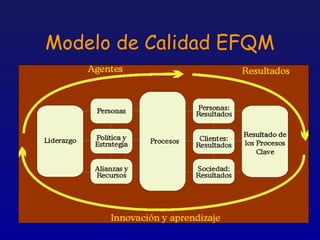
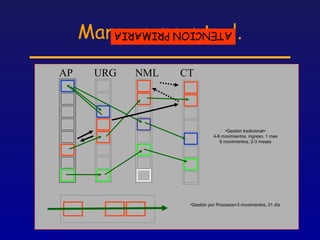
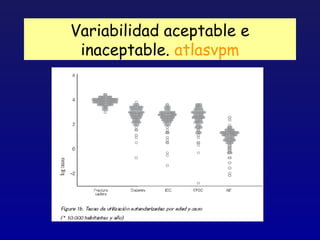
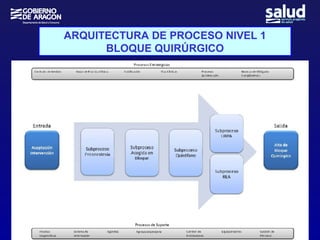
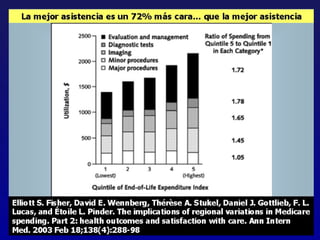
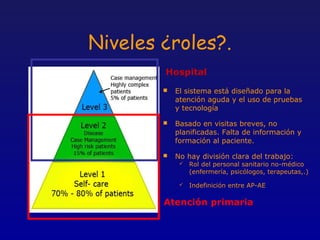
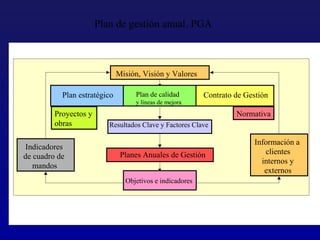
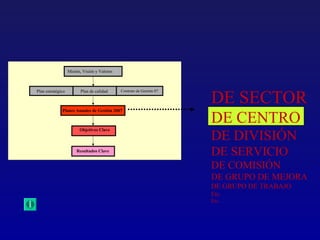
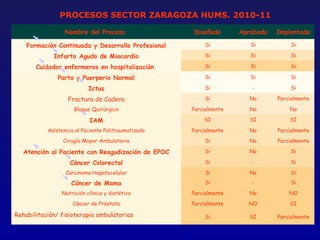
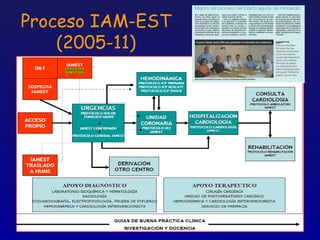
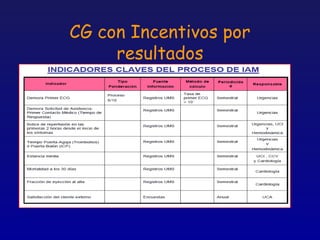
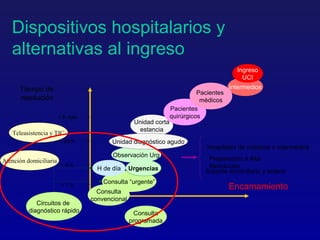
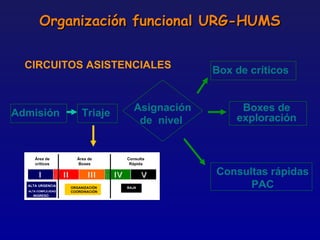
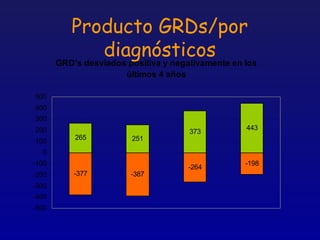
Este documento presenta una charla sobre gestión clínica y atención sanitaria dada por Javier Marta Moreno, un neurólogo y ex director de hospital con experiencia en gestión y calidad sanitaria. La charla cubre temas como la definición de gestión clínica, ejemplos de buenas prácticas, y los desafíos del sistema sanitario para el tratamiento de enfermedades crónicas.