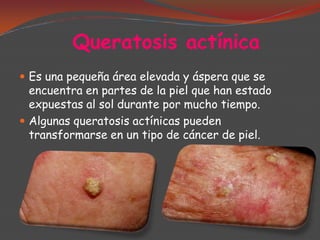
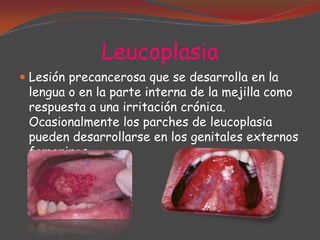
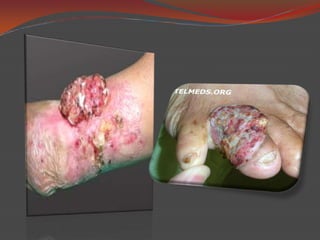
La queratosis actínica es una lesión precancerosa de la piel causada por exposición prolongada al sol. Puede transformarse en carcinoma escamocelular. El arsénico también puede causar queratosis precancerosas. La enfermedad de Bowen es un carcinoma in situ que afecta la epidermis y puede ser causado por queratosis actínicas o arsénico. La queilitis actínica es una forma agresiva de queratosis actínica que afecta el labio inferior. La leucoplasia es una lesión precancerosa de la boca