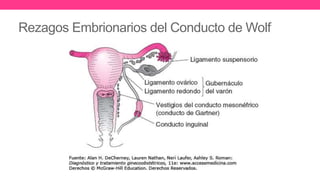
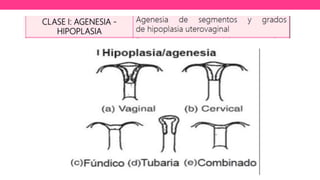
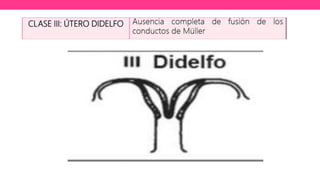
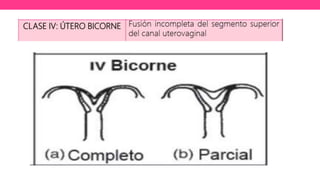
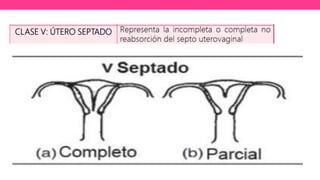
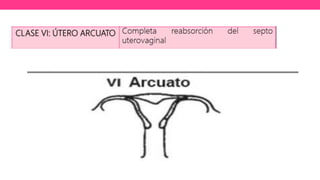
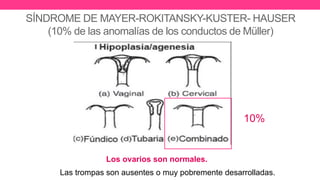
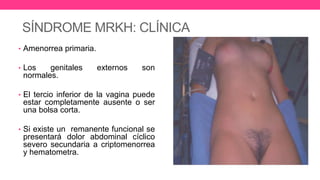
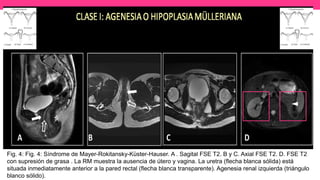
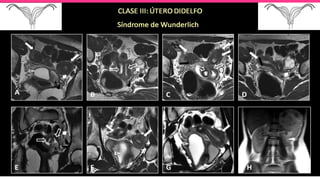
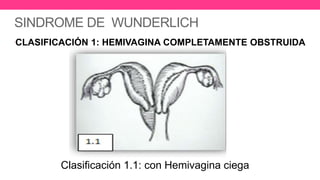
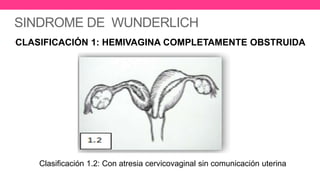
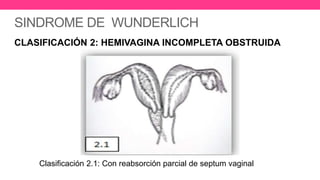
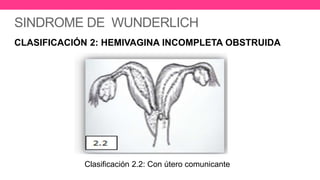
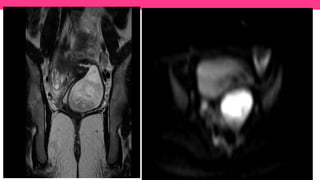
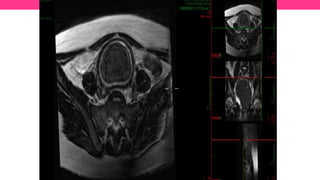
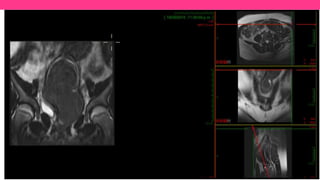
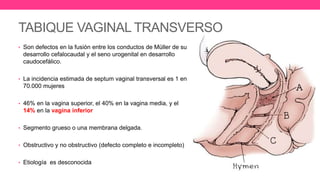
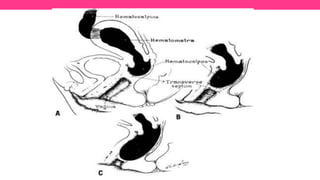
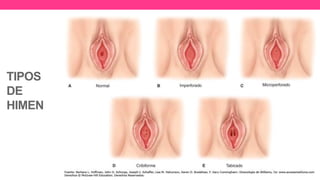
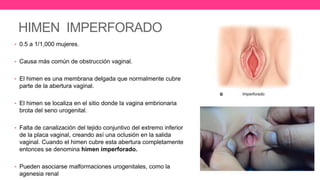
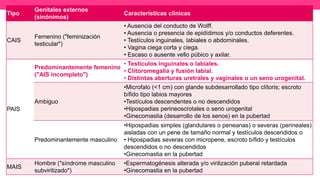
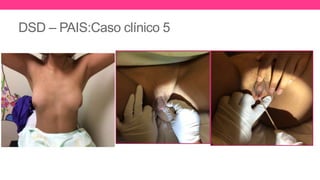
1) El documento describe diferentes malformaciones uterinas y vaginales, incluyendo el Síndrome de Mayer-Rokitansky-Küster-Hauser, el Síndrome de Wunderlich y tabiques vaginales transversos.
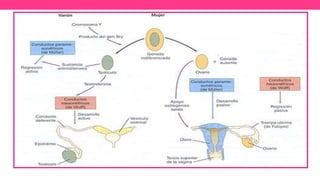
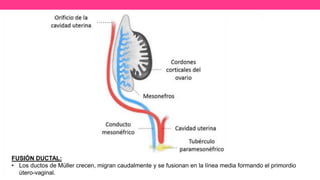
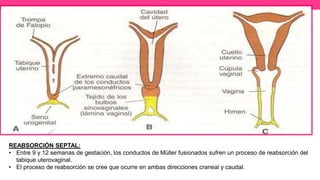
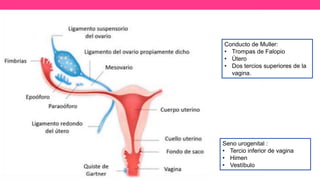
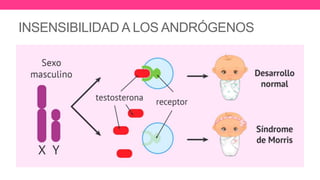
2) Explica el desarrollo embrionario normal de los ductos de Müller y Wolff y cómo las anomalías en este proceso pueden dar lugar a las malformaciones.
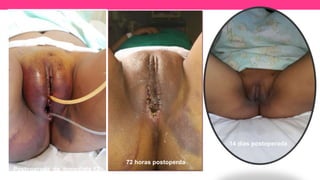
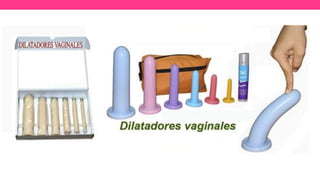
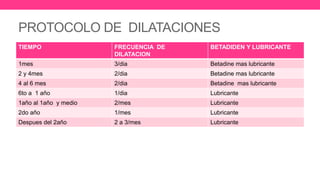
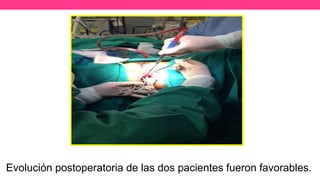
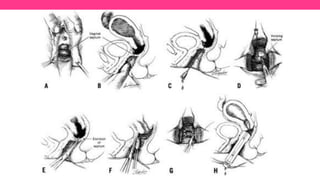
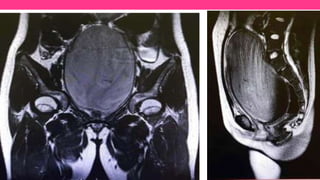
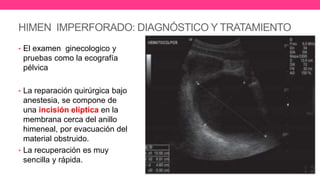
3) Proporciona detalles sobre el diagnóstico y tratamiento quirúrgico de estas afecciones, con énfasis en la evac

























![LABORATORIO CLINICO
(EXÁMENES SOLICITADOS)
RESULTADOS VALORES REFERENCIALES
FSH 59.84 mUI/ml HOMBRES : 1.5 - 12.4
MUJERES :
F.Folicular :3.5-12.5
F.Ovulatoria :4.7-21.5
F.Lutea :1.7-7.7
LH 34.54 mUI/ml HOMBRES :1.7-8.6
MUJERES :
F.Folicular :2.4-12.6
F.Ovulatoria :14.0-95.6
F.Lutea :1.0-11.4
ESTRADIOL 1.99 Pg/mL Mujeres :
Pre-puber : 0.10 - 2.50
Fase Folicular: 0.40 - 5.05
Mitad de ciclo: 0.70 - 5.90
Fase Luteal : 0.40 - 5.55
Hombres Adultos: <=0.50
DESHIDROGENASA LACTICA (DHL) 512 U/L 240 - 849
DHE -S 188.6 ug/dL 65.1 - 368
TESTOSTERONA LIBRE 1.24 pg/ml ND-2.24
CARIOTIPO EN SANGRE PERIFERICA 46,XY [20]](https://image.slidesharecdn.com/fqpdld3erz25fob5tfua-signature-967b01974b79e44342e32fc9d4d75df5aab9e3e9d50c191f5b6bae035854d0e7-poli-200414232331/85/Malformaciones-utero-vaginales-63-320.jpg)