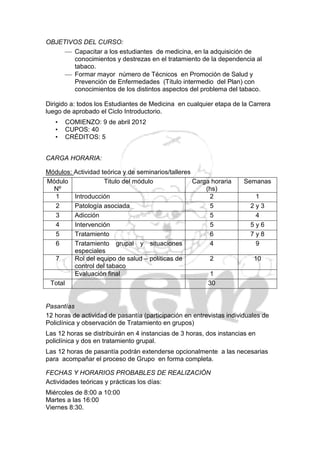
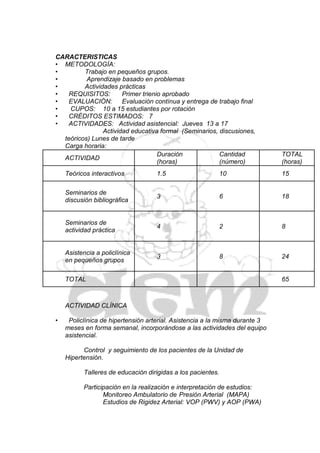
El documento aprueba 12 materias electivas relacionadas con temas médicos como género y salud reproductiva, enfermedades de la infancia, tabaquismo, mastología, enfermedades autoinmunes, dolor, hipertensión, medicina legal, imagenología molecular, prevención cardiovascular, alto riesgo obstétrico y salud ocular. Cada materia incluye objetivos, coordinadores, carga horaria y cronograma.