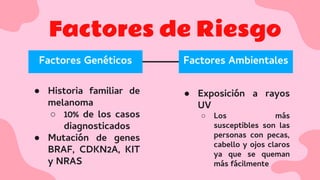
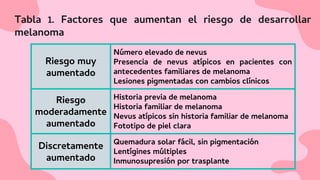
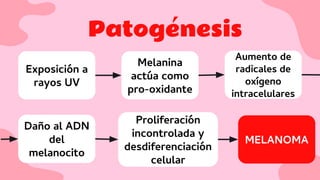
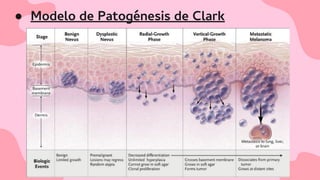
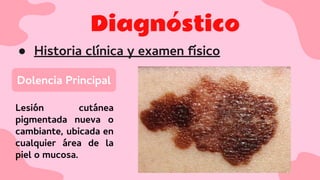
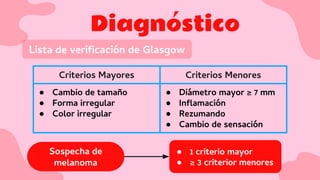
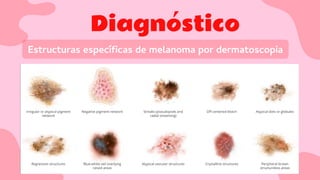
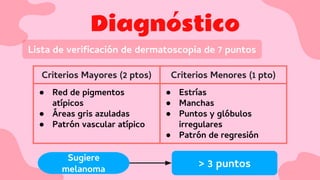
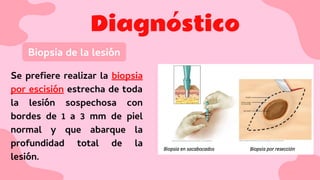
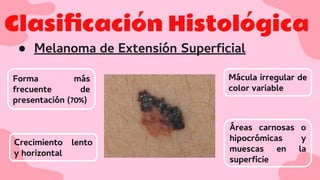
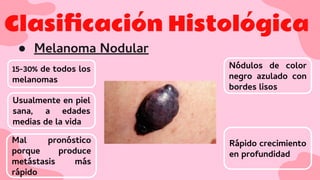
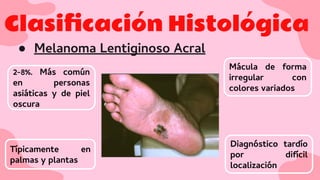
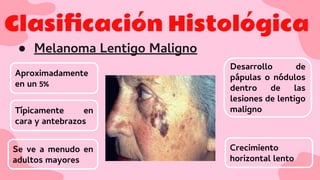
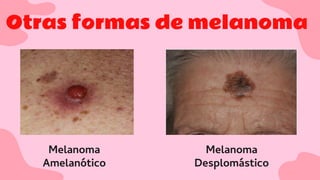
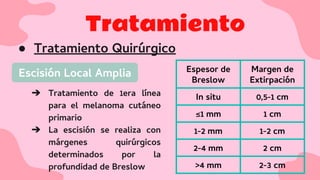
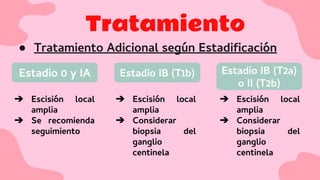
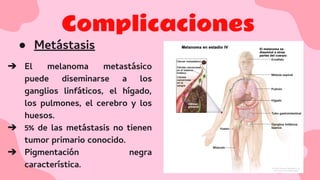
El documento proporciona una visión detallada sobre el melanoma, su definición como un tumor maligno de los melanocitos, y su epidemiología, destacando la alta mortalidad asociada. Incluye información sobre su etiología, manifestaciones clínicas, diagnóstico, tratamiento y prevención, enfatizando la importancia de la detección temprana y el manejo adecuado para mejorar el pronóstico. También se discuten factores de riesgo y complicaciones relacionadas con el melanoma.