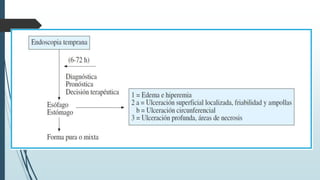
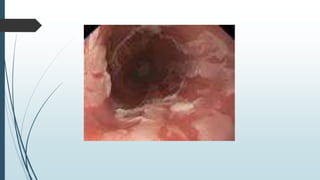
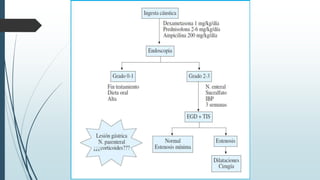
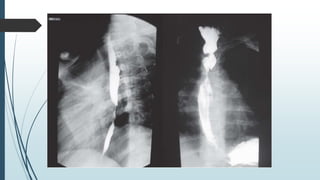
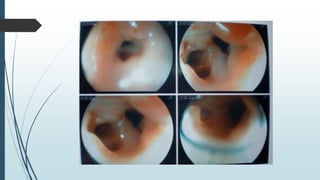
Este documento describe las lesiones esofágicas y gástricas causadas por la ingestión de cáusticos. Explica la epidemiología, etiopatogenia, síntomas, diagnóstico y tratamiento de estas lesiones. El diagnóstico se realiza principalmente mediante endoscopia digestiva temprana para evaluar la extensión de las lesiones. El tratamiento incluye medidas generales para estabilizar al paciente y antibióticos y esteroides para prevenir complicaciones. La gravedad de las lesiones se clasifica endoscópicamente para guiar el mane