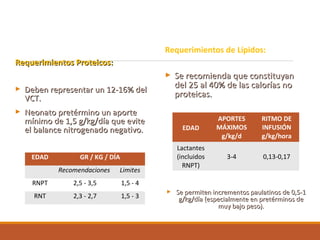
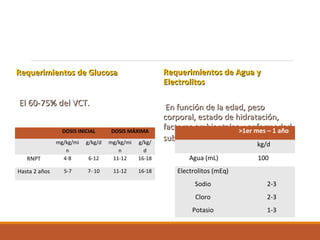
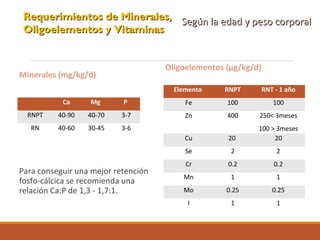
Este documento describe la nutrición enteral y parenteral en pediatría. La nutrición parenteral se utiliza cuando un paciente pediátrico no puede recibir alimentos por vía oral o enteral y requiere nutrientes administrados a través de un catéter venoso. Describe los requerimientos nutricionales específicos de edad, incluidas las necesidades de calorías, proteínas, lípidos, electrolitos, minerales, oligoelementos y vitaminas. También explica las consideraciones para la composición de las fórmulas parenter