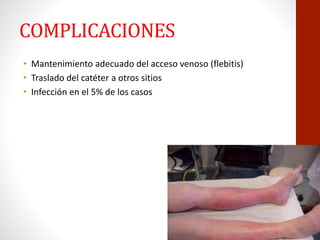
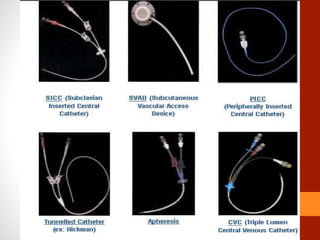
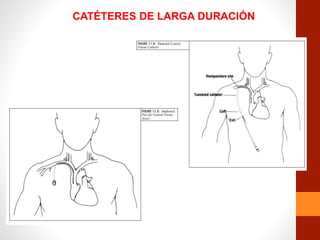
La nutrición parenteral implica el aporte de nutrientes por vía intravenosa cuando la vía digestiva no es funcional. Puede administrarse a través de una vena periférica o central. Tiene como objetivo mejorar el estado nutricional del paciente cuando no es posible la nutrición enteral. Requiere un equipo especializado para minimizar las complicaciones como la infección.