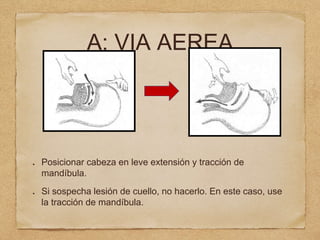
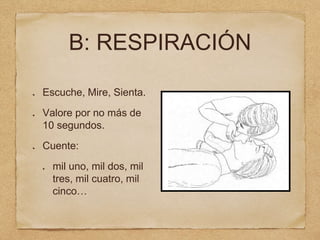
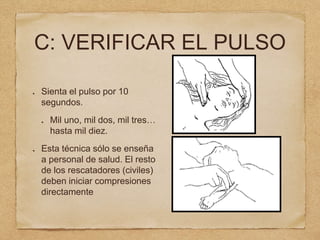
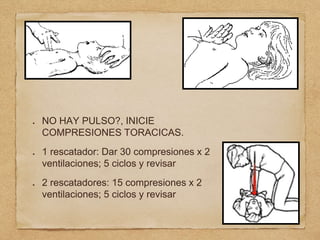
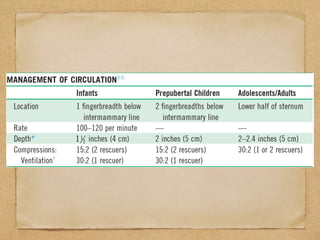
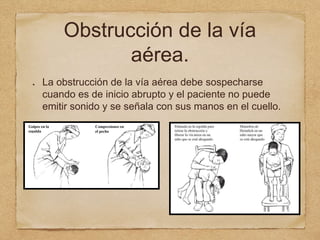
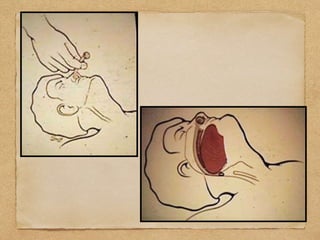
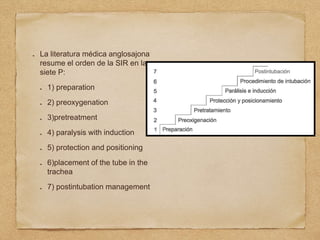
1) El documento describe los procedimientos de reanimación cardiopulmonar pediátrica básica, incluidas definiciones, evaluación primaria y secundaria, y pasos para el control de vía aérea, respiración y circulación.
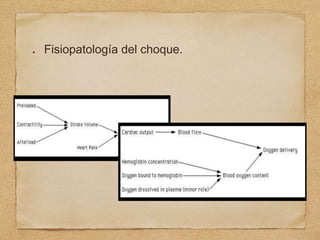
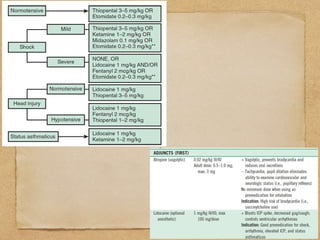
2) Se explican conceptos como paro cardíaco, respiratorio, choque y falla respiratoria en niños, así como consideraciones en recién nacidos, lactantes y otras edades pediátricas.
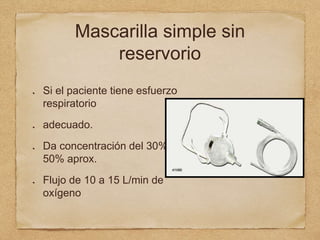
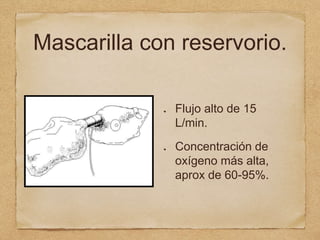
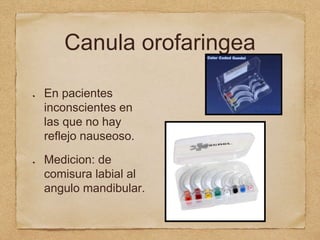
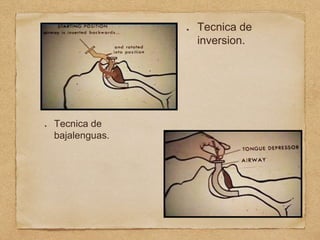
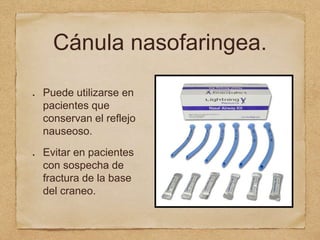
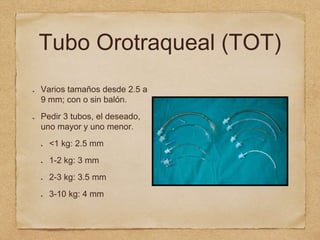
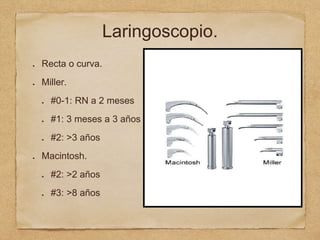
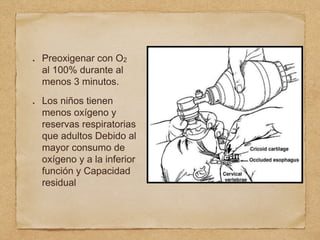
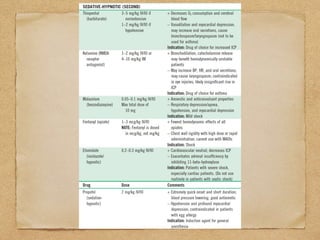
3) También cubre temas como administración de oxígeno, intub