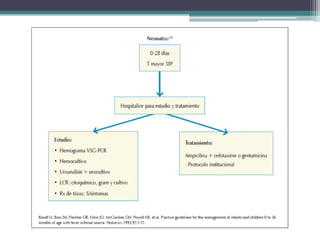
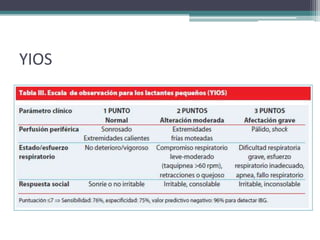
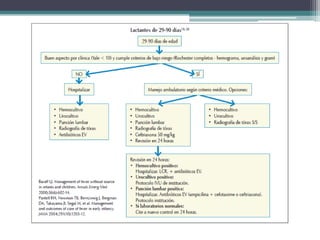
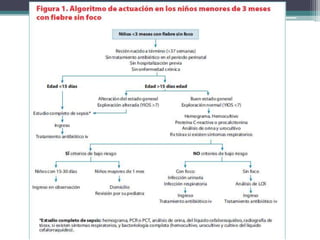
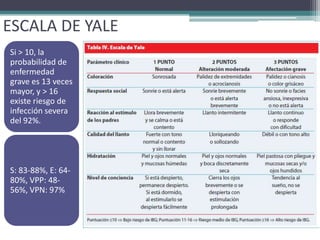
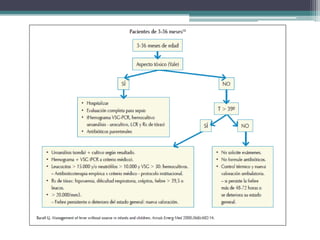
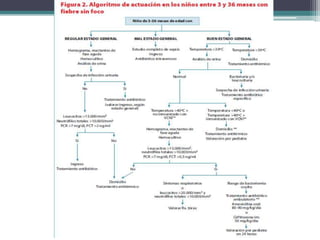
Este documento define el síndrome febril sin foco en niños y describe su etiología, diagnóstico y criterios de evaluación. Define la fiebre, bacteriemia oculta y parámetros de laboratorio importantes. Explica que en menores de 3 meses siempre se debe realizar un estudio completo de sepsis y tratamiento con antibióticos intravenosos, mientras que en niños de 29 a 90 días el enfoque depende de los hallazgos de la exploración física y la escala de Yale.