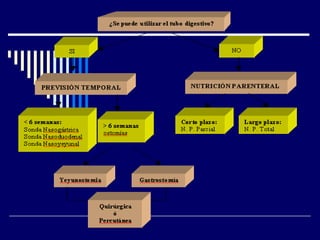
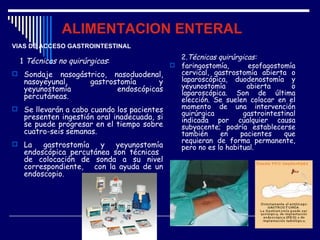
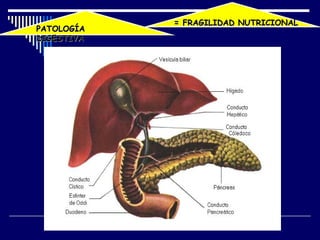
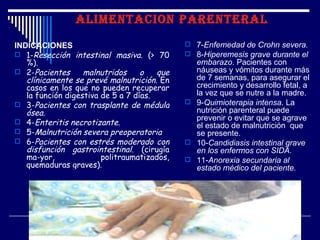
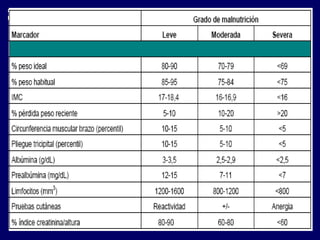
1) La nutrición enteral y parenteral son formas de soporte nutricional artificial cuando la alimentación oral no es posible o adecuada. 2) La nutrición enteral se administra a través del tracto gastrointestinal mediante sondas, mientras que la nutrición parenteral se administra por vía intravenosa. 3) Ambos métodos buscan prevenir o tratar la desnutrición en pacientes que no pueden alimentarse de forma natural.