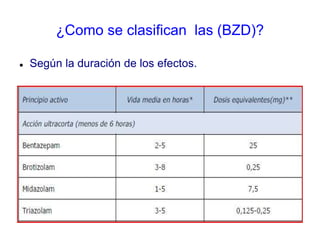
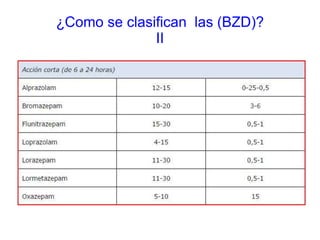
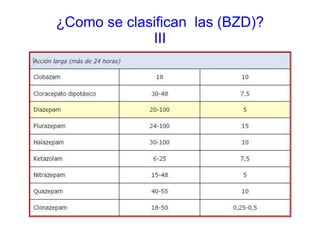
Este documento discute el uso correcto de las benzodiacepinas (BZD). Explica que las BZD actúan aumentando la función del neurotransmisor GABA y tienen efectos ansiolíticos, sedantes, anticonvulsivos y relajantes musculares. Se clasifican según su duración de efecto y potencia. Sus principales indicaciones son la ansiedad, insomnio y ataques de pánico. El uso prolongado puede causar dependencia y efectos adversos como alteraciones cognitivas. Se recomienda usar la dosis mínima efectiva,