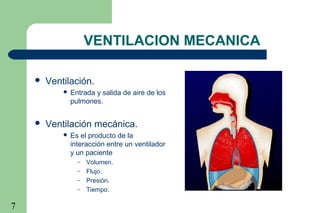
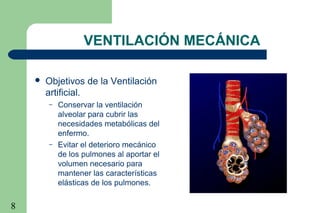
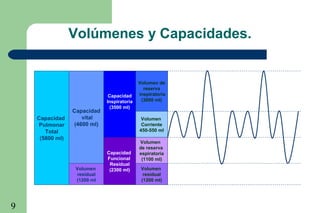
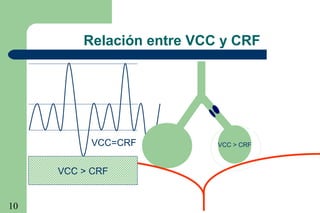
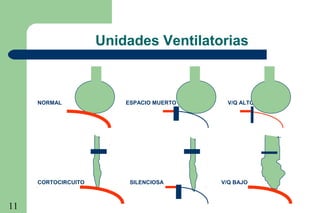
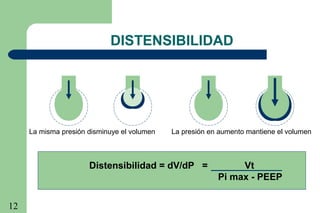
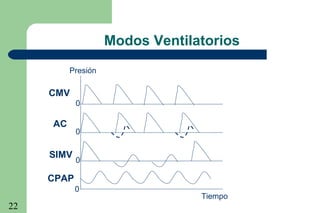
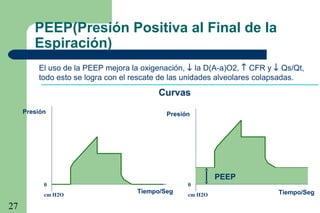
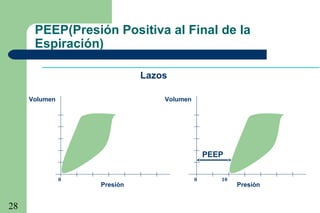
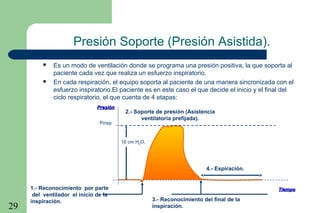
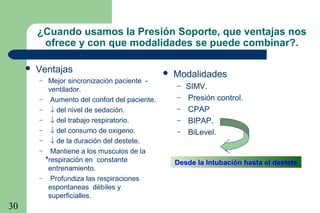
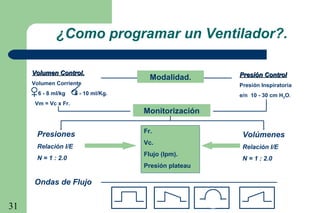
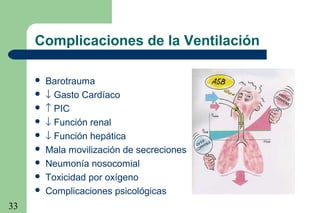
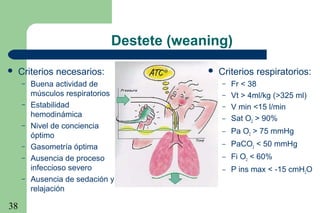
La ventilación mecánica es el proceso por el cual se introduce y remueve aire de los pulmones mediante un ventilador. Tiene como objetivos conservar la ventilación alveolar y evitar el deterioro mecánico de los pulmones. Existen diferentes modalidades como la ventilación controlada mecánica, la presión positiva al final de la espiración y la presión de soporte, cada una con ventajas específicas. Es importante monitorear al paciente ventilado para detectar posibles complicaciones.