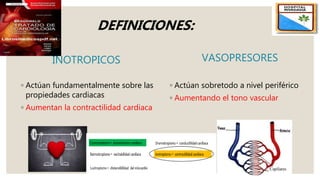
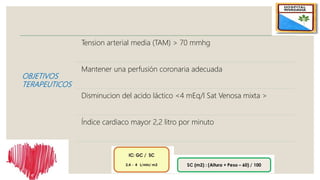
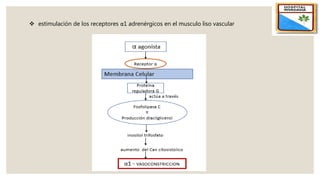
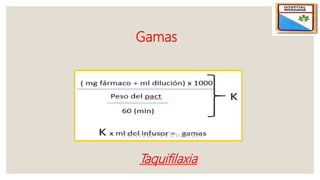
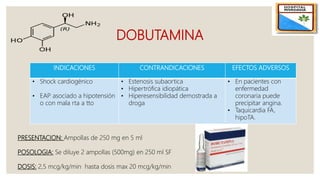
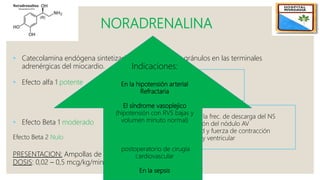
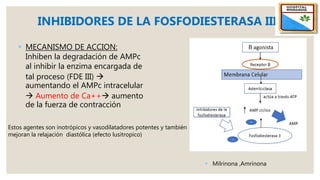
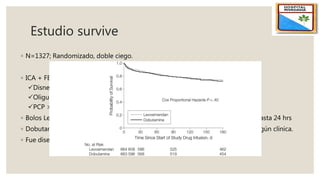
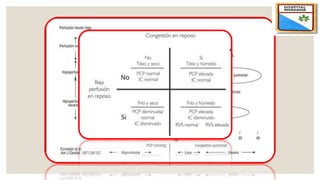
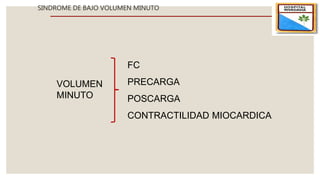
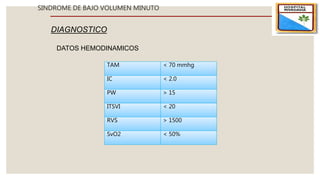
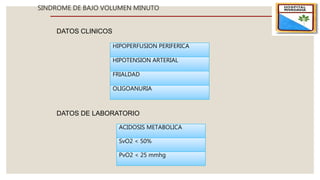
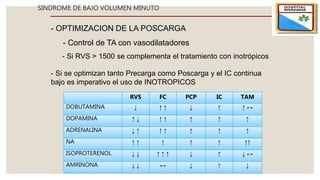
El documento describe el síndrome de bajo volumen minuto, que ocurre cuando el volumen minuto del corazón es inferior a 2 litros por minuto por metro cuadrado. Esto resulta en un flujo sanguíneo insuficiente que puede causar hipotensión, hipoperfusión periférica y acidosis metabólica. El documento explica las causas, diagnóstico y tratamiento del síndrome, incluyendo la optimización de la precarga, poscarga y el uso de inotrópicos y asistencia circulatoria mecánica si es neces