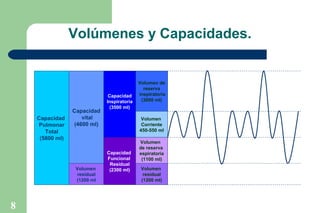
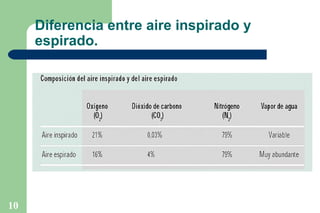
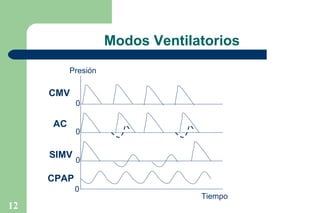
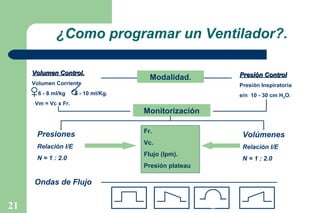
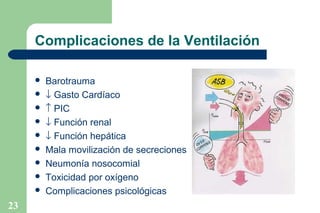
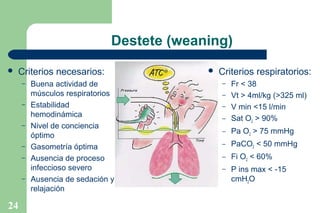
El documento proporciona información sobre la historia y definición de la ventilación mecánica. Explica que la ventilación mecánica sustituye o ayuda temporalmente la función ventilatoria de los músculos respiratorios cuando está comprometida. Describe los componentes básicos de un ventilador y los modos y parámetros ventilatorios, así como los objetivos, criterios e indicaciones para el uso de la ventilación mecánica.