Colitis isquemica
- 1. COLITIS ISQUÉMICA Vanesa Maturana Ibáñez R5 Cirugía General Enero 2012
- 7. DIAGNÓSTICO
- 12. TRATAMIENTO
- 16. LITERATURA Beppu K, Osada, T, Nagahara A, Matusmoto K, Shibuya T, Sakamoto N, Otaka M, Terai T, Ogihara T, Watanabe S. Relationship. Relationship between endoscopic findings and clinical severity in ischemic colitis. I ntern Med 2011;50(20):2263-7. Epub 2011 Oct 15. Los hallazgos endoscópicos son indicadores precisos de la gravedad de la enfermedad y anticipan la severidad y el pronóstico de la CI. Cubiella Fernández J, Núñez Calvo L, González Vázquez E, García García MJ, Alves Pérez MT, Martínez Silva I, Fernández Seara J . Risk factors associated with the development of ischemic colitis. World J Gastroenterol. 2010 Sep 28;16(36):4564-9. No existe relación estadísticamente significativa entre factores de riesgo cardiovascular (DM, dislipemia, IC, enfermedad arterial periférica) y el desarrollo de un episodio de colitis isquémica.
- 17. LITERATURA Beck DE, de Aguilar-Nascimento JE. Surgical management and outcome in acute ischemic colitis . Ochsner J. 2011 Fall;11(3):282-5. La mejoría del manejo postoperatorio de estos pacientes ha permitido aumentar la supervivencia. Son esenciales un alto índice de sospecha y un tratamiento inmediato para optimizar los resultados. Serralta De Colsa D, Arjona Medina I, García-Marín A, Martín Gil J, Pérez-Díaz MD, Turégano Fuentes F. Predictive factors of mortality in severe ischaemic colitis: post-operative analysis of 101 patients . Cir Esp. 2009 Jun;85(6):348-53. Epub 2009 Apr 1. La mortalidad en pacientes afectados de CI que precisan cirugía es alta, especialmente si el diagnóstico se hace en el postoperatorio de otra cirugía o si se evidencia necrosis transmural durante la intervención. Para mejorar los resultados, el diagnóstico precoz es la mejor arma y debe basarse en un alto índice de sospecha.
- 19. MUCHAS GRACIAS
Notas del editor
- El aumento de la incidencia se debe a un envejecimientro progresivo de la población. Puede producirse por dificultades en la circulación sanguínea en todo el cuerpo, o por disminución de la misma tan sólo en los vasos del colon.
- La variabilidad en la vascularización del colon es extrema. El colon recibe la irrigación de dos sistemas vasculares principales. La AMS proporciona el flujo vascular al colon derecho y al colon transverso proximal, por medio de tres arterias (cólica media, cólica derecha e ileocólica). Estas tres arterias se hallan interconectadas entre sí por un sistema de arcadas que configuran la arteria marginal de Drummond. La arteria marginal de Drummond está pobremente desarrollada en el 50% de la población y además una o más de las tres ramas principales de la AMS puede estar ausente hasta en el 20% de la población. Ello explica que el colon derecho sea uno de los tres puntos más vulnerables a los efectos de la hipoxia, especialmente en situaciones de bajo gasto. El colon izquierdo está irrigado por tres ramas de la AMI (cólica izquierda, sigmoidea y rectal superior). Éstas se hallan igualmente interconectadas entre sí por la arteria marginal de Drummond. Existe un sistema de colaterales conocido como arco de Riolano que une la AMS y la AMI mediante una conexión entre la arteria cólica media y la cólica izquierda. Este sistema garantiza el aporte de flujo en condiciones de isquemia al ángulo esplénico del colon. Sin embargo, hasta en un 30% de la población, el soporte vascular proporcionado por el arco de Riolano y la arteria marginal de Drummond es pobre o inexistente, haciendo del ángulo esplénico (punto de Griffith) un punto especialmente vulnerable a la isquemia. Existe un tercer punto de riesgo en la unión rectosigmoidea, en que ramas de la arteria sigmoidea se unen con la arteria rectal superior (punto de Sudek). La circulación a este nivel también es pobre, haciéndola especialmente sensible a los efectos de la hipoxia. Esta distribución es muy importante a la hora de entender la fisiopatología de la colitis isquémica, siendo los puntos de unión entre mesentérica superior, inferior e iliacas (el sigma y el ángulo esplénico) los puntos más sensibles a la isquemia. La isquemia rectal es muy rara y cuando ocurre generalmente existe un factor precipitante evidente. Aun cuando los tres puntos descritos (colon derecho, flexura esplénica y flexura rectosigmoidea) son especialmente vulnerables, realmente cualquier área del colon, incluido el recto, puede verse afectada por una colitis isquémica
- Finalmente, se ha comprobado que en los ancianos se aprecia una mayor tortuosidad en los vasos que irrigan el colon. Este factor anatómico incrementa el riesgo de accidentes vasculares al aumentar la resistencia vascular Algo más frecuente en mujeres Si ocurre en jóvenes, debe investigarse el consumo de cocaína o fármacos, vasculitis…
- En los casos leves y moderados, que suponen el 80% del total, la afeccion se limita a la mucosa o submucosa y es reversible con tratamiento conservador. Sin embargo, en los casos graves, la hipoxia progresa en la pared del colon, y puede afectar al plano muscular o incluso todas las capas (necrosis transmural); puede presentarse con un amplio espectro sintoma´ tico. En estos casos, el u´ nico tratamiento es la cirugı´a, para resecar los segmentos de colon no viable, y se acompan˜ a de altas tasas de mortalidad y morbilidad.
- El dolor abdominal suele ser el síntoma de inicio y aparece de forma brusca. Normalmente el dolor es de "tipo cólico", de gran intensidad y se localiza en el lado izquierdo del abdomen. La hemorragia digestiva suele ser leve y no requiere habitualmente de transfusión sanguínea. En ocasiones, este cuadro clínico es más alarmante, presentando el enfermo dolor muy intenso con irritación del peritoneo, fiebre, deterioro del nivel de consciencia y signos físicos de alarma como taquicardia, hipotensión y sudoración. En esta enfermedad resulta fundamental la sospecha del médico para orientar el diagnóstico basándose en los síntomas que describe el enfermo. Esto en ocasiones resulta complicado puesto que no todos los pacientes presentan la secuencia de síntomas típicos, o consultan pasadas 48-72 horas cuando estos ya han remitido. La probabilidad de que los síntomas descritos obedezcan a una colitis isquémica es alta si inciden en un paciente con factores de riesgo.
- Una vez establecida la sospecha clínica, el diagnóstico se confirma mediante la exploración endoscópica del colon (colonoscopia) y el estudio microscópico de las muestras (biopsias) obtenidas de las áreas más afectadas. La colonoscopia es la prueba más útil para valorar la gravedad y la extensión de la enfermedad y debe realizarse sin demora (24-48 horas). El resto de exámenes realizados (análisis, radiografías, ecografía, cultivos de heces) suele mostrar hallazgos inespecíficos como engrosamiento de la pared del colon, aumento de los leucocitos y anemia. Cuando la colonoscopia está contraindicada (normalmente por la situación de gravedad del paciente) o los síntomas son "atípicos" puede ser útil la realización de una tomografía computadorizada abdominal. TAC abdominal: Generalmente no encontrará una causa obstructiva vascular, sino engrosamiento concéntrico de la pared del colon afecto, neumatosis, presencia de gas portal y neumoperitoneo en los casos más evolucionados La angiografía rara vez está indicada en la CI debido a que el flujo vascular suele haberse restablecido cuando aparecen los primeros síntomas. Únicamente debe plantearse una angiografía cuando la IMA es contemplada en el diagnóstico diferencial. Ello puede ocurrir cuando las lesiones se circunscriben al colon derecho (irrigado por la AMS) o cuando la forma de presentación no permite distinguir con claridad ambas entidades. Recientes estudios sugieren que la USDoppler aporta datos de interés en el diagnóstico de la CI, especialmente cuando se plantea el diagnóstico diferencial con la enfermedad inflamatoria intestinal. La ausencia de flujo vascular en la pared del colon, no sólo permite establecer el diagnóstico, sino que constituye un marcador de pobre pronóstico. A medida que aumente la disponibilidad de esta técnica, su papel en el diagnóstico de CI será más relevante.
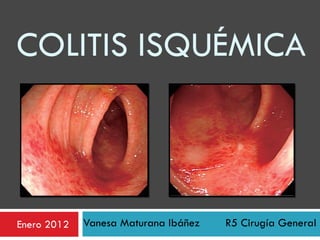
- CARACTERISCTICAS ENDOSCOPICAS: eritema longitudinal, erosiones longitudinales, ulceras longitudinales y ulceras circunferenciales La inspección de la mucosa no siempre permite al clínico establecer un diagnóstico definitivo y únicamente el examen histológico permite diferenciar la CI de otras colitis de naturaleza infecciosa o inflamatoria (colitis ulcerosa o enfermedad de Crohn). La endoscopia debe realizarse sin preparación y con baja insuflación, para no agravar la hipoxia tisular y está contraindicada en casos de peritonitis En las fases iniciales de la isquemia la mucosa muestra un aspecto pálido y edematoso con áreas aisladas de hiperemia. Cuando la isquemia es más significativa aparecen áreas de edema y hemorragia submucosa con apariencia de típicos nódulos rojo-violáceos que protruyen sobre la mucosa. Estos signos se ven con mayor frecuencia en los 2-3 primeros días desde el comienzo de la isquemia y desaparecen pronto. Por esta razón la colonoscopia debería realizarse tan pronto como sea posible y preferiblemente dentro de los tres primeros días desde el comienzo de los síntomas. Cuando la colonoscopia se realiza una semana después, los hallazgos únicamente reflejan la evolución natural de la enfermedad: restitutio ad íntegrum de las lesiones o sustitución de los nódulos hemorrágicos por un patrón de ulceración segmentaria. En los casos más graves, la endoscopia muestra áreas de mucosa negruzca que reflejan la presencia de gangrena. En estos casos, debe interrumpirse la exploración por el riesgo de perforación.
- Visión endoscópica de varios casos de colitis isquémica. a) Edema e hiperemia de la mucosa (colopatía reversible). b y c) Nódulos rojo-violáceos que protruyen sobre la mucosa como expresión de edema y hemorragia de la submucosa. d) Áreas de mucosa de color negruzco como expresión de necrosis gangrenosa. e y f ) Ulceración segmentaria.
- Engrosamiento concéntrico de la pared de ileon terminal y ciego con rarefacción de la grasa adyacente: colitis isquemica no oclusiva Generalmente no encontrará una causa obstructiva vascular, sino engrosamiento concéntrico de la pared del colon afecto, neumatosis, presencia de gas portal y neumoperitoneo en los casos más evolucionados La colitis isquémica en un gran número de casos será un hallazgo de la TC que se solicita ante un enfermo con dolor abdominal de origen no filiado. Imagen 2: marcado engrosamiento del sigma
- 1. Enfermedad inflamatoria intestinal. 2. Colitis de naturaleza infecciosa. a. Shigella, Salmonella, Campylobacter, Yersinia. b. Toxina de Clostridium diffícile c. Serotipo O157 de E. coli enterohemorrágico* d. CMV* 3. Colopatía por AINE 4. Colitis asociada a enfermedad diverticular. 5. Neoplasia 6. Colitis por radiación.
- La base principal del tratamiento consiste en una adecuada hidratación y oxigenación es para la logar una correcta perfusión tisular. Toda medicación que induzca isquemia ha de ser retirada.
- Se recomienda reposo intestinal para reducir los requerimientos de O2 al intestino e hidratación endovenosa. Debe optimizarse la función cardíaca, controlar cualquier situación de bajo gasto y retirar los fármacos vasoconstrictores, incluyendo la digital, cuando ello es posible. antibióticos de amplio espectro, al acortar el tiempo de evolución de la enfermedad y neutralizar la translocación bacteriana, un fenómeno muy común en la mucosa intestinal afectada por la hipoxia. Los corticoesteroides no juegan ningún papel en el tratamiento de la colitis isquémica. El tratamiento incluye además una estrecha monitorización clínica y biológica para detectar con precocidad signos de deterioro clínico. La acidosis metabólica es un claro indicador de mal pronóstico. Es recomendable una colonoscopia entre 7-14 días después del ingreso para certificar la curación de las lesiones o documentar la evolución a una colitis ulcerativa segmentaria. En el último caso, es obligado un seguimiento para determinar si la enfermedad se resuelve, evoluciona a colitis persistente o se complica con una estenosis . La colitis isquémica no gangrenosa, puede ser tratada de forma conservadora hasta en un 80% de los
- 4) Signos de deterioro clínico durante elcurso de la hospitalización,incluyendo la presencia de fiebre no explicada por otra causa, maniobra de descompresión positiva, íleo o acidosis metabólica. 5) Diarrea persistente con sangre y/o colopatía pierde proteínas con una duración de más de dos semanas. Estos casos suelen evolucionar hacia la perforación con peritonitis y también son tributarios de laparotomía. En caso de colitis isquémica gangrenosa (20% de los casos) se debe resecar todo el colon isquémico. La realización de anastomosis debe evitarse salvo en los casos de isquemia de colon derecho con extremos bien vascularizados. En función de los hallazgos puede estar indicado planificar una segunda revisión quirúrgica. Las estenosis suelen tener un comportamiento benigno y raramente llegan a producir obstrucciones intestinales. Es importante comprobar la viabilidad de los márgenes mucosos antes de resecar debiendo subrayar que el aspecto de la serosa puede ser engañoso y no concordante con la presencia de signos de infarto en la mucosa. En este sentido puede ser de utilidad una colonoscopia intraoperatoria. A su vez, si las condiciones anatómicas lo permiten, es esencial crear una fístula mucosa cuando se comprueba una pobre perfusión del extremo distal del segmento extirpado, especialmente en el colon izquierdo. No considerar estos principios implica una mayor morbimortalidad en el postoperatorio
- Obsérvese la enorme distensión del colon en el momento de la laparotomía . b) Imagen macroscópica de la pieza operatoria que muestra una tonalidad negruzca típica de la necrosis. Obsérvese que el borde de la resección muestra signos de isquemia, un signo que predice mala evolución en el postoperatorio.
- En conclusión, se detectó una diferencia estadísticamente independientes relación entre algunos factores de riesgo cardiovascular y enfermedades cardiovasculares, y el desarrollo de IC. esta relación Sin embargo, debe ser confirmado en estudios de cohortes. Del mismo modo, el papel de la ASA en el desarrollo de IC deben ser evaluados. El desarrollo de un episodio de IC se asoció independientemente con la diabetes, la dislipidemia, presencia de insuficiencia cardiaca, enfermedad arterial periféricay el tratamiento con digoxina o ASA.