hipertension arterial sistemica.pptx
- 1. Hipertensión arterial sistémica La presión arterial es una medición de la fuerza ejercida contra las paredes de las arterias a medida que el corazón bombea sangre a su cuerpo. Hipertensión es el término que se utiliza para describir la presión arterial alta. Generalidades ¿Qué es la presión arterial?
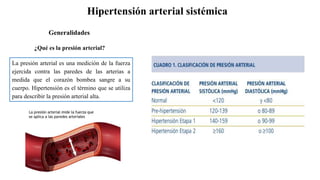
- 2. Hipertensión arterial sistémica La hipertensión arterial sistémica (HAS) es una enfermedad crónica, controlable de etiología multifactorial, que se caracteriza por un aumento sostenido en las cifras de la presión arterial sistólica (PS) por arriba de 140 mmHg , y/o de la presión arterial diastólica (PD) igual o mayor a 90 mmHg . Es un importante problema de salud pública, no sólo por su alta incidencia y prevalencia, sino por su estrecha asociación con el desarrollo de las enfermedades cardiovasculares y cerebrovasculares. ● Antecedentes hereditarios de hipertensión ● Sobrepeso y obesidad ● Sedentarismo ● Estrés mental ● Hábitos alimenticios: consumo excesivo de alimentos ricos en sodio y bajos en potasio, pobre ingesta de verduras y frutas ● Abuso en el consumo de alcohol y drogas ● Tabaquismo Las primarias (esenciales) representan entre el 90-95% de los casos y son de etiología multifactorial; están relacionadas con:
- 3. Hipertensión arterial sistémica La hipertensión arterial sistémica (HAS) es una enfermedad crónica, controlable de etiología multifactorial, que se caracteriza por un aumento sostenido en las cifras de la presión arterial sistólica (PS) por arriba de 140 mmHg , y/o de la presión arterial diastólica (PD) igual o mayor a 90 mmHg . Es un importante problema de salud pública, no sólo por su alta incidencia y prevalencia, sino por su estrecha asociación con el desarrollo de las enfermedades cardiovasculares y cerebrovasculares. ■ Uso de medicamentos (vasoconstrictores, antihistamínicos, esteroides, AINES) ■ Diabetes mellitus (DM) ■ Síndrome cardiometabólico Únicamente son secundarias el 5-10% de los casos, y están asociadas a las siguientes causas: ■ Apnea del sueño ■ Insuficiencia renal crónica ■ Enfermedad renovascular ■ Feocromocitoma ■ Coartación de la aorta ■ Enfermedad tiroidea o paratiroidea ■ Terapia con esteroides o síndrome de Cushin ■ Aldosteronismo primario Otros factores de riesgo que precipitan la aparición de HAS en individuos mayores de 30 años son:
- 4. la cantidad de sangre que ingresa al sistema arterial por unidad de tiempo (Volumen Minuto Cardíaco: VMC) la capacidad del sistema la viscosidad del fluido la resistencia que opone la luz arteriolar a su salida hacia el sector capilar y venoso (Resistencia Periférica: RP). Dada su constancia no participan activamente en la regulación de la PA los mecanismos de regulación de la PA operan a través de VMC y RP Como el flujo sanguíneo es continuo y pulsátil (no intermitente ni discontinuo), se puede resumir que la PA resulta de: no son las determinantes de la PA, sino que son los mecanismos de los que se vale el sistema regulador para ajustar las cifras tensionales. los mecanismos participantes en la autorregulación de la PA, desembocan en la modificación del radio de las arteriolas, independientemente del control hormonal o nervioso, por eso el nombre de autorregulación. Los mecanismos que intervienen en la autorregulación serían: • Factores metabólicos: como la concentración arterial de O2, CO2 y pH arterial. • Calibre de los vasos sanguíneos. • Metabolitos vasoactivos. • Presión tisular. FISIOPATOLOGIA
- 5. Los receptores alfa 1 Norepinefrina (mediador químico) responsables de la vasoconstricción en arteriolas. Los receptores beta 1 responsables del aumento de la frecuencia cardíaca y de la contractilidad miocárdica. epinefrina, norepinefrina (mediador químico) Los receptores beta 2 Epinefrina (mediador químico) Responsables de la vasodilatación arteriolar. Los mecanismos nerviosos están mediados por el sistema nervioso autónomo y otras sustancias no adrenérgicas del tipo de la histamina, o el factor de relajación endotelial, que modifica el calibre del vaso por relajación del músculo liso a través de un mecanismo aún no muy bien dilucidado
- 6. Los mecanismos hormonales que participan en la regulación de la PA incluyen: renina-angiotensina-aldosterona (r-a-a) a través de la acción vasoactiva potente de la angiotensina y de la reabsorción de agua y sodio mediada por la aldosterona. Las prostaglandinas (PG) de la médula renal, desempeñan un importante rol como antihipertensoras. LA PGA2 y PGE2, a través de la vasodilatación cortical, provocan natriuresis y diuresis junto con vasodilatación periférica para estabilizar la PA. mecanismos hemodinámicos vinculados a la homeostasis del sodio. se evidencian a través del hecho que el balance hidrosalino es producto del rendimiento renal en cuanto a la excreción de agua y sal. Esto es: la disminución marcada de la PA provoca oliguria, y el ascenso importante de la PA incrementa la excreción de agua y sal con respecto al ingreso neto.