Taller anestesicos locales
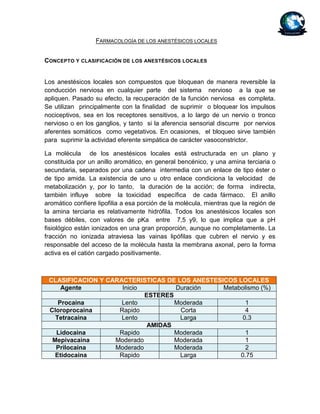
- 1. FARMACOLOGÍA DE LOS ANESTÉSICOS LOCALES CONCEPTO Y CLASIFICACIÓN DE LOS ANESTÉSICOS LOCALES Los anestésicos locales son compuestos que bloquean de manera reversible la conducción nerviosa en cualquier parte del sistema nervioso a la que se apliquen. Pasado su efecto, la recuperación de la función nerviosa es completa. Se utilizan principalmente con la finalidad de suprimir o bloquear los impulsos nociceptivos, sea en los receptores sensitivos, a lo largo de un nervio o tronco nervioso o en los ganglios, y tanto si la aferencia sensorial discurre por nervios aferentes somáticos como vegetativos. En ocasiones, el bloqueo sirve también para suprimir la actividad eferente simpática de carácter vasoconstrictor. La molécula de los anestésicos locales está estructurada en un plano y constituida por un anillo aromático, en general bencénico, y una amina terciaria o secundaria, separados por una cadena intermedia con un enlace de tipo éster o de tipo amida. La existencia de uno u otro enlace condiciona la velocidad de metabolización y, por lo tanto, la duración de la acción; de forma indirecta, también influye sobre la toxicidad específica de cada fármaco. El anillo aromático confiere lipofilia a esa porción de la molécula, mientras que la región de la amina terciaria es relativamente hidrófila. Todos los anestésicos locales son bases débiles, con valores de pKa entre 7,5 y9, lo que implica que a pH fisiológico están ionizados en una gran proporción, aunque no completamente. La fracción no ionizada atraviesa las vainas lipófilas que cubren el nervio y es responsable del acceso de la molécula hasta la membrana axonal, pero la forma activa es el catión cargado positivamente. CLASIFICACION Y CARACTERISTICAS DE LOS ANESTESICOS LOCALES Agente Inicio Duración Metabolismo (%) ESTERES Procaina Lento Moderada 1 Cloroprocaina Rapido Corta 4 Tetracaina Lento Larga 0.3 AMIDAS Lidocaina Rapido Moderada 1 Mepivacaina Moderado Moderada 1 Prilocaina Moderado Moderada 2 Etidocaina Rapido Larga 0.75
- 2. MECANISMO DE ACCIÓN Los anestésicos locales deprimen la propagación de los potenciales de acción en las fibras nerviosas porque bloquean la entrada de Na+ a través de la membrana en respuesta a la despolarización nerviosa, es decir, bloquean los canales de Na+ dependientes del voltaje. Aunque a concentraciones elevadas pueden bloquear canales de potasio, a las concentraciones utilizadas en la clínica el bloqueo de la conducción nerviosa no se acompaña de alteraciones en la repolarización o en el potencial de reposo. La actividad de muchos de estos fármacos es mayor cuando el nervio está sometido a estímulos repetidos o, lo que es lo mismo, cuando mayor es la probabilidad de apertura del canal en respuesta a un cambio de potencial. Este fenómeno es idéntico al que ocurre en el caso de los antiarrítmicos del grupo I e implica que la molécula del fármaco alcanza más rápidamente su sitio de acción cuando los canales se encuentran abiertos A nivel electrofisiológico, los anestésicos locales no modifican el potencial de reposo, disminuyen la velocidad de despolarización y, por lo tanto, la velocidad de conducción; al bloquear el canal en su forma inactiva alargan el período refractario. Como consecuencia, el número de potenciales de acción que el nervio puede transmitir por unidad de tiempo va disminuyendo a medida que aumenta la concentración de anestésico hasta que el bloqueo es completo y el nervio es incapaz de despolarizarse. La interacción del anestésico local con el canal es reversible y termina cuando su concentración cae por debajo de un nivel crítico Los anestésicos, a concentraciones superiores a las necesarias para bloquear específicamente los canales de sodio dependientes del voltaje, pueden interactuar de forma inespecífica con los fosfolípidos de la membrana de forma similar a los anestésicos generales, originando alteraciones conformacionales que interfieren en el funcionamiento de canales iónicos, llegando a reducir la permeabilidad del nervio para los iones Na+ y K+ en la fase de reposo Este mecanismo es particularmente relevante para la benzocaína. PRINCIPALES MECANISMOS DE ACCIÓN 1. POTENCIAL DE MEMBRANA El principal mecanismo de acción de los anestésicos locales es el bloqueo de los conductos del sodio controlados por voltaje. La membrana excitable de los axones nerviosos al igual que la membrana del musculo cardiaco y los cuerpos de las células neuronales mantiene un potencial de reposo transmembrana de -90 a -60 mV. Durante la excitación los conductos de sodio se abren y una corriente de
- 3. sodio rápida hacia el interior de la célula despolariza con rapidez la membrana hacia el potencial de equilibrio del sodio (+40mV). Como consecuencia de este proceso de despolarización los conductos de sodio se cierran y los de potasio se abren. El flujo de potasio hacia el exterior de la célula repolariza la membrana hacia el potencial de equilibrio de potasio (-95mV). La repolarización restituye el estado de reposo de los conductos de sodio con un tiempo de recuperación característico que determina el periodo refractario. Los gradientes ionicos se restablecen con la bomba de sodio. 2. ISOFORMAS DEL CONDUCTO DEL SODIO Cada conducto del sodio consta de una sola subunidad alfa que contiene un poro central de conducción iónica asociado a subunidades beta accesorias. La subunidad alfa formadora del poro es un efecto para la expresión funcional, pero la cinética y el control del conducto por el voltaje son modificados por la subunidad beta. Se han caracterizado y clasificado nueve miembros de una familia de conducto de sodio como Nav 1.1 a Nav 1.9 en los que el símbolo químico representa el ion principal, el subíndice denota el regulador fisiológico el número inicial denota el gen y el número después del punto indica la isoforma específica. 3. BLOQUEO DEL CONDUCTO Las toxinas biologías como la batracotoxina, la aconitina, la veratridina y algunos venenos de escorpión se unen a los receptores en el conducto y evitan su inactivación. Esto da por resultado una afluencia de sodio a través del conducto y la despolarización del conducto en reposo. La tetrodotoxina y la saxitoxina tienen efectos que se parecen a los anestésicos locales sin embargo estos difieren de su lugar de unión el cual se sitúa cerca de la superficie extracelular. La sensibilidad de los conductos es variable y la subclasificación basada en esta sensibilidad farmacológica tiene repercusiones clínicas. Seis conductos son sensibles a la concentración de TTX mientras que otros tres son resistentes Cuando concentraciones de un anestésico local se aplican a una fibra nerviosa el umbral de excitación aumenta y la conducción del impulso se hace mas lenta y la velocidad de elevación del potencial de acción disminuye, la amplitud del potencial de acción se reduce y por ultimo la capacidad para generar un potencial de acción se anula por completo El calcio extracelular se incrementa y antagoniza parcialmente la acción de los anestésicos locales por el aumento del potencial de superficie en la membrana que provoca el calcio. Por el contrarioel incremento del potasio extracelular despolarizan el potencial de membrana y favorecen el estado inactivado, intensificado el efecto de los anestésicos locales.
- 4. EFECTOS ADVERSOS Los principales efectos adversos de los anestésicos locales afectan al sistema nervioso central y al aparato cardiovascular, y son los peligros más importantes de su uso clínico. Casi todos los anestésicos locales originan una mezcla de efectos estimulantes y depresores del SNC. Los efectos depresores predominan cuando la concentración plasmática es baja, mientras que en concentraciones elevadas lo hacen los estimuladores, lo que se traduce en inquietud, temblor y, en ocasiones, convulsiones, asociadas a efectos subjetivos que van desde la confusión a la agitación extrema. El aumento mayor de la dosis lleva a la depresión del SNC. En esta fase, la amenaza vital más importante es la depresión respiratoria. El único anestésico local con efectos distintos sobre el SNC es la cocaína, que causa euforia en dosis muy inferiores a las asociadas a otros efectos en el SNC. Esta acción guarda relación con su efecto específico sobre la captación de monoaminas, una propiedad de la que carecen los demás anestésicos locales. Procaína es la que tiene mayores probabilidades de provocar efectos centrales adversos, por lo que, en la clínica, ha sido sustituida por lidocaína o prilocaína, de efectos centrales mucho menos pronunciados. Los estudios realizados con bupivacaína, un anestésico local de acción prolongada y uso generalizado que se presenta como una mezcla racémica de dos isómeros ópticos, indican que sus efectos cardíacos y sobre el SNC se deben sobre todo al isómero S(+). El isómero R(–) (levobupivacaína) presenta un margen de seguridad mayor y se ha introducido recientemente en la práctica clínica. Los efectos cardiovasculares de los anestésicos locales se deben en gran medida a depresión miocárdica, bloqueo de la conducción y vasodilatación. Es probable que la reducción de la contractilidad del miocardio sea una consecuencia indirecta de la inhibición de la corriente de Na+ en el músculo cardíaco. A su vez, la disminución resultante de [Na+] y reduce los depósitos intracelulares de Ca2+ y, por tanto, la fuerza de la contracción. La interferencia con la conducción AV puede provocar un bloqueo cardíaco parcial o completo, además de otros tipos de arritmias. La vasodilatación, que afecta sobre todo a las arteriolas, obedece en parte a un efecto directo sobre el músculo liso vascular y en parte a la inhibición del sistema nervioso simpático. La depresión del miocardio, combinada con la vasodilatación, provoca una disminución de la presión arterial, que puede ser brusca y hasta mortal. La cocaína es una excepción en lo que se refiere a los efectos cardiovasculares, gracias a su capacidad para inhibir la recaptación de noradrenalina, lo que potencia la actividad simpática, con la consiguiente taquicardia, elevación del gasto cardíaco, vasoconstricción y ascenso de la presión arterial. Aunque los anestésicos locales se suelen administrar de forma que su propagación a otras partes del organismo se reduzca al mínimo, en último término son absorbidos y pasan a la circulación general. También pueden inyectarse accidentalmente en
- 5. venas o arterias. Los efectos adversos más peligrosos son los derivados de sus acciones ya comentadas en el SNC y el aparato cardiovascular, sobre todo inquietud y convulsiones seguidas de depresión respiratoria e hipotensión, incluso con parada cardíaca. A veces, estos fármacos producen reacciones de hipersensibilidad, que suelen adoptar la forma de dermatitis alérgica, las reacciones anafilácticas agudas son raras . Otros efectos adversos específicos de fármacos concretos son la irritación de mucosas (cocaína) y la metahemoglobinemia. Complicaciones de anestesia raquídea Es raro en extremo el déficit neurológico persistente después de la anestesia raquídea. Las secuelas neurológicas pueden ser tanto inmediatas como tardías. Posibles causas son introducción de sustancias extrañas en el espacio subaracnoideo, infección, hematoma o traumatismo mecánico directo. Salvo para el drenaje de un absceso o un hematoma, el tratamiento suele ser ineficaz; por tanto, es necesario evitar estos problemas y prestar atención cuidadosa a los detalles mientras se aplica anestesia raquídea. Las concentraciones altas de anestésico local pueden generar bloqueo irreversible. Después de la administración, las soluciones anestésicas locales se diluyen con rapidez, y llegan pronto en concentraciones no tóxicas. Sin embargo, hay varios informes de déficit neurológicos transitorios o de duración más prolongada después de anestesia raquídea con lidocaína, en particular con la preparación al 5% (esto es, 180 mmol) en glucosa al 7.5%. Una secuela más frecuente después de cualquier punción lumbar, incluso para la anestesia raquídea, es la cefalea postural con características clásicas. La incidencia de cefalea disminuye conforme aumenta la edad del paciente y disminuye el diámetro de la aguja. La cefalea después de punción lumbar debe valorarse a fondo para excluir complicaciones graves. El tratamiento suele ser conservador, con reposo en cama y analgésicos. Si fracasan estas medidas, podrá efectuarse un “parche” de sangre epidural; este procedimiento suele tener buenos resultados para aliviar las cefaleas subsecuentes a la punción dural, aunque quizá se requiera un segundo parche. APLICACIONES CLÍNICAS Aplicaciones de la anestesia local: Los anestésicos locales se usan con diferentes dosis y concentraciones según aspectos como: la vía de administración, la vascularización de la zona, la técnica a emplearse, la duración del efecto que se desea y la condición física del paciente.
- 6. A continuación los usos clínicos de la anestesia local: Infiltración local: es un bloqueo de la excitación de las terminales nerviosas de la piel. Consiste en una inyección intradérmica o subcutánea del anestésico local en el área que se va a intervenir. Suelen ser necesarias dosis relativamente altas para anestesiar zonas pequeñas. Y su inicio de acción es rápido. El anestésico local de elección es la lidocaína al 0,5% con o sin epinefrina. No se debe administrar más de 4 mg/kg de lidocaína pura o 7 mg/kg de lidocaína con epinefrina en una sola administración. La adición de epinefrina reduce el flujo sanguíneo local, retrasa la absorción del anestésico local, y prolonga su efecto. Bloqueo nervioso: refiere a la inhibición de la conducción neural de las fibras nerviosas del sistema nervioso. Consiste en la inyección del anestésico local alrededor de un nervio o plexo nervioso próximo al área quirúrgica. Este tipo de anestesia es de mayor preferencia que la infiltración ya que la administración de anestésico por infiltración puede producir alteraciones locales que dificulten la operación o en el caso que sea necesario aplicar dosis altas por esta vía. o Bloque de nervios menores: Cubital, radial, mediano o intercostal. o Bloqueo de nervios mayores o tronculares: bloqueo de plexos nerviosos como el branquial a nivel cervical o axilar y el bloqueo ciático-femoral. o Bloqueo de los nervios a la salida del sistema nervioso central, como el paravertebral o radicular e intercostal posterior. Aplicaciones anestesia Regional: La Anestesia Regional ocupa una parte importante del trabajo anestesiológico, que tiene una amplia aplicación en prácticamente en todas las especialidades quirúrgicas, especialmente en obstetricia, urología y traumatología. Asimismo, se le reconoce un rol relevante en el manejo del dolor agudo (postoperatorio) y crónico. Existe una enorme variedad de técnicas de anestesia regional, pudiendo realizarse tanto en el "neuro-eje" (columna) como en los nervios periféricos, y se pueden ocupar diversas combinaciones de drogas para lograr distintos objetivos.
- 7. Además, en la mayoría de las técnicas, existe la alternativa de realizar la punción única (técnica simple) o la colocación de un catéter (técnica continúa) para dosis adicionales durante cirugías prolongadas o en el postoperatorio. La administración de anestesia regional implica tener conocimientos de anatomía y fisiología en cuanto a las vías nerviosas que conducen las señales sensitivas (ej. dolor, temperatura, tacto) y motoras (ej. contracción muscular) como también farmacología por la elección de drogas a administrar. El objetivo de la anestesia regional es obtener bloqueo sensitivo y en general, bloqueo motor. El bloqueo sensitivo se refiere a la interrupción de la señal dolorosa (analgesia) como también la señal de temperatura, tacto, presión y posición que viene de la periferia. Existen diversos tipos de receptores en la periferia, que tienen la capacidad de convertir un estímulo (ej. dolor, frío, etc.) en una señal "eléctrica" que viaja por los nervios hacia la médula espinal. En la médula espinal, esta información es procesada y enviada, a través de vías nerviosas medulares, al cerebro para su interpretación y respuesta. Por ejemplo, si se punciona el primer ortejo, la aguja atraviesa la piel y estimula receptores del dolor, éstos generan una señal que viaja por nervios (nervio digital, nervio peroneo superficial, nervio ciático, raíz L5) para llegar a la médula espinal, donde la señal es procesada y enviada a la corteza cerebral, la cual la interpreta como dolor y genera una respuesta (ej. retiro del pie, exclamación de dolor). Si uno desea bloquear esta señal puede hacerlo en diversos puntos: Anestesia de la piel (Anestesia Local) Bloqueo del nervio digital (Anestesia Troncular) Bloqueo del nervio peroneo superficial (Bloqueo de Tobillo) Bloqueo del nervio ciático (Bloqueo Ciático) Anestesia epidural Anestesia espinal Este ejemplo es aplicable a prácticamente todo el organismo, salvo la cabeza, la cual cuenta con nervios que llegan al tronco encefálico, lugar en el cual se hace el procesamiento de la información. Como este es el centro, interrumpirías todo el flujo nervioso existente, esto sería una anestesia general mas no una local o regional.
- 8. El bloqueo motor se refiere a la interrupción de la señal motora que es responsable de la contracción muscular. Por ejemplo, la extensión de la rodilla (contracción del músculo femoral) se inicia con la orden del cerebro que viaja por las vías medulares y sale por las raíces L2, L3 y L4 que forman el plexo lumbar y da origen al nervio femoral, el cual se distribuye en el músculo del mismo nombre. Por lo tanto, el bloqueo motor se puede obtener en distintos niveles: Anestesia espinal Anestesia epidural Bloqueo del plexo lumbar Bloqueo del nervio femoral En general, cuando se realiza anestesia regional se obtiene tanto bloqueo sensitivo (ej. analgesia) y motor. Sin embargo, se puede obtener bloqueo sensitivo sin bloqueo motor (bloqueo diferencial) mediante la combinación cuidadosa de drogas anestésicas, lo que permite que el paciente pueda movilizarse, incluso caminar, sin dolor como sucede en analgesia para el trabajo de parto y analgesia postoperatoria. Familias de anestésicos Las principales drogas anestésicas utilizadas en anestesia regional son los anestésicos locales, sin embargo, también son utilizados los opiáceos y epinefrina. Los anestésicos locales son drogas que tienen la capacidad de interrumpir la propagación de la señal eléctrica que viaja por los nervios y pueden hacerlo tanto en la periferia (receptores en piel, nervios), como a nivel central (raíces y médula). Existen dos familias de anestésicos locales: Esteres: Tetracaína, Cloroprocaina. Amidas: Lidocaina, Ropivacaina Estos son los anestésicos locales más frecuentemente utilizados en la práctica clínica, sin embargo existen otros que son utilizados para infiltración local y troncular, por ejemplo por odontólogos.
- 9. Los anestésicos locales están disponibles en distintas presentaciones, como baricidad. A modo de ejemplo: • Bupivacaina 0.5% (ampolla 10 ó 20 ml) • Bupivacaina 0.75% (ampolla 20 ml) • Bupivacaina 0.75% hiperbara (ampolla 2 ml) La baricidad también es importante ya que relaciona la densidad del fármaco con el LCR por lo tanto esta baricidad es una característica propia de estos tipos de anestésicos Anestesia Espinal y Epidural Ambas son técnicas regionales que se realizan en el neuro-eje, o sea, en la columna vertebral. Las vértebras y el sacro en conjunto crean un tubo en su interior (canal raquídeo), por el cual baja la médula espinal y de ésta nacen las raíces que dan origen a los nervios. La médula espinal está bañada por el líquido céfalo-raquídeo (LCR) y está envuelta por las meninges (aracnoides y duramadre) y por fuera de esta última se encuentra el espacio epidural, el cual contiene vasos sanguíneos y las raíces que van saliendo para distribuirse por el organismo. Las vértebras y el sacro en conjunto crean un tubo en su interior (canal raquídeo), por el cual baja la médula espinal y de ésta nacen las raíces que dan origen a los nervios. La médula espinal está bañada por el líquido céfalo-raquídeo (LCR) y está envuelta por las meninges (aracnoides y duramadre) y por fuera de esta última se encuentra el espacio epidural, el cual contiene vasos sanguíneos y las raíces que van saliendo para distribuirse por el organismo. La anestesia epidural consiste en la administración de solución anestésica en el espacio epidural, para lo cual la aguja debe atravesar todas las estructuras antes mencionadas salvo las meninges, lugar en el cual se inyecta el anéstesico y se distribuye tanto en las raíces que pasan por el espacio epidural como también difunde a través de las meninges hacia el líquido céfalo-raquídeo donde actúa sobre las raíces y médula espinal. La anestesia epidural puede ser simple y contínua, desde la región cervical hasta la región lumbar; ambas se realizan con la aguja de Tuohy, que puede ser de 16G ó 18G. En la técnica contínua se instala un catéter flexible, que debe avanzarse al menos 3-4 cm en el espacio epidural. En la anestesia epidural se utilizan
- 10. volúmenes mayores de solución anestésica, dependiendo de la extensión que se desee bloquear (hasta 20-30 ml), y el bloqueo sensitivo/motor se caracteriza por: Mayor latencia Bloqueo menos predecible en altura Mayor probabilidad de bloqueo diferencial ANESTESIA DE PLEXO BRAQUIAL La anestesia de plexo braquial consiste en la administración de solución anestésica en el plexo braquial, estructura formada por la raíces C5,C6,C7,C8 y T1 y que da origen a prácticamente todos los nervios que proveen inervación sensitiva y motora de la extremidad superior. Existen múltiples alternativas para abordar el plexo braquial: Técnica interescalénica Técnica perivascular subclavia Técnica supraclavicular Técnica infraclavicular Técnica axilar Sólo algunas de estas técnica pueden hacerse con catéter, destacando la interescalénica, infraclavicular y axilar. En la actualidad existe la tendencia a realizarlas con neuroestimulador porque se evitan las parestesias y probablemente disminiye el riesgo de complicaciones a largo plazo derivadas de la técnica (ej. neuropatía de plexo). Cada técnica tiene sus indicaciones, por ejemplo la interescalénica es apropiada para cirugía soble el hombro y la infraclavicular/axilar para cirugía de mano. En general, se utilizan volúmenes elevados de solución anestésica cuando se realiza la técnica simple, recomendándose sobre 30-40 ml. La técnica de plexo tiene una latencia prolongada (20-30 min) ANESTESIA REGIONAL DE EXTREMIDAD INFERIOR Existen múltiples alternativas de anestesia regional sobre la extremidad inferior, destacando el bloqueo del nervio ciático (en distintos niveles), nervio femoral y bloqueo "de tobillo". El bloqueo del nervio ciático (Bloqueo ciático) proporciona anestesia a la cara posterior del muslo, pierna (excepto cara medial) y pie. Se puede efectuar a nivel
- 11. del glúteo y muslo, y es principalmente utilizado para analgesia postoperatoria de pierna y pie. Se realiza con neuroestimulador y puede ser simple o contínuo. El bloqueo del nervio femoral (Bloqueo femoral) proporcional analgesia a las caras medial, anterior y lateral del muslo y rodilla. Se realiza a nivel de la región inguinal y es utilizado para analgesia de cirugías sobre el fémur y rodilla. El bloqueo femoral puede ser simple o contínuo y se utiliza el neuroestimulador. El bloqueo de tobillo comprende el bloqueo de 5 nervios que son responsables de la inervación completa del pie. No se utiliza el neuroestimulador porque la mayoría de los nervios son sensitivos. Es utilizado para aseos quirúrgicos y amputaciones especialmente en diabéticos. ANESTESIA REGIONAL INTRAVENOSA La anestesia regional intravenosa (Bloqueo de Bier) es una técnica regional que utiliza las venas para distribuir la solución anestésica. Se puede utilizar en la extremidad superior e inferior y debe utilizarse un doble mango en la parte proximal de la extremidad. Los pasos a seguir son los siguientes: • Canulación de una vena lo más distal posible. • Vaciamiento de la extremidad, para dejarla sin sangre, para lo cual se utiliza una venda elástica. • Inflamiento del manguito más proximal, para evitar que la extremidad se vuelva a llenar de sangre. • Administración de la solución anestésica a través de la cánula venosa, en general, se utiliza lidocaína 0.5% 30-40 ml. • Retiro de la cánula venosa. • Inflamiento del manguito más distal si el proximal produce dolor. La técnica regional intravenosa es ampliamente utilizada en extremidad superior especialmente en cirugías que se realizan sobre partes blandas. Se recomienda en cirugías que tienen una duración inferior a 2 hr. Y dónde se mantiene el manguito inflado hasta la colocación de los vendajes.
