Dermatofitos.pptx
- 2. DEFINICIÓN. Tiñas. Tineas. Dermatoficias. Epidermoficias. Epidermofitosis.
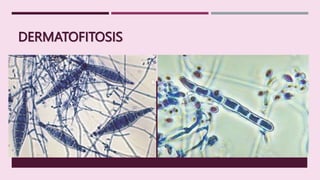
- 3. ETIOLOGÍA. Trichophyton. Microsporum. Epidermophyton. 1. Onygenales 2. Ascomycota.
- 4. ASPECTOS EPIDEMIOLÓGICOS: DISTRIBUCIÓN GEOGRÁFICA. T. Rubrum. T. Mentagrophytes. T. Mentagrophytes Var. Interdigitale. M. Canis.
- 7. MÉXICO Y LATINOAMÉRICA. T. Rubrum (70%). T. Mentagrophytes (10%). T. Tonsurans (3%). M. Canis (13%). E. Floccosum (1%). M. Gypseum, M. Namun, T. Violaceum, T. Verrucosum (3%).
- 10. DERMATOFITOS ANTROPOFÍLICOS. Dermatofitos antropofílicos cosmopolitas (T. Tonsurans). Dermatofitos con distribución regional o restringida (M. Ferrugineum). Dermatofitos antropofílicos estrictos (T. Concentricum).
- 11. FUENTE DE INFECCIÓN Y VÍA DE ENTRADA.
- 12. SEXO Y EDAD.
- 13. OCUPACIÓN.
- 14. RAZA (TIÑA IMBRICADA O TOKELAU).
- 15. PERIODOS DE INCUBACIÓN. Por lo general de 7-15 días. En los pies es desconocido. Cabeza y cuerpo 1-5 días dependiendo del inóculo.
- 17. PATOGENIA.
- 20. ONICOMICOSIS, CONSECUENCIA DE TIÑA DE PIES Y MANOS.
- 21. MÁS EJEMPLOS DE PATOGENIA, TIÑA DE CABEZA. 1. El primer contacto es con el cuero cabelludo, nunca con los pelos. Aparición de una pápula poco pruriginosa. 2. 6-7 días después, ataque a los pelos a nivel intrafolicular. Sólo pelos en crecimiento. 3. 2-3 semanas después, aparición de placa pseudoalopécica. Presencia de pelos cortos y una placa de escamas del cuero cabelludo.
- 23. TIÑAS DE LA CABEZA O TINEA CAPITIS. Infección parasitaria del pelo,cuero cabelludo y anexos (cejas, pestañas). Causada por diversas especies del género Tricophytum y Mycrosporum.
- 25. ETIOLOGÍA. M. Canis (80%). T. Tonsurans (15%). Formas esporádicas: M. Gypseum, T. Mentagrophytes Var, T. Violaceum, T. Verrucosum. Excepciones: E. Floccosum y T. Concentricum atacan directamente cuero cabelludo.
- 27. TIÑA SECA DE LA CABEZA.
- 28. TRIADA CLÍNICA. 1. Placas pseudoalopécicas que pueden ser únicas o múltiples , el tamaño de estas varía en función de la evolución del padecimiento. 2. Pelos cortos de 2-5 mm, en ocasiones blanquecinos por la gran cantidad de esporas. 3. Escamas.
- 29. TIÑA INFLAMATORIA O QUERION DE CELSO.
- 31. TIÑA DE LA CABEZA EN ADULTOS.
- 32. DIAGNÓSTICO DIFERENCIAL. Tiña seca: alopecia areata, tricotilomanía, dermatitis seborreica, psoriasis, secundarismo sifilítico. Tiña inflamatoria: foliculitis decalvante, perifoliculitis nodular, lupus eritematoso sistémico, impétigo.
- 33. TIÑA DE LA BARBA Y BIGOTE O TINEA BARBAE. Aspectos epidemiológicos.
- 34. ETIOPATOGENIA. 1. Dermatofitos zoofílicos: T. Mentagrophytes Var, T. Verrucosum, M. Canis. 2. Dermatofitos antropofílicos: T. Rubrum, T. Violaceum, T. Schoenleinii.
- 36. TIÑA DEL CUERPO O TINEA CORPORIS. Dermatofitosis que afecta la piel lampiña, causada por Trichophyton y Microsporum. Se caracteriza por presencia de placas eritematoescamosas y pruriginosas. Llamado también herpes circinado o tiña de la piel lampiña.
- 38. ETIOPATOGENIA. 1. T. Rubrum (70%). 2. M. Canis (20%). 3. 10% restante por T. Mentagrophytes Var, T. Tonsurans, M. Gypseum Y E. Floccosum.
- 39. ASPECTOS CLÍNICOS. 50% 30% 20%
- 41. DIAGNÓSTICO DIFERENCIAL. Granulomas anular,pitiriasis rosada de Gibert, eccema numular, eccemátides, eritema anular centrífugo, lesiones angulares de lepra tuberculoide, mal de pinto temprano, psoriasis localizada, impétigo costroso, dermatitis seborreica, dermatitis por contacto, pitiriasis versicolor y candidosis.
- 42. TIÑA DE LA INGLE O TINEA CRURIS. Dermatofitosis superficial que afecta la región inguino-crural, periné y en raras ocasiones genitales causada por especies de los géneros Trichophyton y Epidermophyton. Tiña crural, eccema marginado de hebra.
- 45. ETIOPATOGENIA. 1. T. Rubrum (85%). 2. T. Mentagrophytes Var Interdigitale (10%). 3. E. Floccosum (3%).
- 48. DIAGNÓSTICO DIFERENCIAL. Candidosis, eritrasma, psoriasis invertida, dermatitis seborreica, liquen plano, dermatitis por contacto, liquen simple crónico del escroto.
- 49. TIÑA DE LOS PIES Sinónimos • Pie de atleta. • Tiña podal. • Dermatofitosis podal. Es causado casi siempre por algunas especies de Trichophyton y Epidermophyton.
- 50. ASPECTOS EPIDEMIOLÓGICOS • Frecuente en climas cálidos y húmedos. • Se obtiene por el contacto con las esporas en baños públicos, piscinas, deportivos, o por medio de fómites como toallas, calcetines y calzado de personas parasitadas. • La enfermedad se presenta en ambos sexos, predominando en el sexo masculino en una relación de 3:1. • Se observa más a menudo en deportistas, soldados, obreros, mineros, etc. 3:1
- 51. ETIOPATOGENIA 85% 15% 5% Epidermophyton floccosum Trichophyton mentagrophytes Trichophyton rubrum
- 53. COMPLICACIONES Dermatitis por contacto Impétig o Ides
- 54. DIAGNÓSTICO DIFERENCIAL Candidiosis Dermatitis por contacto Psoriasis pustulosa Secundarismo sifilítico
- 55. TIÑA DE LAS MANOS Dermatofitosis superficial que afecta las palmas y dorso de las manos, causada por lo regular por especies del género Trichophyton. Epidemiología Trichophyton rubrum Etiopatogenia Trichophyton mentagrophytes
- 56. ASPECTOS CLÍNICOS Puede ser bilateral, pero se ha observado un predominio de casos unilaterales (75%). Enfermedad 2 pies1 mano Cuando la tiña de las manos se extiende hacia el dorso se presenta con su clásico borde activo.
- 57. Eccema dishidrático crónico Acroquerato-elastoidosis Liquen plano Psoriasis ASPECTOS CLÍNICOS
- 58. TIÑA DE LAS UÑAS Dermatofi tosis que afecta las uñas de los pies y manos, causada en particular por especies del género Trichophyton y, salvo pocas excepciones, por especies de Microsporum y Epidermophyton. 2:1 Epidemiología Sinónimos • Onicomicosis. • Onicomicosis dermatofítica.
- 60. ASPECTOS CLÍNICOS La tiña de la uña es un padecimiento frecuente; afecta en mayor proporción las uñas de los pies (93%) y las manos (7%).
- 61. Las onicomicosis se dividen por su forma clínica en los siguientes tipos: 1. Subungueal: a) Distal (OSD) b) Lateral (OSL) c) Proximal (OSP) 2. Blanca superficial (PBS) 3. Endónix (endonyx) 4. Distrófica total (ODT)
- 62. ASPECTOS CLÍNICOS Pueden tener diversos tonos, desde blanco, amarillento, café, verde e incluso se observan raros casos de color negro, lo cual se denomina melanoniquia dermatofítica
- 63. TIÑA IMBRICADA Es causada en exclusiva por un dermatofito antropofílico estricto denominado T. concentricum. Sinónimos • Tinea imbricata. • Tiña concéntrica. • Tiña de India o China. • Tiña escamosa. • Tiña elegante. • Tiña circinada. • Tiña en encaje. • Gogo. • Chimberé. • Cacapash. • Shishiyotl. • Roña.
- 64. ASPECTOS EPIDEMIOLÓGICOS Distribución geográfica Sexo y edad = Raza Factores de predisposición
- 66. Diagnóstico diferencial ASPECTOS CLÍNICOS Cuando las lesiones comienzan se presentan como placas escamosas concéntricas, tienen poco eritema a pesar de que algunos pacientes refieren prurito; conforme el padecimiento se hace crónico, las placas se van superponiendo hasta dar un aspecto circinado.
- 67. TIÑA FÁVICA Es una dermatofitosis causada por un dermatofito denominado Trichophyton schoenleinii. Sinónimos • Tinea favosa. • Tiña fávica en panal de miel. Epidemiología Etiopatogenia
- 69. GRANULOMAS DERMATOFÍTICOS Son dermatofitosis profundas causadas por diversos dermatofitos, en especial antropofílicos del género Trichophyton. Sinónimos • Granuloma de Majocchi. • Granuloma tricofítico. • Tiñas profundas. • Enfermedad de Wilson-Cremer.
- 70. ASPECTOS EPIDEMIOLÓGICOS Sexo y edad 1:3 Factores de predisposición
- 72. Diagnóstico diferencial • Tiñas del cuerpo y cabeza. • Querion de Celso. • Eritema nudoso. • Foliculitis bacteriana. ASPECTOS CLÍNICOS
- 74. TRATAMIENTOS.
- 75. TERAPIA SISTÉMICA. Tiñas de la cabeza (seca e inflamatoria). Tiñas de las uñas. Tiñas crónicas, muy extensas. En dermatofitosis profundas. En tiñas corticoestropeadas. Pacientes inmunosuprimidos. Casos sin respuesta a la terapia tópica.
- 76. TRATAMIENTO TIÑA DE LA CABEZA. 1. Griseofulvina 10-20mg/Kg/ día, durante 40 días. En casos de querion de celso se recomienda usar antiinflamatorios como prednisona a razón de 1 mg/Kg/Día. 2. Terbinafina: niños de 3-5 años 62.5 mg/día; 6-10 años 125mg/dia y mayores de 10 años 250mg/día todos por 6 semanas. 3. Ketoconazol 3mg/Kg/Día durante 6 semanas. 4. Fluconazol 3-6 mg/Kg/semana por 6 semanas, sin presentación pediátrica. 5. Itraconazol recomendado en adolescentes, 100-200 mg/día.
- 77. TIÑA DE LAS UÑAS, TERAPIA SISTÉMICA. 1. Itraconazol, esquema tradicional 200mg/dia durante 3 o 4 meses. Terapia intermitente de 400 mg/día durante una semana y se descansan 3, durante 3 o 4 meses. 2. Terbinafina 250 mg/día durante 3-4 meses. Terapia intermitente 500 mg/día durante una semana de cada mes, durante 3-4 meses. 3. Fluconazol 150 mg/ semana durante 30-40 semanas; 300 mg/2 veces por semana durante 20 semanas.
- 78. TERAPIA TÓPICA. Dos tipos de soluciones: 1. Lacas o soluciones aplicadas directamente a la uña . 2. Pomadas con queratolíticos, destruyen la capa ungueal para que el antimicótico penetre.
- 79. 1. Bifonazol-Úrea (ungüento): primera fase Úrea(40%) + bifonazol (1%) diario hasta la remoción de la uña afectada (por lo general 15-21 días. Después de la remoción aplicar bifonazol crema diariamente durante 4-6 semanas. 2. Ciclopirox (laca) de 3-6 meses, se recomienda aplicar 3 veces por semana durante el primer mes, 2 veces por semana el segundo mes y a partir del tercer mes una vez por semana hasta la resolución. Se recomienda limar la uña antes de la aplicación. 3. Amorolfina (s^) se recomienda aplicar cada semana durante 3-6 meses.
- 80. TIÑAS DEL CUERPO EXTENSAS O DERMATOFITOSIS PROFUNDAS. 1. Tratamientos cortos, ketoconazol 200mg/día Ó griseofulvina 500 mg/día durante 2-3 semanas. 2. Itraconazol 200 mg/día ó terbinafina 250 mg/ día durante 15 días. Duplicar los tiempos en dermatofitosis profundas o pacientes inmunosuprimidos.
- 81. TIÑAS DEL CUERPO, INGLE Y PIES. 1. Tintura de yodo al 1% muy útil en tiña de pies. 2. Queratolíticos para tiñas hiperqueratósicas. Ácido salicílico (1-8%), Pomada de Whitfield (ácido salicílico + ácido benzoico) y Úrea a diversas concentraciones 10-40%. 3. Derivados tiocarbamatos como tolnaftato y tolciclato, 2 veces al día. 4. Derivados azólicos 1 o 2 veces al día durante 2-3 semana: bifonazol, clotrimazol, econazol, flutrimazol, etc.
- 82. PROFILAXIS.