Complicaciones cronicas de la dm
- 2. Microangiopatia en la retina causada por un estado sostenido de hiperglicemia.
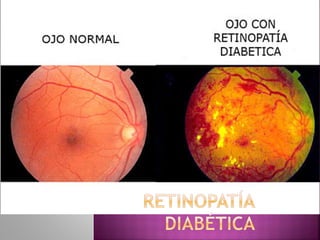
- 3. Patología vascular mas frecuente de la retina y es una de las causas mas frecuentes de ceguera irreversible. 15 años de duración con DM 97% tiene retinopatía
- 4. Tiempo de evolución de la diabetes Niveles elevados de HbA1c HAS Tratamiento con insulina
- 5. La hiperglicemia sostenida induce la formación de: productos avanzados de la glicosilación no enzimática , citocinas proinflamatorias, moléculas del SRAA, radicales libres y sorbitol. Estas moléculas tienen efectos nocivos sobre las células endoteliales y los pericitos causando daño vascular.
- 6. . Este daño vascular, a su vez, produce un estado de hipoxia retiniana, lo cual induce producción de factores que aumentan la permeabilidad vascular factor de crecimiento vascular endotelial (VEGF) y el factor de crecimiento similar a la insulina tipo 1 (IGF-1). Estos factores son responsables de la acumulación de líquido y proteínas en el parénquima retiniano y de la formación de neovasos
- 7. La manifestación mas temprana es la aparición de microaneurismas en el plexo capilar retiniano. Resultado de la perdida de pericitos células que dan soporte a las células endoteliales
- 8. Estado sostenido de hipoxia conduce a microinfartos en la capa de fibras nerviosas de la retina “manchas algodonosas”
- 9. Aumento de la permeabilidad vascular permite la salida de liquido rico en proteínas “exudados duros” y “microhemorragias”
- 10. Arrosariamiento venoso, observado como un calibre variable de las venas retinianas y la anomalía vascular intrarretiniana. Consiste en el crecimiento de vasos anormales en la retina.
- 11. Una vez que la hipoxia supera cierto nivel las concentraciones elevadas de VEGF e IGF-1 inducen el crecimiento de neovasos, los cuales pueden romperse y sangrar dando lugar a una hemorragia vítrea.
- 12. Los neovasos pueden crecer y abarcar áreas extensas encima de la retina y al contraerse causar desprendimiento traccional.
- 14. Forma clínica Con oftalmoscopio directo con dilatación pupilar, con lámpara de hendidura y un lente para visualizar fondo de ojo O con oftalmoscopio indirecto de 20 dioptrías
- 15. Angiografía retiniana con fluoresceína: ayuda al diagnostico y al manejo. Evidencia los microaneurismas, la fuga por incompetencia vascular en el edema macular diabético, las zonas de cierre capilar y la fuga por neovasos.
- 16. La tomografía de coherencia óptica para la valoración del edema macular
- 18. Conjunto de alteraciones se producen en las arterias grandes y medianas de los pacientes con diabetes. Aterosclerosa secundaria a DM es causante de la mayor parte de enfermedades cerebrovasculares, de mas de la mitad de las muertes de los pacientes por infarto, de la excesiva morbilidad por insuficiencia cardiaca y de mas de 50 de todos los casos de amputación de MI.
- 19. Definición todo trastorno en el cual un área del encéfalo se afecta de forma transitoria o permanente por una isquemia o hemorragia, estando uno o más vasos sanguíneos cerebrales afectados por un proceso patológico.
- 20. A nivel mundial, la EVC es la segunda causa de muerte; y el tipo hemorrágico es más letal que el isquémico. Su frecuencia aumenta con la edad y se ha deducido que el número de accidentes cerebrovasculares aumentará conforme se incremente la población de ancianos.
- 21. Modificables • Hipertensión arterial • Diabetes mellitus • Tabaquismo • Etilismo • Cardiopatías • Hipercolesterolemia • Sedentarismo y obesidad No Modificables • Edad avanzada • Genero masculino • Historia familiar de EVC
- 22. EVC Isquémica disminución del aporte sanguíneo al tejido cerebral consecuencia de la obstrucción de una vena o arteria Hemorrágica Ocurre tras la ruptura de algún vaso sanguíneo
- 24. • Reducción del flujo sanguíneo durante unos cuantos segundos • Los síntomas aparecen en segundos por la privación neuronal de glucosa (Deficiencia energética) • Si la interrupción del flujo persiste durante un periodo superior a unos pocos minutos, surgirá infarto o muerte del tejido encefálico Si se reanuda a muy breve plazo la irrigación, puede haber recuperación plena del tejido y los síntomas serán sólo transitorios (TIA).
- 25. Se caracteriza por la presencia de sintomatología neurológica con duración menor a 60 minutos, recuperación íntegra. Sin manifestaciones de infarto cerebral en los estudios de imagen La hipoperfusión cerebral generalizada por hipotensión arterial (como sucede en el caso de arritmias, infarto del miocardio o choque hemorrágico) generalmente produce síncope.
- 26. Algunos trombos formados en las placas ateroscleróticas se embolizan hasta llegar a las arterias intracraneales originando un accidente embólico arterioarterial. La embolia arterioarterial al parecer constituye el mecanismo que origina la isquemia.
- 27. El punto de partida más frecuente de los émbolos es la bifurcación carotídea, pero puede ser cualquier vaso enfermo como el cayado aórtico, la carótida primitiva o interna, las arterias vertebrales y el tronco basilar
- 29. Afección motora y sensitiva Disfasia o afasia Alteraciones visuales Diplopía Vértigo Ataxia Hemiopsia Cuadrantopsia Perdida súbita del estado del alerta
- 30. EVC isquémico se encuentran normalmente euvolémicos o hipovolémicos. La hipovolemia puede predisponer la hipoperfusión y exacerbar la lesión isquémica cerebral, causar daño renal y potenciar trombosis Se corrije con solución salina 0.9%
- 31. Se recomienda el tratamiento de la hiperglicemia en pacientes con evento vascular cerebral hasta alcanzar un rango de 140 a 180 mg/dl y monitorizar los niveles de glucosa para prevenir hipoglicemia. Se debe administrar oxígeno suplementario para mantener una saturación de oxígeno mayor a 94%.
- 32. Si el paciente presenta TA muy elevada (>220/120) se puede iniciar o incrementar el tratamiento antihipertensivo, pero se debe reducir la TA de forma cautelosa (no más del 10 al 20%) y se debe vigilar al paciente por si muestra signos de deterioro neurológico.
- 33. criterios de elegibilidad para el tratamiento del evento vascular cerebral con rt-PA (alteplase) son: Diagnóstico de evento vascular cerebral isquémico que causa un déficit neurológico considerable Inicio de los síntomas menor a 3 horas antes de iniciar tratamiento Edad mayor o igual a 18 años
- 34. tratamiento endovascular de los pacientes con infarto cerebral mediante trombectomía con un stent retriever
- 35. Definición síndrome caracterizado por una disminución del aporte de sangre oxigenada al miocardio que desde un punto de vista estructural, afecte el libre flujo de sangre de una o más arterias coronarias epicárdicas o de la microcirculación coronaria
- 36. Es una de las principales causas de muerte a nivel mundial. En México ocupa el primer lugar como causa de muerte desde hace 20 años. Aumento de prevalencia de emfermedades cronicas como DM2, HTA, dislipoproteinemia y obesidad.
- 37. Es una complicación común en pacientes diabéticos de larga evolución, en quienes cursan con DM2 y su principal factor es aterosclerosis coronaria.
- 38. Las manifestaciones clínicas pueden aparecer de forma atípica. Cardiopatía isquémica silente es mas frecuente en pacientes con diabetes.
- 39. Interrogatorio y exploración física. Alto indice de cardiopatia isquemica en pacientes con DM de larga duracion. Cuadro tipico de angina estable ( dolor toracico anterior, tipo opresivo, irradiado al hombro o al brazo izquierdo, con duracion de pocos minutos. O puede no a ver dolor en caso de neuropatia autonomica.
- 40. ECG en reposo y radiografía de tórax Alteraciones en la onda T o en el seg ST y ondas Q IM antiguo Trastornos del ritmo, crecimiento de cavidades cardiacas o bloqueos de conducción. Datos compatibles con IC
- 41. Ecocardiograma en reposo Permite valorar la función contráctil y descartar zonas de hipocinesia o acinesia relacionadas con alteraciones en perfusión miocárdica.
- 42. Angiografía coronaria estándar de oro en el diagnostico de cardiopatía isquémica, solo en casos a candidatos a tratamiento de revascularización coronaria.
- 43. Incluye la indicación de medidas no farmacológicas que tiendan a modificar el estilo de vida y el uso de fármacos específicos.
- 44. Ejercicio con aumento gradual de la intensidad. Caminar durante 15 a 30min. Al menos de 3 a 5 días. Alimentación que favorezca el control glucémico y el perfil de lípidos, promueva la perdida de peso en pacientes obesos y restricción moderada de sal. Suspensión del tabaco
- 45. Acido acetilsalicílico: prevención de eventos isquémicos. 80mg/día Clopidrogel dosis de 75mg/día Nitratos: vasodilatadores coronarios útiles en la reducción del riesgo de complicaciones isquémicas después de angioplastia. Beta bloqueadores: útiles en el manejo de angina estable. Reducen la tasa de reinfarto y mejoran la sobrevida en pacientes con infarto del miocardio previo.
- 46. IECA: iniciado en las primeras 36h después del infarto del miocardio. Antagonista de canales de calcio: control de angina. Hipolipemiantes: normalización de lípidos. Estatinas de alta intensidad meta de LDL 70mgdL EN PACIENTES CON DM ES RECOMENDABLE EL BYPASS CORONARIO.