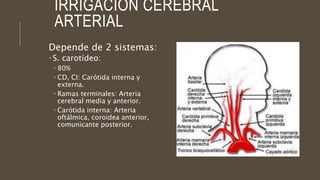
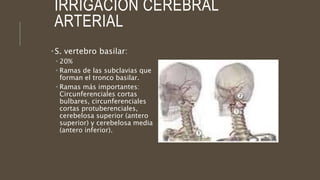
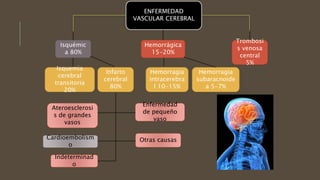
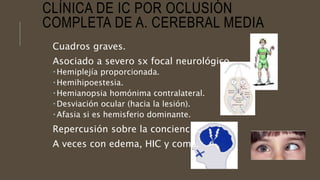
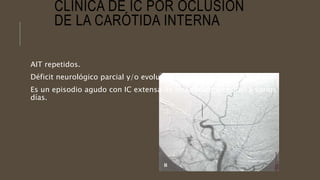
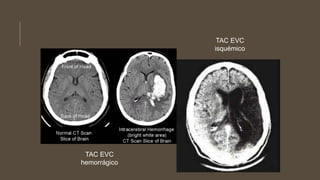
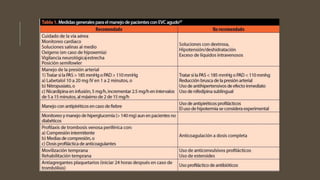
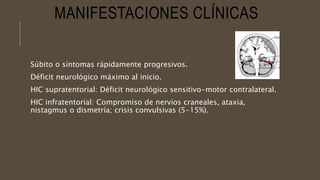
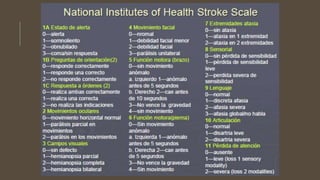
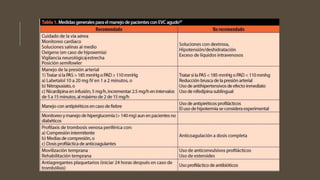
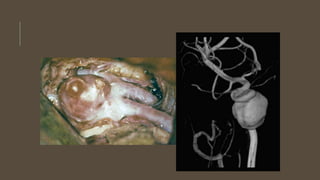
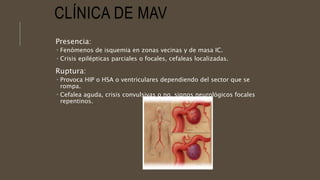
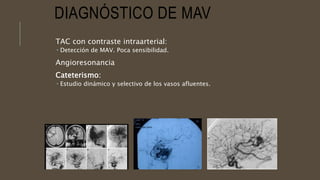
Este documento define el evento vascular cerebral, clasificándolo en isquémico o hemorrágico. Describe la irrigación arterial cerebral y el flujo sanguíneo cerebral normal. Explica los principales factores de riesgo, manifestaciones clínicas, diagnóstico y tratamiento de los eventos vasculares cerebrales isquémicos y hemorrágicos.