Semiologia e Historia clinica.pptx
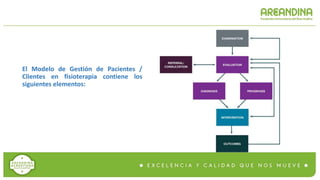
- 1. El Modelo de Gestión de Pacientes / Clientes en fisioterapia contiene los siguientes elementos:
- 3. Griego: Dos vocablos: «Semeion» “signo”. « Logos » “estudio” Ferdidand Saussure: Ginebra 1908: Ciencia que estudia la vida de los signos en el seno de la vida social. Medicina.- Relación medico-paciente: Medico interpreta la sintomatología del paciente. Construye Hipótesis apoyando su conocimiento, experiencias e intuición, ordena exámenes, emite diagnósticos, formula Tratamientos.
- 4. Rama de la medicina que estudia la identificación de las manifestaciones de enfermedad. Se divide en 2 partes: DEFINICIONES CLINICA PROPEDÉUTICA: nos enseña a reunir e interpretar los signos y síntomas para llegar a un diagnóstico sindrómico. Ej. Síndrome diarreico, síndrome de ICC SEMIOTECNIA: Técnica de recabar información de sus molestias y de la búsqueda del signo.
- 5. SÍNTOMA: Es una manifestación subjetiva de la enfermedad percibido solo por el paciente. Ej: cualquier tipo de dolor, disnea, mareos, visión borrosa, etc. SIGNO: Manifestación objetiva de enfermedad, es decir, lo que el profesional puede ver, escuchar o palpar Ej: escleróticas amarillas (ictericia), hepatomegalia, soplo cardiaco, masa tumoral en Rx de tórax.
- 6. EDEMA TOS ANGINA TAQUICARDIA FATIGA INFLAMACIÓN PETEQUIAS ICTERICIA DISNEA ADINAMIA TIRAJES DOLOR MUSCULAR ASIMETRIA DE LA MOVILIDAD TORACICA TEMBLOR
- 7. SÍNDROME: Conjunto de signos y síntomas relacionados entre si que tienen una fisiopatología común y tiene diferentes etiologías. Ej: Síndrome de insuficiencia cardiaca PATOGNOMÓNICO: Síntoma o signo característico de una enfermedad. Ej: manchas de koplic, observadas en el sarampión.
- 8. PRODROMOS • Son signos y síntomas difusos previos a una enfermedad o síndrome. ENFERMEDAD • Es el conjunto de signos y síntomas que obedecen a una causa determinada o especifica. • Clasifican según: a. Su origen : Congénitas, hereditarias y adquiridas. b. Su causa: Infecciosas, neoplásicas, traumáticas. c. Su curso: Crónicas, agudas, recurrentes. d. Su modo de propagación: Contagiosas, endémicas, epidémicas. ETIOLOGIA • Es el estudio de las diferentes causas de una enfermedad. PATOGENIA • Es el estudio de los diferentes mecanismos por medio de los cuales un determinado agente etiológico llega a producir una enfermedad.
- 9. FRECUENCIA • Es el porcentaje de probabilidades que existe para la presencia de una enfermedad en un determinado grupo de población de acuerdo al género, edad, raza… DIAGNÓSTICO • Es el proceso por medio del cual se busca conocer, catalogar y determinar en forma exacta una enfermedad a través de una serie ordenada de signos y síntomas. • CORRELACIÓN CLÍNICA = investigar signos + síntomas luego interpretarlos = Diagnostico clínico Etapas: a. Dx anatómico b. Dx funcional c. Dx signos y síntomas ( clínico) d. Dx fisiopatológico ( o de Sx) e. Dx por métodos paraclínicos f. Dx etiológico g. Dx anatomopatologico
- 10. PRONÓSTICO Prever la evolución y desenlace de una enfermedad, se puede determinar a partir del Dx y el estado general del paciente. Bueno - Malo – Reservado. Signo pronostico. TRATAMIENTO Conjunto de medios de toda índole que se ponen en practica para la preservación, curación o alivio de una enfermedad. Clases: terapeutico-etiologico, sintomático, etiológico, de mantenimiento, quirúrgico y empírico. NOSOLOGIA Ciencia que estudia la clasificación, descripción y diferenciación de las enfermedades, agrupando los diferentes signos y síntomas de cada una de ellas. Complemento de la Semiología.
- 12. Entrevista con el paciente OBJETIVOS: Obtener información que facilite el diagnóstico y tratamiento. Proporcionar al paciente información sobre el diagnóstico (no en todos los casos). Tratar con el paciente aspectos relativos a la terapia (no en todos los casos).
- 13. II. CONSIDERACIONES ÉTICAS EN LA RELACIÓN CON EL PACIENTE ASPECTOS A TOMAR EN CUENTA EN LA RELACIÓN PROFESIONAL DE LA SALUD-PACIENTE Mantener la confidencialidad. Autonomía: Autodeterminación. Beneficencia: Ser bondadoso sin ser paternalista. No perjudicar: El profesional NUNCA debe provocar daño al paciente. Reconocer nuestras limitaciones. Utilitarismo: Empleo apropiado de recursos tecnológicos. Equidad y justicia: Leyes Deontológicas: Obligaciones de los profesionales dictados por la tradición.
- 14. COMUNICACIÓN CON EL PACIENTE FACTORES QUE MEJORAN LA COMUNICACIÓN: Preséntese personalmente al paciente. El tratamiento personal debe ser correcto y apropiado (señor, señora, etc.). Evitar el trato familiar. Prestar atención a sus observaciones.
- 15. •Saber escuchar. •Saber preguntar (preguntas de respuesta abiertas, preguntas directas). •Comunicación verbal y no verbal (gestos, muecas). •Manejar las diferencias idiomáticas. •Vestimenta profesional y aspecto.
- 16. Diligenciamiento inmediatamente después de que ocurre la atención
- 17. Es la relación escrita de la enfermedad ocurrida en un paciente así como de sus antecedentes y evolución en el tiempo. Es también: • Un documento médico. • Un documento científico. • Un documento legal. • Un documento económico. • Un documento humano.
- 18. Start End I. Datos de identificación III. Enfermeda d actual II. Motivo de consulta VII. Historia social VI. Historia familiar IV. Antecedent es personales. V. Revisión por sistemas VIII. Examen físico IX. Impresión diagnosti ca X. Notas de evolución
- 19. I. DATOS PERSONALES • Nombre completo • Edad cronológica y fecha de nacimiento • Genero • Raza • Estado civil • Profesión u ocupación • Lugar de nacimiento y Residencia actual • Domicilio y número de teléfono • Documento de identificación • Estado civil • Religión • Fecha de ingreso • Nombre del registrador
- 20. De quien se obtiene la información, puede ser: del mismo paciente, de un pariente u otras personas. Haga una lista de los síntomas y/o signos relevantes (motivos para solicitar la atención en salud) utilizando los términos que usa el paciente.
- 21. 1.- Aclarar los síntomas 2.- Cuantificar el problema 3.- Caracterizar los síntomas: Factores provocadores y paliativo, cualidad, región., gravedad, tiempo 4.- Relación cronológica y progreso de los síntomas 5.- Actividad actual (rendimiento) 6.- Medicaciones actuales.
- 22. PREGUNTAS QUE HABITUALMENTE SE FORMULAN 1. ¿Cuándo empezó a sentirse enfermo? 2. ¿Cómo comenzó la enfermedad? 3. ¿Con qué síntomas se presento? 4. ¿Cómo evolucionaron estos síntomas? 5. ¿Es la primera vez que se presentan? 6. ¿Tuvo algo parecido antes? 7. ¿A qué atribuye su enfermedad?
- 23. 8. ¿Qué precedió al estado de enfermedad? 9. ¿Realizó alguna consulta médica? 10.¿Qué exámenes complementarios se le efectuaron? 11.¿Qué diagnósticos se le realizaron? 12.¿Qué tratamiento recibió? 13.¿Qué repercusión general ha provocado la enfermedad?
- 24. Ejemplo de una redacción de Enfermedad actual: Enfermedad actual o Anamnesis Próxima: El paciente refiere que su enfermedad actual se inició hace 4 días en forma brusca con tos y expectoración mucopurolenta, por momentos herrumbrosa que fue acentuándose progresivamente, todo esto se acompaña de fiebre, cefalea, malestar general, adinamia y dolor de tipo pungitivo en tercio inferior de hemitórax izquierdo que se exacerba con la tos y respiración profunda, es la primera vez que presenta este cuadro, atribuye su enfermedad a un resfrió previo.
- 25. Ejemplo de una redacción de Enfermedad actual: Enfermedad actual o Anamnesis Próxima Hace 2 días consultó con un médico que le prescribió un antigripal con el diagnostico de resfrió común y al no sentir mejoría acudió a emergencia del Hospital en donde es Internado.
- 26. A. PATOLÓGICOS: • Enfermedades previas (infancia y adulto). • Accidentes • Hospitalizaciones previas • Intervenciones quirúrgicas • Alergias e intoxicaciones • Transfusiones. Antecedentes Prenatales: A. Enfermedades Congénitas B. Enfermedades Adquiridas. Antecedentes Perinatales Y Neonatales: Índice De Apgar Antecedentes Postnatales Antecedentes Infancia Antecedentes Adolescencia……
- 27. B. NO PATOLÓGICOS •Inmunizaciones •Alimentación •Alcohol, drogas, tabaco •Vivienda •Deportes que practica •Problemas psicológicos
- 29. Revisión por sistemas • Piel y Anexos • Cabeza Y Cuello • Ojos • Oídos • Nariz • Boca • Senos • Sistema Respiratorio • Sistema Cardiovascular • Sistema Gastrointestinal • Sistema Urinario • Sistema Reproductor • Sistema Neuromuscular • Sistema Osteomuscular
- 30. VI. HISTORIA FAMILIAR •Enfermedades hereditarias •Salud de los padres, hermanos, hijos, esposo(a) VII. HISTORIA SOCIAL Hábitos, estilo de vida, medio ambiente
- 31. Aplicación de los métodos prácticos de exploración clínica: Inspección Palpación Percusión Auscultación Métodos complementarios
- 32. INTERROGATORIO O ANAMNESIS Personal, excepto: urgencia, niño, con discapacidad sensorial auditiva… Procedimiento difícil, requiere de: capacidad, preparación, conocimiento de patología general. Orientado hacia sistema(s) afectados Iniciar con comunicación en el plano emocional Motivo de consulta. Preguntas: lenguaje simple, orden lógico, tener en cuenta factores contextuales. Primero explorar los síntomas y luego las funciones orgánicas. Datos obtenidos: escritos con claridad, haciendo énfasis en el principal signo o síntoma que motivó la consulta. 1. ¿Cuándo empezó la enfermedad? 2. ¿Cómo empezó? 3. ¿Cómo ha evolucionado? 4. ¿Qué tratamiento ha recibido? 5. ¿Cómo se encuentra actualmente? MÉTODOS SEMIOLÓGICOS DE EXPLORACIÓN Buen interrogatorio responde a:
- 33. Es el examen del paciente a través de la vista. Se trata de corroborar un diagnóstico (posterior a la anamnesis). Indispensable conocer de patología para interpretar los hallazgos. Se inicia desde el saludo. El examen es ordenado y metódico. Se inicia con la observación de la apariencia general, posiciones que adopta, el lenguaje... Continua con la inspección de las regiones corporales y la región afectada. INSPECCIÓN
- 34. P A L P A C I Ó N Situarse a la derecha del paciente. Manos del examinador a una Tº agradable. Uñas muy cortas. Mss de la región a examinar, relajados. Pcte en posición cómoda. Pudor. En procesos dolorosos, alrededor de la región y suave. Región a explorar, sin ropa. Explicar si el proceso palpatorio es molesto. Observar la tolerancia a la palpación. Método semiológico basado en la exploración táctil de las partes externas o cavidades accesibles.
- 35. Tipos de palpación: Manual (directa) Instrumental (indirecta) Utilidad de la palpación: determinar alteraciones en cuanto a: Localización, forma, tamaño. Consistencia (blanda, dura). Sensibilidad (dolorosa o no). Temperatura. Movilidad (adherida o no a planos). Bordes (definidos o poco definidos). Superficie (lisa, irregular, nodular).
- 36. PERCUSIÓN Percepción auditiva del sonido producido al golpear determinadas regiones anatómicas, lo que permite reconocer ciertas características del órgano subyacente al área que se percute.
- 37. Percepción auditiva de los ruidos o sonidos que se producen en el interior del organismo. Auscultación con fonendoscopio biauricular: colector en Y que se adapta a un colector en diafragma o de campana. Condiciones: evitar contracción muscular, libre de ropa, posición cómoda, olivas bien ajustadas, campana o diafragma perpendicular a la región y ejerciendo una presión leve, evitar roce con las mangueras y en la auscultación pulmonar el paciente con la boca entreabierta, y auscultar comparativo y simétrico en tórax. AUSCULTACIÓN
- 38. 1. Posición en cama y de pie 2. Marcha o deambulación 3. Facies y expresión de la fisonomía 4. Estado de conciencia • Vigil o alerta • Somnolencia • Estupor • Coma 5. Constitución y estado nutritivo
- 39. 6. Piel, faneras y ganglios 7. Signos vitales • Presión arterial • Pulso arterial y venoso • Frecuencia cardiaca • Frecuencia respiratoria • Temperatura • Saturación de Oxigeno 8. Talla, peso y estatura
- 41. Inspección de modificaciones apreciadas en superficie corporal del paciente. A través de: ESTADO GENERAL La inspección se inicia desde que el paciente se acerca. Continua con interrogatorio.
- 42. 1. EDAD APARENTE: Comparación con edad cronológica. Para calcular grado de “desgaste” o “conservación” orgánica del usuario, frente a una condición de salud, condiciones ambientales, ocupacionales… I. INSPECCIÓN EN REPOSO
- 43. 2. TIPO CONSTITUCIONAL: Aspecto particular del cuerpo de cada individuo. Depende el fenotipo (anatomofuncional), ya sea por genotipo o por biotipo. Longilíneo, brevilíneo, normolíneo o displásico. Clasificación basada en segmentos corporales: Torácico, abdominal superior y abdominal inferior I. INSPECCIÓN EN REPOSO
- 44. 3. ESTADO APARENTE DE SALUD: a.Enfermedad. b.Nutrición. c.Ánimo. d.Predisposición psíquica. I. INSPECCIÓN EN REPOSO - BUENA - REGULAR - MAL Paciente en aparentes B-R-M condiciones generales de salud
- 45. I. INSPECCIÓN EN REPOSO 4. ESTADO NUTRICIONAL: Se aprecia con: Inspección. Se confirma con: Peso Corresponde al equilibrio en el balance energético, es decir entre calorías ingeridas y consumidas. Depende de: a.Nivel socio-económico. b.Enfermedad asociada y recurrente. c.Psíquicos - psicológicos – emocionales. d.Medio ambiente. e.Edad. f. Factor especial: desastres naturales o humanos.
- 46. ESTADO NUTRICIONAL. DESNUTRICIÓN Cuadro clínico caracterizado por la deficiencia de proteínas, calorías y vitaminas, por un balance inadecuado y por diferentes causas. Clasificación de la desnutrición: puede deberse a… Trastornos de la ingesta. Trastornos en la absorción. Trastornos del almacenamiento. Aumento de la excreción Imbalance de los requerimientos nutricionales.
- 47. Variaciones patológicas del estado de nutrición. • Delgadez • Caquexia • Emaciación • Consunción • Obesidad Caquexia Emaciación Consunción
- 48. I. INSPECCIÓN EN REPOSO 5. FACIES: Aspecto general de la cara, dado por los rasgos expresivo, por la configuración anatómica y la coloración de la cara. Características faciales típicas del usuario. Pueden ser: Compuesta: “normal” y Descompuesta: por procesos patológicos. CLASIFICACIÓN DE LAS FACIES SEGÚN SU ORIGEN Facies de origen Nervioso Facies de origen Respiratorio Facies de origen Cardiocirculatorio Facies de origen Digestivo Facies de origen Renal Facies de origen Endocrino
- 49. Facies de origen nervioso. Parkinsoniana Parálisis facial periférica
- 50. 6. DECÚBITOS Actidud postural o postura que el usuario adopta (cama, sedente) frente a enfermedad (condición de salud). Puede ser: DECUBITO INDIFERENTE: son de buen pronóstico. DECUBITO OBLIGADO: obligado activo y obligado pasivo (UPP). Supino Prono Lateral (derecho / izquierdo) Opistótonos Fowler Trendelemburg
- 51. 7. TALLA Y PESO: Parámetros intimamente relacionados. Dependen de factores: - Traumáticos. - Culturales. - Familiares. - Edad, sexo, raza. - Genéticos - Nutricionales - Socio-económicos - Emocionales.
- 52. 8. ESTADO EMOCIONAL: Ánimo del paciente en el examen. Toda condicion de salud genera cambios emocionales.
- 53. 9. OTROS: Observar en busca de: a. Evidencia de dolor. b. Signos de dificultad respiratoria (SDR) c. Cambios de coloración de piel. d. Tos, expectoración. e. Venoclisis, sondas, fistulas, vendajes, apósitos… f. Instrumentos de ayuda físicos. g. Aspectos físicos detallados.
- 54. II. INSPECCIÓN EN MOVIMIENTO. 1. Movimientos anormales. Voluntarios o involuntarios. 2. Marchas: Lo que sucede en sistema nervioso y locomotor.
- 55. •Fundamenta en los síndromes clínicos que surgen de los signos/sintomas recogidos durante anamnesis y examen físico. •Sobre esta base se realiza diagnósticos presuntivos (anatómico, funcional o etiológico que orientan a un plan terapéutico), estudios complementarios necesarios para alcanzar un diagnostico definitivo. IX Consideraciones diagnosticas
- 56. - Datos mensurables - Resultados de examen Complementarios. - Informes de consultas realizadas con especialistas. - Informe de tratamiento instituido, sus resultados, modificaciones, reacciones adversas. - Evolución general de la sintomatología que motivo la internación o los que aparecen durante esta. X. Evolución diaria
- 57. Examen: El fisioterapeuta tiene la responsabilidad de determinar si hay información suficiente para: • Concluir si el individuo se beneficiaría de la terapia física • Desarrollar el plan de cuidados • Avanzar el plan de cuidado basado en la respuesta del individuo a la intervención. • Determinar si es pertinente la referencia Entrevista Historia + Exámenes diagnósticos Revisión de sistemas Pruebas y medidas El examen se debe realizar durante la sesión inicial antes de establecer un plan de atención. La recopilación de información también se realiza como parte de cada visita para determinar cualquier cambio, el estado actual en áreas específicas y si la progresión hacia las metas es la esperada. La re-examinación
- 58. Historia Recopilación sistemática de datos, tanto del pasado como del presente, relacionados con el motivo por el cual el individuo está buscando los servicios del fisioterapeuta. Los datos de la historia proporcionan la información inicial que el fisioterapeuta utiliza para formular hipótesis acerca de la existencia y el origen de las discapacidades en las funciones y estructuras corporales, las limitaciones de la actividad y las restricciones de participación Actividades y participación Historia familiar Condiciones demográficas Estado de salud general Crecimiento y desarrollo Factores contextuales Antecedentes médicos Antecedentes quirúrgicos Medicamentos Hábitos de vida
- 59. Revisión de sistemas. Después de organizar la información del historial disponible, el fisioterapeuta comienza el componente práctico del examen. Cardiovascular / pulmonar, Integumentario, Musculoesquelético Neuromuscular la capacidad de comunicación y el lenguaje estado emocional, la cognición estilo de aprendizaje de individual Observar cómo cada uno de estos componentes afecta la capacidad de iniciar, sostener y modificar el movimiento intencional para el desempeño de una acción, tarea o actividad que es pertinente para funcionar.
- 60. Sistema cardiovascular / pulmonar • Frecuencia cardíaca, • Frecuencia respiratoria, • Presión arterial • Edema • Saturación periférica de oxigeno Sistema tegumentario •Flexibilidad (textura), •Cicatrices, •Color de la piel y •Integridad de la piel. Sistema musculoesquelético •Simetría global, •Amplitud de movimiento funcional – global, •Fuerza funcional - global, •Altura y peso Sistema neuromuscular: •Evaluación general del movimiento coordinado grueso (p. Ej., Equilibrio, marcha, locomoción, transferencias y transiciones) •Función motora (control motor y aprendizaje motor) FMS - Capacidad de comunicación, el afecto, la cognición, el lenguaje y el estilo de aprendizaje •Capacidad para hacer conocer las necesidades •Conciencia, •Orientación (persona, lugar y tiempo), •Respuestas emocionales / conductuales esperadas •Preferencias de aprendizaje (por ejemplo, barreras de aprendizaje). necesidades educativas Elementos de la revisión inicial por sistemas:
- 61. Pruebas y medidas: • Las pruebas y medidas realizadas como parte de un examen inicial deben ser solo aquellas que son necesarias para confirmar o rechazar una hipótesis sobre los factores que contribuyen a hacer que el nivel actual de función del individuo y lo que se espera es que los resultados obtenidos respalden los juicios clínicos del terapeuta sobre el diagnóstico, el pronóstico y el plan de atención. • La medición es una parte importante de la práctica de fisioterapia y exige una forma estandarizada de hacer el examen y la evaluación. se utilizan mediciones que cualifican y cuantifican las características del individuo
- 62. • Capacidad aeróbica / resistencia • Características antropométricas • Rendimiento muscular (incluyendo fuerza, potencia, resistencia y longitud) • Circulación (Arterial, Venosa, Linfática) • Función motora • Vida comunitaria, social y cívica • Integridad del nervio craneal y periférico • Vida educativa • Factores medioambientales • Marcha • Integridad Integumentaria • Integridad conjunta y movilidad • Funciones mentales • Movilidad (incluyendo locomoción) • Desarrollo neuromotor y procesamiento sensorial • Tecnología de asistencia • Equilibrio • Dolor • Postura • Rango de movimiento • Integridad refleja • Autocuidado y Vida Doméstica • Integridad sensorial • Integridad esquelética • Ventilación y respiración • Vida laboral Las pruebas y medidas utilizadas por los fisioterapeutas están organizadas en 26 categorías: