HEMOSTASIA..pptx
- 1. Hemostasia.
- 2. Definir los conceptos de Hemostasia y Coagulación. Definir los eventos de la Hemostasia temporal y definitiva. Describir la formación del coágulo por vía extrínseca e intrínseca. Mencionar los factores que participan en el control de la coagulación.
- 3. Hemostasia (Hemostasis): •Conjunto de mecanismos aptos para detener el proceso hemorrágico. •Capacidad que tiene el organismo para hacer que la sangre en estado líquido permanezca en los vasos sanguíneos.
- 4. Al lesionarse un vaso, el volumen de sangre perdido va a depender de: •Diámetro del vaso. •Presión del vaso. Venas y vénulas: Pérdidas grandes no copiosas. Arterias y arteriolas: Pérdida grande y copiosa por efecto de la presión.
- 5. Conjunto de fenómenos que colaboran entre sí para evitar pérdidas sanguíneas o detener una hemorragia. Ocurre más internamente en relación a hemorragia interna. Se divide en: •Primaria: •Secundaria:
- 7. Se divide en: •Primaria: Temporal. •Secundaria: Permanente o Definitiva. Espasmo vascular (Respuesta Miógena, Humoral y Neurológica). Formación del tapón plaquetario (Activación, Liberación, Adhesión, Agregación). Formación del coágulo. Retracción del coágulo. Lisis del coágulo. Siempre se dan ambas, una precede a la otra.
- 8. Espasmo vascular: •Inmediato a la lesión del vaso por contracción sostenida del músculo liso. •Se reduce la luz y reduce la presión sanguínea en la zona lesionada. •Sus causas son: Regulación miógena: Al haber una lesión, se da contacto entre el LIC y LEC, originando despolarización, generando potenciales de acción y ocurre la contracción acompañado de liberación de Noradrenalina por la existencia de fibras a nivel de la lesión. Regulación neurógena: Al lesionarse las fibras nerviosas locales liberan Noradrenalina que producen el impulso (Reflejo de dolor) y participan en despolarización. Regulación humoral: Catecolaminas.
- 9. Formación de tapón plaquetario: •Para activarse las plaquetas primero necesitan contactar con fibras de colágeno tisular y lámina basal capilar y de la miofibrilla (Nivel subendotelial). •Se pone en contacto con cargas eléctricamente negativas en la superficie. •Se adhieren a la superficie lesionada, la cual libera factor Von Willenbrand.
- 10. Formación de tapón plaquetario: •Se da la formación de Pseudópodos que liberan gránulos contenedores de: •Serotonina Vasoconstrictor. •Adrenalina y Noradrenalina vasoconstrictores menores. •ADP Agregante plaquetario. •Tromboxano A Agregante y vasoconstrictor).
- 11. Formación de tapón plaquetario: •Se da la formación de Pseudópodos que liberan gránulos contenedores de: •ADP y Tromboxano A inducen la activación de otras plaquetas una vez adheridas en la lesión, para formar agregados de plaquetas formando así el Tapón plaquetario.
- 12. Formación del coágulo (estructura semisólida de aspecto gelatinoso) formado por: •Hilos de concentración de fibrina. •Los hilos forman redes que atrapan elementos formes. •Para su formación se dan reacciones en cascadas.
- 13. Se activan los fibrinógeno por la inactivación de Trombina (Forma activa de protrombina). •Forman Monómeros de fibrina y luego fibrina. El complejo activador de protrombina es el que determina la vía de inicio de coagulación (Extrínseca o Intrínseca por Factor V activado, fosfolípidos plaquetarios y Ca). Formación del coágulo :
- 14. La activación de fibrinógeno libera 2 pares de Polipéptidos y polimeriza una porción de monómeros de fibrina con otra porción de monómeros, constituyendo agregados densos por la formación de enlaces covalentes entrecruzados. •Se produce canalización del factor XIII activado en presencia de Ca y vuelve a la red insoluble. Formación del coágulo :
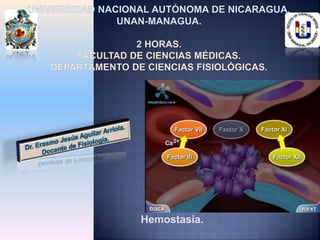
- 15. La Formación del activador de protrombina puede ocurrir por cualquiera de las 2 vías, independientemente de esto, se va a llegar a activar el Factor X, a partir del cual las 2 vías se vuelven comunes. •La Vía intrínseca se da mayormente cuando la lesión es en la propia sangre (Trombosis). •La Vía extrínseca se da cuando la lesión afecta al tejido subyacente. •Ambas ocurren simultáneamente. Formación del coágulo :
- 16. Vía intrínseca: •Inicia cuando la sangre entra en contacto con tejido dañado o en laboratorio cuando la sangre contacta con el vidrio. •Esto provoca activación del Factor XII (Factor XII activado). •Factor XII activado en presencia de Calicreina y quinina activan al Factor XI (Factor XI activado). •Factor XI activado en presencia de Ca activa al Factor IX (Factor IX activado). •Factor IX activado en presencia de Ca, fosfolípidos plaquetarios y Factor VIII activan al Factor X (Factor X activado). Formación del coágulo :
- 17. Vía extrínseca: •Inicia cuando el Factor VII es activado (Factor VII activado) en presencia de Ca por el Factor tisular debido a la lesión, es más rápida. •Factor VII activado en presencia de Ca y Fosfolípidos plaquetarios activa el Factor X (Factor X activado). •Factor X activado forma complejo con factor V en presencia de Ca y Fosfolípidos plaquetarios formando el complejo activador de Protrombina (Factor Activador de Protrombina). •Factor activador de Protrombina transforma Protrombina en Trombina. Formación del coágulo :
- 18. Existen diferentes tipos de factores que interviene en coagulación. En su mayoría son enzimas. Son nombrados con número Romanos (I – XIII). La base del nombre es de quine descubrió su carencia en una enfermedad o sustancia química. Formación del coágulo :
- 19. Factores de coagulación: Formación del coágulo : Factor: Nombre: I Fibrinógeno. II Protrombina. III Activador extrínseco de protrombina (Tromboplastina tisular). IV Calcio iónico. V Proacelerina (Factor lábil). VII Activador intrínseco Protrombina (Proconvertina). VIII Factor anti hemolítico. IX Factor tromboplastínico. X Factor de Stuart o Power. XI Antecesor plasmático de tromboplastina. XII Factor de Hageman. XIII Factor estabilizador de Fibrina. I` Monómero de Fibrina. II` Polímero de Fibrina. HMW=K Factor Fitzgerald de alto peso molecular. PRE=K Factor Pletcher (Procalicreina).
- 20. Factores de coagulación: Formación del coágulo :
- 21. Factores de coagulación y exámenes de laboratorio relacionados: Formación del coágulo :
- 22. Factores de coagulación y las diferentes vías de inicio: Formación del coágulo :
- 23. Todos estos factores se sintetizan en el Hígado, excepto el Ca. Se liberan a la sangre circulan de manera inactiva. 4 de ellos necesitan de una coenzimas para su función como promotores de coagulación (Vitamina K). Formación del coágulo : •II. •VII. •IX. •X. Su déficit reduce la velocidad de coagulación y produce una patología de tipo hemofílica.
- 24. Hay pérdida de fosfolípidos y líquidos. Las plaquetas se activan por acción de Trombina. Retracción o encogimiento del coágulo : •Se vuelven más adhesivas. •Se deforman (Formas alargadas). •Adhieren hilos de Fibrina. •Se contraen de manera lenta por la acción de los Filamentos de Actina y Miosina citoplasmático de plaquetas y Fibrinas. •Se forma un complejo (Trombostenina)
- 25. Las funciones de la Retracción son: Retracción o encogimiento del coágulo : •Estabilizad el coágulo al volverlo más resistente (Elimina de él el suero). •Acerca los bordes de la herida donde se forma el coágulo. •Libera el coágulo Factores del crecimiento, diferenciación de fibroblastos promueve la cicatrización.
- 26. Factor XII activado cataliza la conversión de Plasminógeno a Plasmina (Proteína que disuelve polímeros de fibrina de manera lenta). Su función es delimitar el área o extensión del coágulo, ubicándolo solamente en la zona dañada, provocando la lisis del coágulo ubicado fuera del área. Sustituye este tejido por tejido cicatrizal. Lisis del coágulo :
- 27. Por lo general no se produce coagulación por la existencia de un equilibrio entre los diferentes factores, sustituyendo los anticoagulantes en el tejido u organismo mientras no haya lesión. Factores permanecen de manera inactiva.
- 28. La integridad del endotelio evita la interacción entre factores tisulares y superficie colágeno. La célula endotelial produce Trombomodulina, la cual produce la proteína fijadora de Trombina. •Trombina sola activa los Factores V y VIII (Pro coagulantes). •Trombina unida a Trombomodulina se vuelve anticoagulante, formando un complejo activador de Proteína C. •Esto produce su unión e inactivación de Factor V y VIII y Plasminógeno tisular.
- 29. Célula endotelial: •Trombomodulina: •Trombina + Trombomodulina: •Proteína C activada: •Proteína C: Inactiva al inhibidor del Plasminógeno. Plasminógeno. Plasmina. •Proteína fijadora de Trombina. Inactiva factores V y VIII.
- 31. Funciones de la Plasmina: •Surge a partir del Plasminógeno. •Disuelve el coágulo. •Digiere los anillos de Fibrina. •Digiere sustancias de la sangre vecinas al coágulo (Fibrinógenos, Factor V y VIII, Factor XII y Protrombina), evitando así el inicio de nuevos procesos coagulativos.
- 32. Proteína circulante que ante la Heparina inhibe la formación de Trombina al formar enlaces covalentes con la misma (Complejo inactivo). Inhibidor de la coagulación por medio de la inhibición de factores como IX, X, XI y XII y Plasmina. •Protrombina – tromboplastina – Trombina. •Activa enzimas proteolíticas que degradan el Fibrinógeno a Fibrina.
- 33. Inhibe la activación y agregación plaquetaria. Sintetizada a partir de endotelio. •Procoagulantes: Trombina. Factor VII activado: Se activa con el factor III tisular. Tromboxano A2: Agregación plaquetaria. Heparina: Facilita la acción de antitrombina III.
- 35. Factor II. Factor VII. Factor IX. Factor X. Su deficiencia disminuye la velocidad y tendencia a la coagulación, puede no darse la coagulación.