TUBERCULOSIS PULMONAR EN NIÑOS Y ADOLESCENTES.pptx
- 1. TUBERCULOSIS PULMONAR EN NIÑOS Y ADOLESCENTES
- 2. M. tuberculosis es un bacilo delgado de 1 a 4 micrones de longitud, puede permanecer hasta 8 horas suspendido en el ambiente luego de ser expulsado por una persona infectada. El ser humano es el principal reservorio y huésped de M. tuberculosis. Toda persona se expone a las fuentes de infección por contacto con persona infectada La transmisión se produce a través de las vías respiratorias, en su nuevo huésped. Puede conducir a la enfermedad de forma inmediata o puede permanecer latente. Un tercio de la población mundial tiene TB latente HISTORIA NATURAL Riesgo de infección está determinado por el número de fuentes existentes en la comunidad, los determinantes sociales y las condiciones económicas y culturales de la población
- 3. TERMINOLOGIA Caso de TB. Persona a la que se diagnostica TB, con o sin confirmación bacteriológica. Caso índice. Persona de cualquier edad con TB, inicialmente identificada, nueva o recurrente, en el hogar o cualquier otro sitio en el que haya estado expuesta. Censo de contactos (investigación de contactos). Proceso mediante el cual se identifica y registra a todas las personas que viven con el caso índice. Contacto censado. Contacto obtenido a través de una entrevista con el caso índice, el cual deberá ser registrado en una tarjeta de estudio y control de contactos. Contacto examinado. Si es sintomático respiratorio (SR), se considera examinado cuando ha realizado un examen clínico y por lo menos una baciloscopia (BK), cultivo de esputo, reacción en cadena de la polimerasa (PCR) en tiempo real Xpert/MTB/RIF, rayos X. Contacto. Persona que ha estado expuesta al contagio de un afectado con TB y que tiene mayor probabilidad de infectarse y desarrollar la enfermedad. Conversión de la baciloscopia (BK) en TB sensible. Se considera cuando la BK se convierte en negativa Conversión en TB resistente (TB R) a medicamentos. Se considera la conversión negativa del cultivo cuando dos cultivos consecutivos, con por lo menos un intervalo de 30 días, son negativos. Infección tuberculosa latente. Estado de respuesta inmunitaria persistente a antígenos de Mycobacterium tuberculosis adquiridos con anterioridad, que no presenta manifestaciones clínicas de TB activa. Reinfección. Afectado que termina el tratamiento de TB y vuelve a infectarse con otra cepa. Resistencia en pacientes afectados previamente tratados para TB (Secundaria o adquirida). Resultado de un tratamiento inadecuado, incompleto o pobre, por el que se selecciona cepas mutantes con resistencia a drogas comprobada por PSD. Resistencia en pacientes nuevos (afectados previamente NO tratados para TB Primaria o inicial). Cuando una persona se infecta con una cepa resistente a drogas confirmada por PSD esta no debe tener historia de tratamiento previo o haberlo recibido durante menos de 1 mes. Reversión. Se considera que el cultivo revierte a positivo cuando, después de una conversión inicial, se presentan dos cultivos positivos consecutivos, con por lo menos un intervalo de 30 días.
- 4. Sintomático respiratorio (SR). Persona que tiene tos con flema por más de 15 días (las tres condiciones juntas). Sintomático respiratorio esperado (SRE). SR que el personal de salud espera detectar. Sintomático respiratorio examinado (SREx): SR identificado al que se le realiza por lo menos una BK de esputo. Sintomático respiratorio identificado (SRI). SR detectado por el personal de salud o agente comunitario e inscrito en el Libro de Registro de Sintomáticos Respiratorios. TB presuntiva. Persona que presenta síntomas o signos sugestivos de TB. Incluye a los sintomáticos respiratorios Caso de TB bacteriológicamente confirmado. Persona que tenga una muestra biológica positiva a M. tuberculosis, sea esta por baciloscopia, cultivo, nuevos métodos diagnósticos avalados. Caso de TB clínicamente diagnosticado. Toda persona con diagnóstico de TB que no cumple con los criterios de confirmación bacteriológica pero fue diagnosticada como TB activa por decisión clínica del médico y prescribe un esquema de tratamiento completo. Caso de TB pulmonar (TBP). Se refiere a cualquier persona con TB confirmada bacteriológicamente o diagnosticada clínicamente de TB, que implica afectación del parénquima pulmonar o árbol traqueo- bronquial. La TB miliar también se considera como TBP porque hay Caso nuevo. Persona con diagnóstico de TB pulmonar o extrapulmonar que nunca recibió tratamiento anti TB o lo recibió por menos de un mes. Caso previamente tratado. Persona que ha recibido tratamiento con medicamentos antituberculosis por un mes o más (antes tratados). Extensamente resistente (XDR). Caso con MDR y además resistencia a cualquier fluoroquinolona de última generación y al menos a uno de los tres medicamentos inyectables de segunda línea (capreomicina, kanamicina o amikacina). Monorresistencia. Resistencia demostrada a solo un medicamento antituberculosis de primera línea (DPL). Multidrogorresistencia (MDR). Resistencia demostrada simultánea a Isoniacida (H) y Rifampicina (R). Polirresistencia. Resistencia demostrada a más de una DPL antituberculosa (que no sea isoniacida (H) y rifampicina (R) a la vez Polirresistencia. Resistencia demostrada a más de una DPL antituberculosa (que no sea isoniacida (H) y rifampicina (R) a la vez Curado. Afectado con TB pulmonar con bacteriología confirmada al inicio del tratamiento y que tiene baciloscopia o cultivo negativo en el último mes de tratamiento y al menos en una ocasión anterior.
- 5. Curado. Afectado con TB pulmonar con bacteriología confirmada al inicio del tratamiento y que tiene baciloscopia o cultivo negativo en el último mes de tratamiento y al menos en una ocasión anterior. Fracaso al tratamiento. Afectado con TB cuya baciloscopia o cultivo de esputo es positivo en el quinto mes o al finalizar el tratamiento. Fallecido. Afectado con TB que muere por cualquier razón antes de comenzar o durante el curso del tratamiento. No evaluado. Afectado con TB a quien no se le ha asignado el resultado del tratamiento. Pérdida en el seguimiento. Afectado con TB que no inició tratamiento o lo interrumpió durante un mes o más. Tratamiento completo. Afectado con TB que completó el tratamiento sin evidencia de fracaso, pero sin constancia de que la baciloscopia (BK) o el cultivo de esputo del último mes de tratamiento y al menos en una ocasión anterior fueron negativos,Afectado con TB que completó el tratamiento sin evidencia de fracaso, pero sin constancia de que la baciloscopia (BK) o el cultivo de esputo del último mes de tratamiento y al menos en una ocasión anterior fueron negativos, Tratamiento exitoso. Incluye a los afectados curados y tratamientos completos.
- 6. EPIDEMIOLOGÍA La Organización Mundial de la Salud estima que desde 2015 la TB ha superado a la infección por (VIH/SIDA) como primera causa de muerte por una enfermedad infecciosa en todo el mundo y que casi una tercera parte de la población mundial está infectada El informe mundial de 2016 de la OMS sobre la TB estimó que en 2015 hubo un millón de casos incidentes infantiles, 170.000 muertes asociadas con TB en niños no infectados por VIH y 40.000 muertes asociadas con TB en niños infectados por VIH. En 2015, para la región de Las Américas, se estimaron 268.000 casos nuevos de TB y se notificaron 230.519, de estos 217.081 fueron casos nuevos y recaídas, y 13.438 previamente tratados. El 82% de los afectados se realizaron la prueba para VIH y conocen su estatus, siendo VIH-positivos 21.885 casos. La mortalidad estimada corresponde a 19.000 casos. En cuanto a TB MDR/ RR se estimó 7.700 casos, y se diagnosticaron por laboratorio (59.88%), iniciando tratamiento (75.41%).
- 7. De los 10 991 casos de TB diagnosticados, (2,03%) fueron menores de 15 años; según la región del país esta carga varió entre 0 y 5,5%. De los 223 casos, en 213 se había registrado el resultado del tratamiento y fueron incluidos en el estudio; 78 (37%) eran menores de 5 años y en 147 (69%) no hubo registro de la investigación de contactos. Sesenta y cinco (68%) de los adolescentes y 40 (51%) de los menores de 5 años tenían diagnóstico de TB pulmonar. La prevalencia de VIH fue 11,5% en los menores 5 años y 6,3% en el grupo de 10- 14 años. El tratamiento fue satisfactorio en el 93% de los casos, (curación, 36,6%, tratamiento terminado, 56,8%). Tuberculosis en niños y adolescentes en Ecuador: análisis de la notificación, las características de la enfermedad y el resultado del tratamiento Silva G, Perez F y Marín D. Tuberculosis en niños y adolescentes en Ecuador: análisis de la notificación, las características de la enfermedad y los resultados del tratamiento. Rev Panam Salud Pública. 2019;43:e104. https://doi.org/10.26633/RPSP.2019.104
- 8. TRANSMISIÓN Núcleos de gotas con moco transportadas por el aire Pocas veces se produce por contacto directo con un exudado infectado o un fómite contaminado Transmisión aumenta cuando el paciente tiene una extensión de esputo positiva para bacilos ácido- alcohol resistentes, un infiltrado extenso en el lóbulo superior o una cavidad, una expectoración copiosa con esputos fluidos y una tos intensa y forzada. Los niños pequeños con TB rara vez infectan a otros niños o a adultos. Los niños y los adolescentes con TB pulmonar cavitaria o endobronquial de tipo adulto pueden transmitir
- 9. PATOGENIA COMPLEJO DE GHON Puerta de entrada y los ganglios linfáticos regionales. En más del 98% de los casos dicha puerta de entrada es el pulmón. Sobreviven dentro de macrófagos no activados son transportados a través de los vasos linfáticos hasta los ganglios linfáticos regionales. HIPERSENSIBILIDAD TISULAR. Lesión de colapso-consolidación o lesión segmentaria
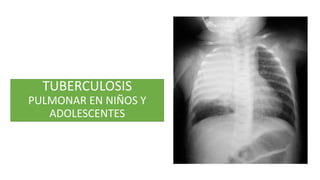
- 10. MANIFESTACIONES CLÍNICAS Linfoadenopatía hiliar, hiperinsuflación focal y después atelectasia. Los síntomas y los signos físicos de la TB pulmonar primaria en niños son sorprendentemente escasos Síntomas más frecuentes: • tos no productiva y disnea leve. • Fiebre, sudores nocturnos, anorexia y disminución de la actividad. • Dificultad para aumentar el peso o desarrollan un verdadero síndrome de retraso del crecimiento OBSTRUCCIÓN BRONQUIAL Derrames pleurales tuberculosos por descarga de bacilos en el espacio pleural desde un foco pulmonar subpleural o un ganglio linfático caseificado. FOCOS DE SIMON
- 12. PRUEBA CUTÁNEA DE LA TUBERCULINA La PCT de Mantoux consiste en la inyección intradérmica de 0,1 ml de derivado proteínico purificado Las células T sensibilizadas liberan linfocinas que inducen induración a través de vasodilatación local, edema, depósito de fibrina y reclutamiento de otras células inflamatorias hacia el área. La cantidad de induración producida como respuesta a la prueba debe ser medida por una persona especialmente entrenada 48-72 h después de la administración.
- 13. ANÁLISIS DE LIBERACIÓN DE INTERFERÓN GAMMA (IGRA) Detectan la generación de IFN-γ por las células T del paciente en respuesta a antígenos específicos de M. tuberculosis Oxford Immunotec: mide el número de linfocitos productores de IFN-γ QuantiFERON-TB: mide las concentraciones en sangre total del IFN-γ. No pueden diferenciar entre infección tuberculosa y enfermedad
- 14. MUESTREO, SENSIBILIDAD Y CULTIVO MICOBACTERIANOS BACILOSCOPIA La confirmación más específica de TB pulmonar es el aislamiento de M. tuberculosis a partir de una muestra clínica El esputo inducido con un nebulizador a chorro, solución salina inhalada y percusión torácica seguido de aspiración nasofaríngea es eficaz en niños de incluso solo 1 año Muestras tanto para cultivo como para tinción de bacilos ácido- alcohol resistentes. La muestra para cultivo tradicional en niños de corta edad es el ácido gástrico matinal tres aspirados gástricos matinales proporcionan microorganismos en menos del 50% de los casos
- 15. PRUEBAS DE AMPLIFICACIÓN DE ÁCIDOS NUCLEICOS PCR EN TIEMPO REAL Utiliza secuencias de ADN específicas como marcadores de microorganismos Sensibilidad de la PCR es del 25-83% y la especificidad es del 80-100%. GeneXpert MTB/RIF: detecta resistencia a la rifampicina, que con frecuencia se utiliza como indicador de TB multirresistente.
- 16. CRITERIOS PARA EL DIAGNÓSTICO DE TB EN NIÑOS Y ADOLESCENTES CRITERIO EPIDEMIOLÓGICO En niños menores de 5 años que se encuentren en contacto con personas afectadas por TB Sensible o Resistente a medicamentos, se debe realizar la prueba de PCR en tiempo real. Investigar el antecedente epidemiológico, considerando que detrás de un niño con TB siempre hay un adulto con bacteriología positiva Averiguar el tiempo de contacto con el afectado de TB bacteriológicamente confirmado, debido a que el niño desarrolla la enfermedad de TB generalmente dentro del año siguiente Averiguar si el niño o adolescente ha sido vacunado, confirmar con el carnet de vacunación, así como observar la presencia o no de cicatriz producida por la BCG. CRITERIO CLINICO En los niños las manifestaciones clínicas específicas no son evidentes. Síntomas respiratorios: • Tos persistente que no mejora y expectoración • Hemoptisis Manifestaciones sistémicas: • Fiebre persistente por más de 14 días • Disminución de apetito o no se alimenta adecuadamente • Pérdida o no ganancia de peso • Astenia • Decaimiento • Sudoración nocturna • Hematuria • Decaimiento e irritabilidad CRITERIOS PARA EL DIAGNÓSTICO DE TB EN NIÑOS Y ADOLESCENTES En niños menores de 5 años que se encuentren en contacto con personas afectadas por TB Sensible o Resistente a medicamentos, se debe realizar la prueba de PCR en tiempo real. Investigar el antecedente epidemiológico, considerando que detrás de un niño con TB siempre hay un adulto con bacteriología positiva Averiguar el tiempo de contacto con el afectado de TB bacteriológicamente confirmado, debido a que el niño desarrolla la enfermedad de TB generalmente dentro del año siguiente Averiguar si el niño o adolescente ha sido vacunado, confirmar con el carnet de vacunación, así como observar la presencia o no de cicatriz producida por la BCG. En los niños las manifestaciones clínicas específicas no son evidentes. Síntomas respiratorios: • Tos persistente que no mejora y expectoración • Hemoptisis Manifestaciones sistémicas: • Fiebre persistente por más de 14 días • Disminución de apetito o no se alimenta adecuadamente • Pérdida o no ganancia de peso • Astenia • Decaimiento • Sudoración nocturna • Hematuria • Decaimiento e irritabilidad
- 17. CRITERIOS PARA EL DIAGNÓSTICO DE TB EN NIÑOS Y ADOLESCENTES Tomar dos muestras en el mismo momento mediante aspirado gástrico. Este procedimiento debe realizarse en la mañana en ayunas, antes de que el niño se incorpore o mueva, con una sonda nasogástrica estéril. Estas muestras deben procesarse para pruebas de baciloscopia, cultivo y PCR en tiempo real El cultivo de MTB es gold estándar para la confirmación de TB por laboratorio Se recomienda el uso de la radiografía de tórax; sin embargo no existe imagen patognomónica de TBP Opacidad pulmonar persistente junto con adenopatía hiliar o subcarinal. Un patrón miliar en niños es altamente sugestivo de TB. CRITERIO BACTERIOLOGICO CRITERIO RADIOLÓGICO Uso de PCR en tiempo real para el diagnóstico de TB en niños y adolescentes para TB pulmonar y resistencia a la rifampicina
- 18. CRITERIOS PARA EL DIAGNÓSTICO DE TB EN NIÑOS Y ADOLESCENTES Derivado Proteínico Purificado (PPD) permite detectar infección tuberculosa, aún antes que la enfermedad se haga evidente clínicamente. Se informa en milímetros (mm.) En niños menores de 6 meses, la fiabilidad de PPD decrece DEJAR COMO ÚLTIMA OPCIÓN Es imposible diferenciar M.tuberculosis de otras micobacterias en muestras teñidas. CRITERIO INMUNOLÓGICO CRITERIO HISTOPATOLÓGICO
- 19. SISTEMA DE PUNTAJE STEGEN, KAPLAN Y TOLEDO
- 21. TRATAMIENTO
- 22. TB intratorácica (enfermedad pulmonar y/o linfoadenopatía hiliar) en niños es un régimen de 6 meses con isoniazida y rifampicina, suplementado durante los 2 primeros meses de tratamiento con pirazinamida y etambutol. TRATAMIENTO ESTÁNDAR Proporciona una tasa de éxitos próxima al 100%, con una incidencia de reacciones adversas clínicamente significativas inferior al 2%. Un régimen con solo isoniazida y rifampicina durante 9 meses también es eficaz para tratar la TB sensible
- 23. TUBERCULOSIS RESISTENTE A FÁRMACOS La resistencia primaria ocurre cuando una persona se infecta con una cepa de M. tuberculosis resistente a un fármaco particular. La resistencia secundaria se produce cuando el microorganismo resistente emerge como población bacteriana dominante durante el tratamiento. Un tratamiento de 9 meses con rifampicina, pirazinamida y etambutol suficiente para la TB resistente a isoniazida. Cuando existe resistencia a isoniazida y rifampicina, la duración total del tratamiento se debe extender a 12-24 meses. Fase intensiva: Consiste en Kanamicina (Km) – Moxifloxacina (MFX) en altas dosis – Etionamida (Eto) – Isoniacida (H) en altas dosis – Clofazimina (Cfz) – Prirazinamida (Z) – Etambutol (E). Por cuatro meses. Fase de continuación. - Consiste en Moxifloxacina (MFX) – Clofazimina (Cfz) – Etambutol (E) – Prirazinamida (Z). La administración se realizará en forma diaria por cinco meses
- 24. MONITOREO DEL TRATAMIENTO EN CASOS DE TB SENSIBLE Los niños deben ser tratados y monitorizados por un equipo multidisciplinario, que incluya pediatra, neumólogo, epidemiólogo, enfermera, nutricionista, infectólogo, psicólogo, entre otros. En niños que están en tratamiento de TB se recomienda realizar citas médicas de seguimiento: • En fase intensiva, durante las 2, 4 y 8 primeras semanas • En fase de continuación, cada dos meses hasta completar el tratamiento
- 25. PREVENCIÓN Identificación y el tratamiento de los casos, lo que interrumpe la transmisión de la infección entre los contactos íntimos Vacunación con bacilo de Calmette-Guérin