Material complementario lizette
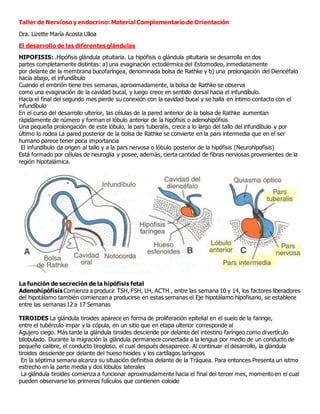
- 1. Taller de Nervioso y endocrino: Material Complementario de Orientación Dra. Lizette María Acosta Ulloa El desarrollo de las diferentes glándulas HIPOFISIS: .Hipófisis glándula pituitaria. La hipófisis o glándula pituitaria se desarrolla en dos partes completamente distintas: a) una evaginación ectodérmica del Estomodeo, inmediatamente por delante de la membrana bucofaríngea, denominada bolsa de Rathke y b) una prolongación del Diencéfalo hacia abajo, el infundíbulo Cuando el embrión tiene tres semanas, aproximadamente, la bolsa de Rathke se observa como una evaginación de la cavidad bucal, y luego crece en sentido dorsal hacia el infundíbulo. Hacia el final del segundo mes pierde su conexión con la cavidad bucal y se halla en íntimo contacto con el infundíbulo En el curso del desarrollo ulterior, las células de la pared anterior de la bolsa de Rathke aumentan rápidamente de número y forman el lóbulo anterior de la hipófisis o adenohipófisis Una pequeña prolongación de este lóbulo, la pars tuberalis, crece a lo largo del tallo del infundíbulo y por último lo rodea La pared posterior de la bolsa de Rathke se convierte en la pars intermedia que en el ser humano parece tener poca importancia El infundíbulo da origen al tallo y a la pars nervosa o lóbulo posterior de la hipófisis (Neurohipofisis) Está formado por células de neuroglia y posee, además, cierta cantidad de fibras nerviosas provenientes de la región hipotalámica. La función de secreción de la hipófisis fetal Adenohipófisis Comienza a producir TSH, FSH, LH, ACTH , entre las semana 10 y 14, los factores liberadores del hipotálamo también comienzan a producirse en estas semanas el Eje hipotálamo hipofisario, se establece entre las semanas 12 a 17 Semanas TIROIDES La glándula tiroides aparece en forma de proliferación epitelial en el suelo de la faringe, entre el tubérculo impar y la cópula, en un sitio que en etapa ulterior corresponde al Agujero ciego. Más tarde la glándula tiroides desciende por delante del intestino faríngeo como divertículo bilobulado. Durante la migración la glándula permanece conectada a la lengua por medio de un conducto de pequeño calibre, el conducto tirogloso, el cual después desaparece. Al continuar el desarrollo, la glándula tiroides desciende por delante del hueso hioides y los cartílagos laríngeos En la séptima semana alcanza su situación definitiva delante de la Tráquea. Para entonces Presenta un istmo estrecho en la parte media y dos lóbulos laterales La glándula tiroides comienza a funcionar aproximadamente hacia el final del tercer mes, momento en el cual pueden observarse los primeros folículos que contienen coloide
- 2. Las células foliculares producen el coloide que dará origen a la tiroxina y la triyodotironina ., Las células Parafoliculares o células C, derivadas del cuerpo ultimobranguial sirven como fuente de calcitonina Quinta bolsa faríngea Es la última bolsa faríngea que se desarrolla y se la suele considerar parte de la cuarta. Da origen al cuerpo ultimobranquial que más tarde queda incluido en la glándula tiroides. Estas células del cuerpo ultimobranquial dan origen a las células Parafoliculares o células C de la glándula tiroides, que secretan calcitonina, hormona que interviene en la regulación de la concentración de calcio en la sangre A las 12 semanas el tiroides fetal pesa aproximadamente 80mg y al término de uno a dos gramos. Comienza a producir hormonas entre la 10 a 12 semana. Después de la semana 20 quinto mes aumenta la secreción La tiroides fetal segrega tiroxina y triyodotironina PARATIROIDES La tercera y cuarta bolsa se caracterizan por poseer las llamadas alas o prolongaciones dorsal y ventral En la quinta semana, el epitelio del ala dorsal de la tercera bolsa se deferencia en glándula paratiroides inferior la porción ventral forma el timo. Estos primordios pierden la conexión con la pared faríngea y el timo emigra entonces en dirección caudal y medial, llevando consigo a la paratiroides inferior. El tejido paratiroideo de la tercera bolsa, faríngea se sitúa sobre la cara dorsal de la glándula tiroides y forma la glándula paratiroides inferior El ala dorsal de la cuarta bolsa forma la glándula paratiroides superior. Cuando la glándula paratiroides se separa de la pared de la faringe, se fija a la cara dorsal de la glándula tiroides que está emigrando en dirección caudal, constituyendo la glándula paratiroides superior. Funciones de las hormonas Paratiroideas. Inhibe la resorción ósea. Deprime los niveles de calcio en el suero fetal Promueve junto a la calcitonina el anabolismo de minerales óseos en el feto.
- 3. SUPRARRENALES La glándula suprarrenal se desarrolla a partir de dos componentes: a) una porción mesodérmica que forma la corteza, y una porción ectodérmica que origina la médula. Durante la quinta semana de desarrollo, las células mesoteliales situadas entre la raíz del mesenterio y la gónada en desarrollo comienzan a proliferar y se introducen en el mesénquima subyacente Allí se diferencian en órganos acidófilos voluminosos que forman la corteza fetal o primitiva de la glándula suprarrenal .Poco después, una segunda oleada de células que provienen del Mesotelio penetra en el mesénquima y rodea a la masa celular acidófila original. Estas células, más pequeñas que las de la primera oleada, forman ulteriormente la corteza definitiva de la glándula. La corteza fetal posee una gran talla, esta glándula en el feto es 10 a 20 veces más grande que en el adulto, en relación con el peso corporal y en comparación con los riñones, constituyen la tercera parte de los mismos, su gran volumen se debe al extenso tamaño de la corteza fetal. Después del nacimiento la corteza fetal experimenta regresión rápida, la corteza suprarrenal se diferencia entre los 18 y 24 meses después del nacimiento. La estructura característica adulta de la corteza sólo se alcanza al acercarse la pubertad Mientras se está formando la corteza fetal, las células originarias del sistema simpático (Células de la cresta neural) invaden su cara medial, donde se disponen en cordones y acúmulos. Estas células dan origen a la médula de la glándula suprarrenal. Con sales crómicas se tiñen de color amarillo pardusco y por eso se las llama células cromafines Durante la vida embrionaria las células cromafines se hallan muy dispersas por el embrión, pero en el adulto el único grupo que persiste se encuentra en la médula de las glándulas suprarrenales. Importancia funcional de las suprarrenales durante la vida fetal La producción de Cortisol y Andrógenos comienza en la semana 10 Cortisol sus funciones: Diferenciación de células alveolares tipo II. Diferenciación células Beta del páncreas Aumenta la reabsorción de del líquido Pulmonar. Provoca maduración del sistema enzimático digestivo Eleva el paso de T3 a T4. Provoca acumulación del glucógeno hepático. La médula-suprarrenal comienza su secreción en la semanas entre la 10 y la 15.
- 4. HÍGADO El esbozo hepático aparece hacia la mitad de la cuarta semana como una evaginación del epitelio endodérmico en el extremo distal del intestino anterior Esta evaginación, denominada divertículo hepático o esbozo hepático, consiste en cordones celulares de proliferación rápida que se introducen en el septum transversum, es decir, la placa mesodérmica entre la cavidad pericárdica y el pedículo del saco vitelino. Mientras que los cordones de células hepáticas siguen introduciéndose en el septum, la comunicación entre el divertículo hepático y el intestino anterior (duodeno) disminuye de calibre, formándose de tal manera el conducto colédoco Este produce una pequeña evaginación ventral que dará origen a la vesícula biliar y conducto cístico Durante el desarrollo ulterior los cordones hepáticos epiteliales se entremezclan Con las venas Onfalomesentéricas y umbilicales para formar los sinusoides hepáticos. Los Cordones hepáticos se diferencian en el parénquima y forman el revestimiento de los conductos biliares, Las células hematopoyéticas, las células de Kupffer, y las células de tejido conectivo derivan del mesodermo del septum transversum. En la décima semana de desarrollo el peso del hígado es, aproximadamente, el 10% del Peso corporal total. Aun cuando ello pueda atribuirse, en parte, a los abundantes sinusoides, Otro factor importante es su función hematopoyética. Entre. Las células hepáticas y las paredes de los vasos se encuentran nidos voluminosos de células en proliferación, que darán origen a eritrocito s y leucocitos. Esta actividad disminuye gradualmente en los dos últimos meses de vida intrauterina, y en el momento del nacimiento sólo quedan pequeños islotes hematopoyéticos. Otra función importante del hígado comienza alrededor dela duodécima semana de desarrollo. En esta etapa las células hepáticas empiezan a formar bilis. Dado que, mientras tanto, se han desarrollado la vesícula biliar y el conducto cístico, y este último se ha unido al conducto hepático para formar el conducto colédoco la bilis puede pasar al tracto gastrointestinal. Como consecuencia de ello el contenido de ese tracto toma una coloración verde oscura. El hígado tiene función endocrina, elabora proteínas sanguíneas, factores de coagulación, albuminas, globulinas y aminoácidos. El Hígado en su función endocrina está relacionado con el crecimiento fetal PANCREAS El páncreas se forma por dos esbozos que se originan en el revestimiento endodérmico del duodeno Mientras que el esbozo pancreático dorsal está situado en el mesenterio dorsal, el esbozo pancreático ventral guarda íntima relación con el conducto colédoco. Cuando el duodeno efectúa su rotación hacia la derecha y toma forma de C, el esbozo pancreático ventral se desplaza dorsalmente, de manera parecida al desplazamiento de la desembocadura del colédoco Por último, el esbozo ventral se sitúa inmediatamente por debajo y detrás del esbozo dorsal. Más tarde se fusionan el parénquima y el sistema de conductos de los esbozos pancreáticos dorsal y Ventral. El esbozo ventral forma el páncreas menor o apófisis unciforme del páncreas y la porción inferior de la cabeza pancreática. El resto de la glándula deriva del esbozo dorsal. La porción distal del conducto pancreático dorsal y la totalidad del conducto pancreático ventral forman el conducto pancreático principal (de Wirsung) Los islotes pancreáticos (de Langerhans) se desarrollan a partir del tejido pancreático Parenquimatoso en el tercer mes de la vida intrauterina y se hallan dispersos en la glándula. La secreción de insulina comienza aproximadamente en el quinto mes. También a partir de las células parenquimatosas se desarrollan las células que secretan glucagón y somatostatina. La hoja esplácnica de mesodermo que rodea a los esbozos pancreáticos forma el tejido conectivo de la glándula Sus hormonas son Medibles entre las 8 a 10 semanas La glucosa constituye el sustrato energético más importante del feto. Gran parte de la energía que el feto precisa para su desarrollo y crecimiento la obtiene a partir de ella. En algunos órganos, como el cerebro, en condiciones normales, prácticamente toda su energía se produce en la combustión aerobia de la glucosa. Sin embargo, en otros órganos, una parte importante de la energía procede de otros sustratos distintos de la glucosa, que pueden ser transformados en glucosa. Entre estos sustratos, los aminoácidos ocupan un lugar preferente
- 5. GÓNADAS El testículo inicia su diferenciación sexual a la semana 7, y en fase muy precoz del desarrollo es capaz de producir testosterona, que es muy probablemente la inductora del tracto genital en sentido masculino. El ovario se diferencia más tardíamente que el testículo, y su capacidad funcional en la vida fetal es muy reducida, produciendo progesterona PLACENTA La placenta sintetiza hormonas específicas como el lactógeno placentario (LP) y la gonadotropina coriónica (HGC) y además duplica la síntesis de otras producidas por la madre y el feto. El sincitio fabrica esteroides y hormonas proteicas y después de la 8va. semana es la glándula endocrina feto- materna más activa. La placenta Regula el funcionamiento de las glándulas fetales antes de las 20 semanas. Secreta una gran variedad de hormonas y factores de crecimiento. Permite el paso de hormonas maternas. Pasan libremente: Las Catecolaminas y las hormonas esteroideas. Pasan con limitaciones: Las Tiroideas. No pasan: La insulina, Somatotrópicas y Paratiroidea. Todas las glándulas se desarrollan de brotes epiteliales circundados de mesénquima, entre los que se establece una interacción inducción- diferenciación. La placenta juega un rol primordial como reguladora de la función endocrina fetal durante el primer trimestre, cuando aún en el feto no hay secreciones hormonales efectivas, alrededor de la 20 semana con la aparición del eje hipotálamo hipofisario se sustituye la función endocrina placentaria por la fetal. Alrededor de la semana 12, se inicia la secreción hormonal fetal. BIBLIOGRAFÍA 1Keith L. Moore T.V.N. Persaund. Mark G.Torchia Embriología Clínica. 9na. Ed. ELSEVIER España 2013. 2 Langman Embriología Medica T. W: Salder Ed Wolters Kluwer Health 12 Edición 2012 3 Materiales del curso de Embriología II del INSTITUTO SUPERIOR DE CIENCIAS MÉDICAS DE LA HABANA Y ESCUELA LATINOAMERICANA DE MEDICINA. Dra. María Cristina González Horta 4 NEUROENDOCRINOLOGÍA DELEMBARAZO Y PARTO www.webfisio.es/fisiologia/fm2_seminarios/emb_parto.doc 5 Pr. Tuchmann – Duplessis EMBRIOLOGIA CUADERNOS PRACTICOS. Toray – Masson.
