Hematuria: causas, características y estudio
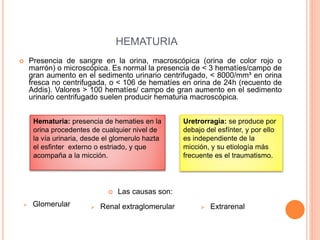
- 1. HEMATURIA Presencia de sangre en la orina, macroscópica (orina de color rojo o marrón) o microscópica. Es normal la presencia de < 3 hematíes/campo de gran aumento en el sedimento urinario centrifugado, < 8000/mm³ en orina fresca no centrifugada, o < 106 de hematíes en orina de 24h (recuento de Addis). Valores > 100 hematíes/ campo de gran aumento en el sedimento urinario centrifugado suelen producir hematuria macroscópica. Hematuria: presencia de hematies en la orina procedentes de cualquier nivel de la vía urinaria, desde el glomerulo hazta el esfinter externo o estriado, y que acompaña a la micción. Uretrorragia: se produce por debajo del esfínter, y por ello es independiente de la micción, y su etiología más frecuente es el traumatismo. Glomerular Renal extraglomerular Extrarenal Las causas son:
- 2. Renal extraglomerular Vascular Hipertensión maligna, necrosis papilar, Sx de dolor lumbar y hematuria, malformación arteriovenosa, enfermedad ateroembólica Metabólica Hipercalciuria, hiperuicosuria. Suele producirse en jóvenes. Hay historia familiar de litiasis. Ante una hematuria no diagnosticada debe realizarce un estudio metabólico Familiar Enfermedad del riñón poliquistico y riñón esponjoso medular. Hay antecedentes familiares de enfermedad renal Infección Pielonefritis; tuberculosis renal Tumor Hipernefroma. Motivo de consulta en el 30% de los casos Glomerular Glomerulonefritis 1aria Nefropatía IgA, glomerulonefritis posinfecciosa, GN membranoproliferativa, glomeruloesclerosis focal y segmentaria, GN rapidamente progresica, GN membranosa, cambios mínimos del adulto Glomerulonefritis 2aria Nefritis lúpica, vasculitis, crioglobulinemia mixta esencial, Sx hemolítico urémico, purpura trombótica tramboocitopénica, Sx de Goodpasture, púrpura de Schoenlein-Henoch Familiar Hematuria familiar benigna, Sx de Alport, enfermedad de Fabry, Sx de uña rótula
- 3. CARACTERÍSTICAS DE LA HEMATURIA SEGÚN SU ORIGEN Glomerular De la vía urinaria Hematuria macroscópica + +++ Coágulos - +++ No uniforme - +++ Cilindros hemáticos +++ - Proteinuria +++ - Hematíes dismórficos +++ - Sx irritativo vesical - +++ Dolor - +++ Urografía normal Anormal
- 4. HEMATURIA Hematuria que se origina en lesiones glomerulares o tubulointersticiales sin destrucción del parénquima se caracterizan por ser de color pardo y presentar proteinuria (100- 300 mg/24h), cilindros heméticos, importante dsimorfia eritrocitaria (80%) y carecer de coágulos, ya que al circular los hematíes por la nefrona son traumatizados mecánicamente, deformados en forma de pera, o espeiculados y rotos; además están expuestos a la acidez de la orina, que induce la transformación de la hb en la hematina y la transformación de cilindros hemoglobínicos y eritrocitarios. Hematuria q se origina en las vías urinarias: presencia de coágulos de aspecto vermicular (lombriz o gusano) suelen ser debidos a coagulación de sangre dentro del uréter por sangrado del parénquima reanal, de la pelvis o del mismo uréter; si el origen es vesical o próstático, serán aplanados o irregularmente redondeados y grumosos. Hematurias iniciales: suelen deberse a patología uretral, prostática o del cuello vesical Hematurias terminales: a patología vesical Hematurias totales: origen habitula es en patología suprevesical (renal o ureteral) Hematuria intensa: origen en cualquier nivel del aparato urinario. La asociación de otros sintomas (cólico renoureteral, sintomas miccionales) pueden ser de gran ayuda en la localización del origen del sangrado
- 5. ANAMNESIS Valorar la edad (en los niños lo mas frecuente son la glomerulonefritis y pielonefritis; en adultos la litiasis y en >50 patología tumoral y prostática) Antecedentes familiares (enfermedad de Alport, poliquistosis renal, enfermedad de la membrana basal adelgazada) y factores epidemiológicos de riesgos para tumores urológicos Preguntar si hay existencia de disuria ( infección urinaria, prostatitis), hematuria y dolor lumbar unilateral (litiasis, hidronefrosis, Sx lumbalgia – hematuria, embolismo renal por fibrilación auricular, trombosis renal aguda), hematuria macroscopica indolora (neoplasias), de edemas e hipertensión (Sx nefrítico), de Sx constitucional (infección, tb, infección por VIH, neoplasia, colagenosis, vascullitis), de púrpura (Schönlein – Henoch, ciroglobulinemia), de artralgias (colagenosis, vasculitis), sordera (Sx de Alport), faringoamigdalitis o infección de las vías respiratorias recientes (glomerulonefritis aguda), relación con el ejercicio (hematuria posesfuerzo) y fármacos causantes de hematurias (antiagregantes, anticoagulantes, anticonceptivos orales – Sx lumbalgia – hematuria-; ciclofosfamida, danazol o mitotane-cistitis hemorrágica-; vitamian D, acetazolamida, triamterene –nefrolitiasis-; penicilinas, cefalosporinas, fenitoína, sulfamidas, AINE, rifampicina –nefritis interscticial alérgica-) Se debe interrogar acerca de los datos referentes a la hematuria: evolución, características macroscópicas, sintomatología urológica y/o sistémica añadida, y si la aparición es esporádica o habitual
- 6. EXPLORACIÓN FÍSICA Valorar existencia de HTA (enfermedades renales primitivas) Examinar piel (coagulopatías y vasculitis: esquimosis, petequias, exantema, púrpura; angiuoqueratomas en el enfermedad de Fabry), los ojos (anomalías corneales o del cristalino en el Sx de Alport, fondo de ojo), ritmo cardíaco (embolismo renal por fibrilación auricular), y valorar la existencia de soplos cardiacos (endocarditis), de soplo abdominal – lumbar (fístula arteriovenosa renal), o de globo vesical (obstrucción uretral), y a realizar un tacto rectal (prostatits, HPB, neoplasia) y examinar el meato uretral (uretritis, úlcera del meato) Signos extraurinarios
- 7. PSEUDOHEMATURIA Pigmentos exógenos • Fenitoína, laxants, rifampicina y algunas sulfamidas, nitrofurantoína, salicilatos, cloroquina y alimentos (remolachas, mora) Pigmentos endógenos • Mioglobinuria qu ocurre en procesos con destrucción muscular intensa como traumatismos graves • Hemoglobinuria • eliminación de fármacos o sus metabolitos por orina: laxantes, fenotiazinas, sulfamidas, nitrofurantoína
- 8. TÉCNICAS DE CONFIRMACIÓN DE HEMATURIA REAL Tiras reactivas: detectan hb intraeritrocitaria. Es positivo cuando hay >5 eritrocitos por campo. Poco específica Sedimento urinario: distingue la hematuria de la hemoglobinuria y mioglobinuria. Positivo cuando hay >3 hematíes por campo en el sedimento centrifugado Recuento de Addis: estiamción cuantitativa de excreción cel urinaria en 24h. Positivo >1millon de hematies en 24h. Recuento directo: metodo cuantitativo. Es patológico >8 mil hematíes/ml en orina fresca no centrifugada
- 9. PRUEBAS DE LABORATORIO Análisis elemental y sedimento de urinario: diferencia causas renales y posrenales Microscópico: diferencia enfermedad medica renal de una patología urológica Hemograma y estudio de coagulación: distingue la hematuria anemizante Estudio de coagulación y cifra de plaquetas: orienta la existencia de una diátesis hemorrágica Bioquímica general: evalúa función renal Orina de 24h: cuantifica el aclaramiento de creatinina y proteinuria Cultivo de orina: valora la existencia de infección, agente causal y antibiograma Citología de orina: en sospecha de tumor de la vía renal o vesical En el paciente con hemoptisis descartar Sx de Goodpasture y otras causas como Sx pulmón riñón, etc
- 10. PRUEBAS DE IMAGEN Radiografía del tórax: valora presencia de lesiones pulmonares q pueden cursar con Sx pulmón-riñón, lesiones sugestivas de tb, o nódulos pulmonares múltiples en el contexto de uan neoplasia renal o de una enf. de Wegener Radiología simple de abdomen: valora forma y tamaño de las siluetas renales, y la presencia de imágenes radioopacas sospechosas de litiasis Urografía iv: útil en estudio de hematuria Ecografía urológica: Valora presencia de hidronefrosis, morfología y tamaño de los riñones, presencia de lesiones intravesicales y valoración morfológica de la próstata TC con contraste: permite estudio morfofuncional tomográfico del aparato urinario Pielografía anterógrada (PA) y retrógrada (UPR): solo se indican si existen dudas sobre alguna lesión ocupante y se necesita mejorar la imagen de la vía urinaria, o cuando las cifras de creatinina en sangre son elevadas y esta contraindicado el empleo de contrastes yodados iv. Muestra quistes renales o cálculos radiopacos Citoscopía: se realiza cuando se sospecha una causa de sangrado de origen vesical o prostático y existen dudas tras la realización de una prueba no invasiva Ureterorrenoscopía: cuando el Dx por otras técnicas ha sido imposible y existe una alta sospecha de existencia de tumor de vías. Se realiza como tto de litiasis ureteral pelviana y lumbar y raramente como tto conservador de tumor de vías Biopsia de próstata por vía transrectal con control ecográfico, biopsia endoscópica vejiga o biopsia renal (enf del parénquima renal, sospecha de lesión renal con malignidad)
- 11. MANEJO TERAPÉUTICO o Hematurias graves: comprobar si el pacte esta hemodinámicamente estable (PA, FC y hemograma). Según estos parámetros e distinguen 2 grupos de pctes: 1. Hematuria inestable (anemizante) Causas: cancer vesical y cistitis hemorrágica por quimioterapia (ciclofosfamida) o radioterapia. Se estabiliza al pcte mediante la infusión de coloides o cristaloides y/o de concentrados de hematíes, se debe realizar sondaje del pacte mediante uan sonda de 3 vías de gran calibre (20-24 french), lavado manual con extracción de coágulos y posterior lavado vesical continuo. Si persiste se plantea otras medidas: resección transuretral hemostática, instilación vesical de sustancias (albúmina al 1%, nitrato de plata al 1%-2%, PGE2, o F2, formalina al 1%-4%), la embolización o la ligadura de las arterias hipogástricas, o la derivación urinaria, con o sin cistectomía asociada. Si la hematuria se origina en el aparato urinario sup, se puede optar por maniobras terapéuticas agresivas como embolización de la arteria renal, o nefrectomía total o parcial cuando la hematuria no se consigue controlar 2. Hematuria estable (no anemizante): si la hematuria produce obstrucción por coágulos se ingresará al pacte y se colocará una sonda vesical y se ingresará al pcte y se colocará una sonda vesical y se realizará un lavado vesical continuo
- 12. SX NEFRITICO Tríada: hematuria, edemas e HTA. Por lo gral se acompaña de oliguria e insuficiencia renal, y es frecuente el hallazgo de proteinuria moderada Se la a asociado habitualmente a la glomerulonefritis aguda CAUSAS MAS FRECUENTES ASOCIADAS AL SX NEFRÍTICO GN posinfecciosa GN 1arias Enf. vascular renales Faringoamigalitis, endocarditis, derivación del SNC por hidrocefalia, meningitis, neumonía y otras como brucelosis o fiebre tifoidea GN extracapilar GN membranoproliferativa Nefropatía IgA GN mesangial Microangiopáticas: púrpura trombótica trombocitopénica y Sx hemolítico urémico Enfermedad por émbolos de colesterol Trombosis arterial o venosa renal
- 13. CAUSAS MAS FRECUENTES ASOCIADAS AL SX NEFRÍTICO Enf. sistémicas Miscelánea Colagenosis Vasculitis: PAN, Wegener, Churg- Strauss Púrpura de Schónlein-Henoch crioglobulinemia Nefritis tubulointersticial alérgica Radioterapia o quimioterapia EVALUACIÓN DE UN PACIENTE Realizar una historia clínica adecuada haciendo enfasis en lso procesos infecciosos previos, antecedentes familiares o personales con nefropatía y la administración de fármacos. Investigar el aspecto (color cocacola o coñac) y la cantidad de orina emitida Exploración física: presencia y distribución de edema, las cifras de la presion arterial, presencia de datos de insuficiencai cardiaca y laobservacion de posibles lesiones cutáneas
- 14. EVALUACIÓN DE UN PACIENTE Realizar una historia clínica adecuada haciendo énfasis en los procesos infecciosos previos, antecedentes familiares o personales con nefropatía y la administración de fármacos. Investigar el aspecto (color coca cola o coñac) y la cantidad de orina emitida Exploración física: presencia y distribución de edema, las cifras de la presión arterial, presencia de datos de insuficiencia cardiaca y la observación de posibles lesiones cutáneas
- 15. EXAMENES COMPLEMENTARIOS Electrólitos en sangre Nitrógeno ureico en sangre (BUN) Creatinina en sangre Depuración de la creatinina Examen de potasio Proteína en orina Análisis de orina Color y apariencia de la orina Una biopsia renal revelará inflamación de los glomérulos, lo cual podría indicar la causa del trastorno. Los exámenes para encontrar la causa del síndrome nefrítico agudo pueden ser: Título de AAN (lupus) Anticuerpo antimembrana basal glomerular Anticuerpos anticitoplásmicos de neutrófilos para vasculitis (AACN) Hemocultivo Cultivo de la garganta o de la piel Complemento sérico (C3 y C4)
- 16. TRATAMIENTO El objetivo del tratamiento es reducir la inflamación del riñón y controlar la hipertensión arterial. Es posible que deba quedarse hospitalizado para el diagnóstico y tratamiento. El tratamiento puede incluir antibióticos u otros medicamentos o terapias. El médico puede recomendar reposo en cama y es posible que necesite restringir la sal, los líquidos y el potasio en la alimentación. El médico puede recetar medicamentos para controlar la hipertensión arterial. Los corticosteroides u otros antinflamatorios se pueden utilizar para reducir la inflamación. Es posible que también necesite otros tratamientos para la insuficiencia renal aguda
- 17. HEMATURIA POR NEFROPATÍA MÉDICA Glomerulonefritis posinfecciosa Gérmenes mas frecuentes: streptococos del grupo A, bacterias, virus, hongos parásitos y rickettsias Suelen tener el antecedente de una infección Las infecciones mas comunes afectan la faringe (1–2 semanas) y la piel (3-6 semanas) La hematuria es el hallazgo mas frecuente y en la mitad de los casos es macroscópica La hipertensión arterial aparece habitualmente con la hematuria, y es consecuencia de la retención hidrosalina originada por la afectación glomerular El edema producto de la retención hidrosalina, tiene una distribución en cara, párpados y extremidades, y es de predominio matutino
- 18. Bioquímica Destaca la activación del complemento, con descensos de C3 y mas discretos de C4, estos valores se normalizan a medida que se resuelve el cuadro Proteinuria por lo gral no selectiva con valores inferiores de 1-2g/24h Oliguria y la insuficiencia renal presentes en casi todos los pacientes (no indican mal pronóstico) o Pronóstico Bueno en niños , y la mortalidad es inferios al 1% Ancianos: mortalidad alta El tratamiento apropiado de la infeccion desencadenante y el control estricto de las manifestaciones del Sx nefrítico (sobrecarga de volumen, HTA, insuficiencai cardiaca) son als bases de control de esta enfermedad
- 19. NEFROPATÍA IGA Es la GN primitiva mas frecuente en nuestro medio. CC: brotes de hematuria macroscópica recurrente, que se asocian con frecuencia a infecciones de las vías respiratorias altas En ocasiones la enfermedad evoluciona a insuficiencia renal aguda o subaguda, qu pueden coincidir con brotes de macrohematuria Frecuente la HTA Pronóstico: Bueno en niños ya que solo el 1% desarrola insuficiencia renal tras más de 10 años de evolución
- 20. Tratamiento: Ensayos ocn esteroides, ciclofosfamida o ciclosporina no hanmostrado resultados concluyentes, por lo que no parece aconsjable usarlo. o Medidas conservadoras: Dieta, control de la HTA constituye la actitud mas aconsejable en la mayoría de los casos. Cuando se instaura una proteinuria significativa (>1g/24h), los inhibidores de la ECA pueden reducir su cuantía y pueden retrasar de manera significativa la evolución hacia la insuficiencia renal
- 21. ENFERMEDAD POR MEMBRANA BASAL FINA Causa mas frecuente de sangrado de origen glomerular El fenotipo clínico o histológico es diverso, si bien la mayoría cursa con microhematuria crónica, con frecuencia asociada a HTA en la edad adulta. Un 15% presentan proteinuria significativa, que suele asociarse con lesiones de glomeruloesclerosis focal y segmentaria, y puede llegar a ser de rango nefrótico e incluso cursar con insuficiencia renal. Parece ser genéticamente heterogénea yno tan benigna como antes se creía. Se cree que muchos casos podrían representar estados de portador de un Sx de Alport autosómico recesivo
- 22. SX DE ALPORT (ENF HEREDITARIA CON AFECTACIÓN DE LA MEMB BASAL GLOMERULAR) Cursa con hematuria, proteinuria, sordera neurosensorial, insuficiencia renal, y alteraciones oculares (lenticono anterior, cataratas precoces, erosiones corneales recurrentes y manchas amarillas retinianas) Es la causa de insuficiencia renal en el 1%-2% de los enfermos en diálisis Los hombres presentan de forma florida la enfermedad, con hematuria desde la infancia, proteinuria hazta Sx nefrótico e insuficiencia renal progresiva, mientras que las mujeres osn portadoras ysuelem presentar solo hematuria
- 23. DIAGNÓSTICO Al microscopio optico: el riñón presenta proliferación mesangial, engrosamiento de la pared capilar y areas de glomeruloesclerosis segmentaria y focal, con celulas espumosas. Dx por microscopio electrónico: MB glomerulares engrosadas con desdoblamiento de lámina densa y zonas claras con gránulos electrodensos Dx molecular: análisis de ligamiento q detecta el cromosoma responsable estudiando marcadores genéticos Tratamiento: Transplante renal. Algunos enfermos del 3-5% como carecen de algunos antígenos de la MBG, al implantarles un riñón que sí lso tienen, desarrollan una GN rápidamente progresiva desencadenada por anticuerpos (generalmente anti alfa 3) y con ello la perdida del injerto HEMATURIA BENIGNA FAMILIAR Se observa adelgazamiento difuso de la MBG en el micorscopico electrónico, lo que hace difícil a veces diferenciarlos del Alport precoz.
- 24. HEMATURIA DE CAUSA INFECCIOSA: ESQUISTOSOMIASIS – SX DE KATAYAMA Sx febril que parece de 4-8 semanas de la infección , acompañado de adenopatías y eosinofilia marcada Parasitosis producida por Schistosoma spp cuyas especies mas importantes son: S. Haematobium afectación del tracto urinario con disuria y hematuria terminal S. Intercalatum afectación colónica, habitualmente asintomática S. Japonicum genera colitis, lesiones colónicas (fibrosis, estenosis) y hepatoesplenicas (fibrosis portal) S. Mansoni produce fiebre, afectación renal, cardiaca y neurológica
- 25. DIAGNÓSTICO Examen de sedimento urinario o muestras de orina filtrada (S. haematobium) y examen de heces tras concentración (en el resto de especies) En infecciones por S haematobium la radiografía puede mostrar la presencia de calcificaciones vesicales en <<granos de arroz>>. Puede ser útil el examen histológico de la biopsia rectal o hepática Tratamiento: Praziquantel (Biltricide ® comp. 600mg, 20 mg/kg/12 durante 1 día y se recomienda repetir el tto al cabo de 1-2meses para destruir las formas no adultas
- 26. HEMATURIA DE ORIGEN NEOPLÁSICO: CÁNCER DE VEJIGA Es la 2da neoplasia en frecuencia entre los tumores genitourinarios tras el cáncer de próstata. Corresponde a un 3%de causas de mortalidad, entre las causas tenemos: Exposición a anilinas (benzidina y 2 naftilamina) Ciclofosfamida Radiación Infecciones urinarias crónicas Ingesta de grandes dosis de fanacetina CC: silente
- 27. SISTEMA DE CLASIFICACIÓN POR ETAPAS TNM DEL AJCC PARA EL CÁNCER DE VEJIGA Categorías T del cáncer de vejiga La categoría T describe el tumor principal. TX: no se puede evaluar el tumor principal debido a falta de información. T0: no hay evidencia de un tumor primario. Ta: carcinoma papilar no invasivo. Tis: carcinoma plano no invasivo (carcinoma plano in situ o CIS). T1: el tumor creció desde la capa de células que cubre la vejiga hasta el tejido conectivo que se encuentra debajo. No ha crecido en la capa muscular de la vejiga. T2: el tumor ha crecido en la capa muscular. T2a: el tumor ha crecido sólo en la mitad interna de la capa muscular. T2b: el tumor ha crecido en la mitad exterior de la capa muscular. T3: el tumor ha crecido a través de la capa muscular de la vejiga y en la capa del tejido adiposo que la circunda. T3a: la propagación al tejido adiposo sólo se puede ver usando un microscopio. T3b: la propagación hacia el tejido adiposo es lo suficientemente grande como para verse a través de estudios por imágenes o que el cirujano lo vea o lo palpe. T4: el tumor se ha propagado fuera del tejido adiposo y en los órganos o estructuras cercanos. Pudo haber crecido en cualquiera de las siguientes áreas: el estroma (tejido principal) de la próstata, las vesículas seminales, el útero, la vagina, la pared pélvica o la pared abdominal. T4a: el tumor se ha propagado al estroma de la próstata (en los hombres) o al útero, la vagina o a ambos (en las mujeres). T4b: el tumor se ha propagado a la pared pélvica o a la pared abdominal. El cáncer de vejiga a veces puede afectar muchas áreas de la vejiga al mismo tiempo. Si se encuentran más de un tumor, se añade la letra “m” a la categoría T apropiada.
- 28. Categorías N de cáncer de vejiga La categoría N describe sólo la propagación a los ganglios linfáticos cercanos a la vejiga (en la pelvis verdadera) y aquellos a lo largo del vaso sanguíneo llamado la arteria ilíaca primitiva. A estos ganglios linfáticos se les llama ganglios linfáticos regionales. Cualquier otro ganglio linfático se considera ganglio linfático distante. La propagación a los ganglios linfáticos se considera metástasis (descrito en la categoría M). Por lo general, se necesita hacer una cirugía para encontrar propagación a los ganglios linfáticos, ya que a menudo esto no se puede apreciar en estudios por imágenes. NX: no se pueden evaluar los ganglios linfáticos regionales debido a falta de información. N0: no hay propagación a los ganglios linfáticos regionales. N1: el cáncer se propagó a un solo ganglio linfático en la pelvis verdadera. N2: el cáncer se propagó a dos o más ganglios linfáticos en la pelvis verdadera. N3: el cáncer se propagó a los ganglios linfáticos que se encuentran a lo largo de la arteria ilíaca primitiva. Categorías M de cáncer de vejiga M0: no hay signos de propagación a distancia. M1: el cáncer se ha propagado a partes distantes del cuerpo. (Los lugares más comunes son los ganglios linfáticos distantes, los huesos, los pulmones y el hígado).
- 29. CLASIFICACION DEL CÁNCER DE VEJIGA POR ETAPAS DEL AJJC (AMERICAN JOINT COMITTEE ON CANCER) Etapa 0a (Ta, N0, M0) El cáncer es un carcinoma papilar no invasivo (Ta). Ha crecido hacia el centro hueco de la vejiga pero no ha crecido en el tejido conectivo ni en el músculo de la pared de la vejiga. No se ha propagado a los ganglios linfáticos ni a áreas distantes. Etapa 0is (Tis, N0, M0) El cáncer es un carcinoma plano no invasivo (Tis), también conocido como carcinoma plano in situ (CIS). El cáncer crece solamente en la capa interna del revestimiento de la vejiga. No ha crecido hacia la parte hueca de la vejiga y no ha invadido el tejido conectivo ni el músculo de la pared de la vejiga. No se ha propagado a los ganglios linfáticos ni a áreas distantes. Etapa I (T1, N0, M0) El cáncer ha crecido en la capa de tejido conectivo debajo de la capa que cubre la vejiga, pero no ha alcanzado la capa de músculo en la pared de la vejiga (T1). El cáncer no se propagó a los ganglios linfáticos ni a sitios distantes. Etapa II (T2a o T2b, N0, M0) El cáncer creció hacia la capa muscular gruesa de la pared de la vejiga, pero no ha traspasado completamente el músculo para llegar a la capa de tejido adiposo que rodea la vejiga (T2). El cáncer no se propagó a los ganglios linfáticos ni a sitios distantes. Etapa III (T3a, T3b, o T4a, N0, M0) El cáncer ha crecido hacia la capa de tejido adiposo que rodea la vejiga (T3a o T3b). Es posible que se haya propagado hacia la próstata, el útero o la vagina, pero no ha crecido hacia la pared pélvica o abdominal (T4a). El cáncer no se propagó a los ganglios linfáticos ni a sitios distantes. Etapa IV Aplica uno de los siguientes: T4b, N0, M0: el cáncer ha crecido a través de la pared de la vejiga y en la pared pélvica o abdominal (T4b). El cáncer no se propagó a los ganglios linfáticos ni a sitios distantes. Cualquier T, N1 a N3, M0: el cáncer se ha propagado a los ganglios linfáticos adyacentes (N1-N3), pero no a lugares distantes. Cualquier T, cualquier N, M1: el cáncer se ha propagado a ganglios linfáticos distantes o a lugares como el hígado, los pulmones o los huesos (M1).
- 30. CLASIFICACIÓN DEL TNM DEL CANCER DE VEJIGA
- 31. CLASIFICACIÓN DE JEWTT - MARSHALL
- 32. TRATAMIENTO DEL CANCER DE VEJIGA SEGÚN LA CLASIFICACIÓN DE JEWET-MARSRSHALL Y TNM BCG: bacilo de Calmette - Guérin