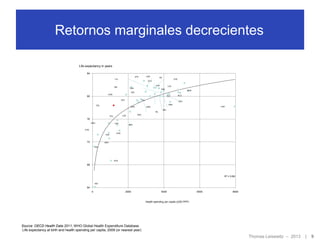
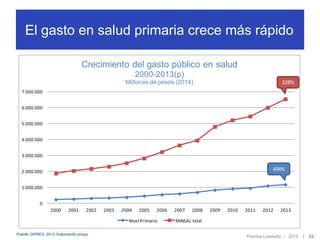
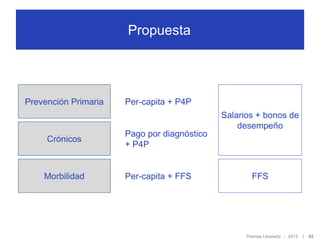
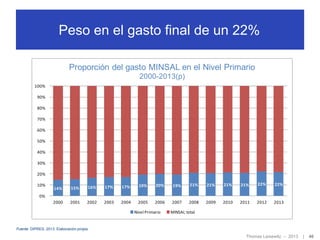
El documento discute el financiamiento de la atención primaria en Chile. En 3 oraciones o menos:
1) Examina los modelos de financiamiento de la atención primaria y propone definir objetivos claros sobre qué servicios financiar, así como mezclar mecanismos de pago como per cápita y por desempeño. 2) Sugiere incentivar la prevención a través de pago per cápita y por desempeño, mientras que la atención de morbilidad aguda podría financiarse con pago por prestación