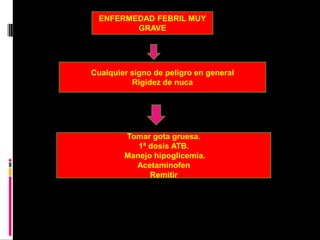
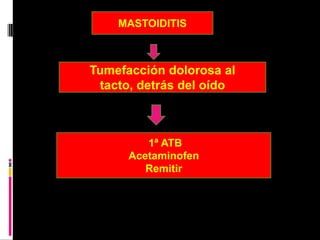
El documento describe la estrategia AIEPI (Atención Integrada a las Enfermedades Prevalentes de la Infancia), la cual enfoca la atención de salud de los menores de 5 años. AIEPI aborda los principales problemas de salud de los niños de manera integral mediante tres componentes: clínico, comunitario e institucional. El documento también provee cuadros de clasificación y tratamiento para diferentes condiciones como enfermedad grave, infección local, deshidratación y problemas nutricionales.