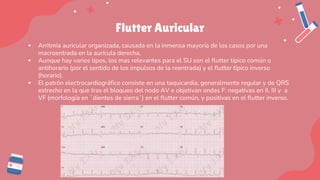
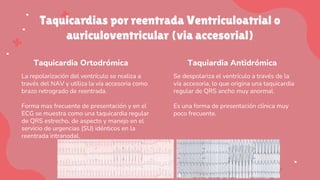
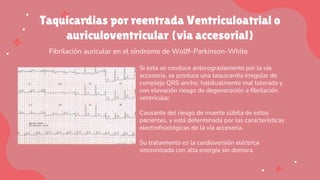
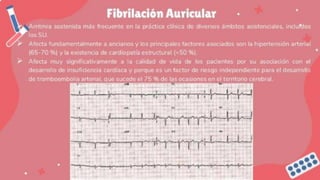
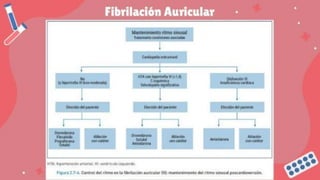
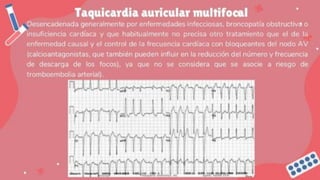
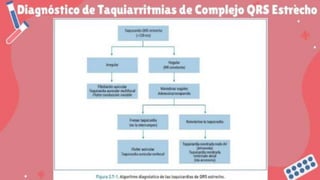
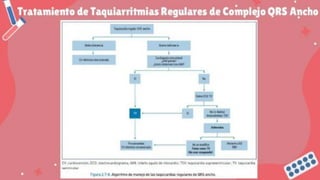
Este documento trata sobre las arritmias cardiacas. En 3 oraciones resume lo siguiente:
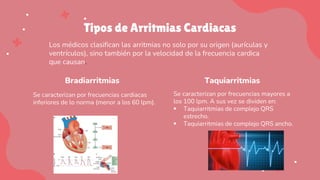
Las arritmias cardiacas son alteraciones en los impulsos eléctricos del corazón que pueden causar una frecuencia cardiaca anormalmente alta o baja. Se clasifican en bradiarritmias con frecuencia cardiaca baja y taquiarritmias con frecuencia alta, las cuales pueden originarse en las aurículas o los ventrículos. El documento describe varios tipos específicos de arritmias como la enfermedad del nodo sin