Incrustar presentación
Descargar para leer sin conexión








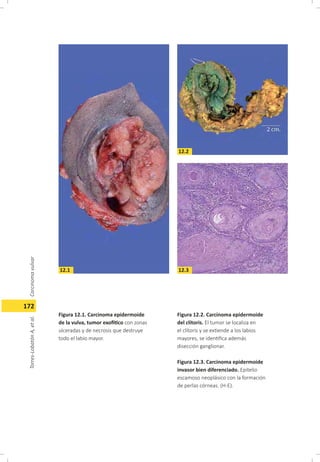
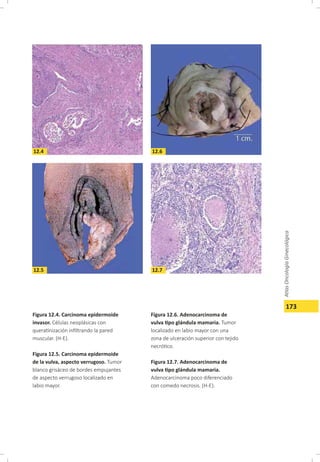
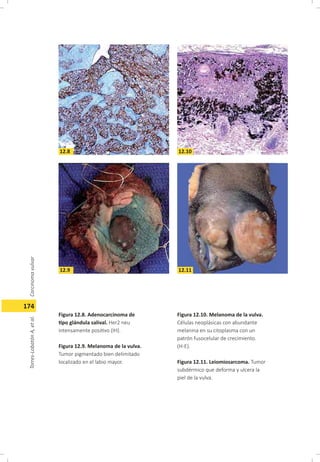
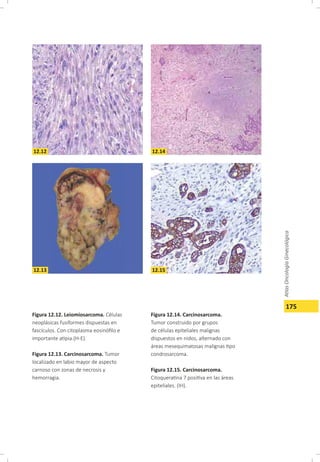
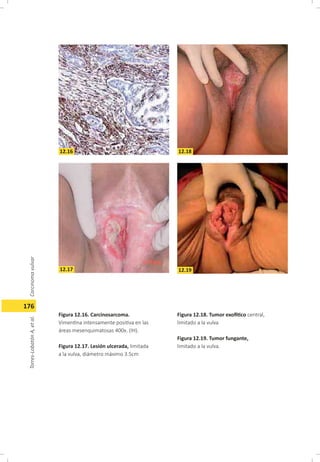
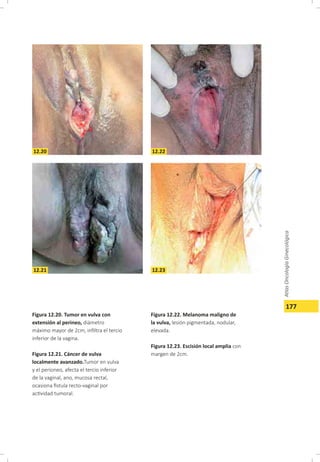
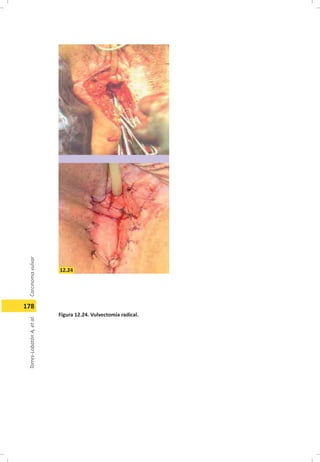

Este documento describe el carcinoma vulvar, incluyendo su definición, epidemiología, etiología, patología, patrones de diseminación, estadificación, características clínicas, diagnóstico y tratamiento. El carcinoma vulvar es una neoplasia relativamente rara que afecta principalmente a mujeres mayores de 65 años. Los factores de riesgo incluyen edad avanzada, tabaquismo, infecciones de transmisión sexual y diabetes. El tratamiento depende del estadio y generalmente involucra cirugía para estadios tempranos y














