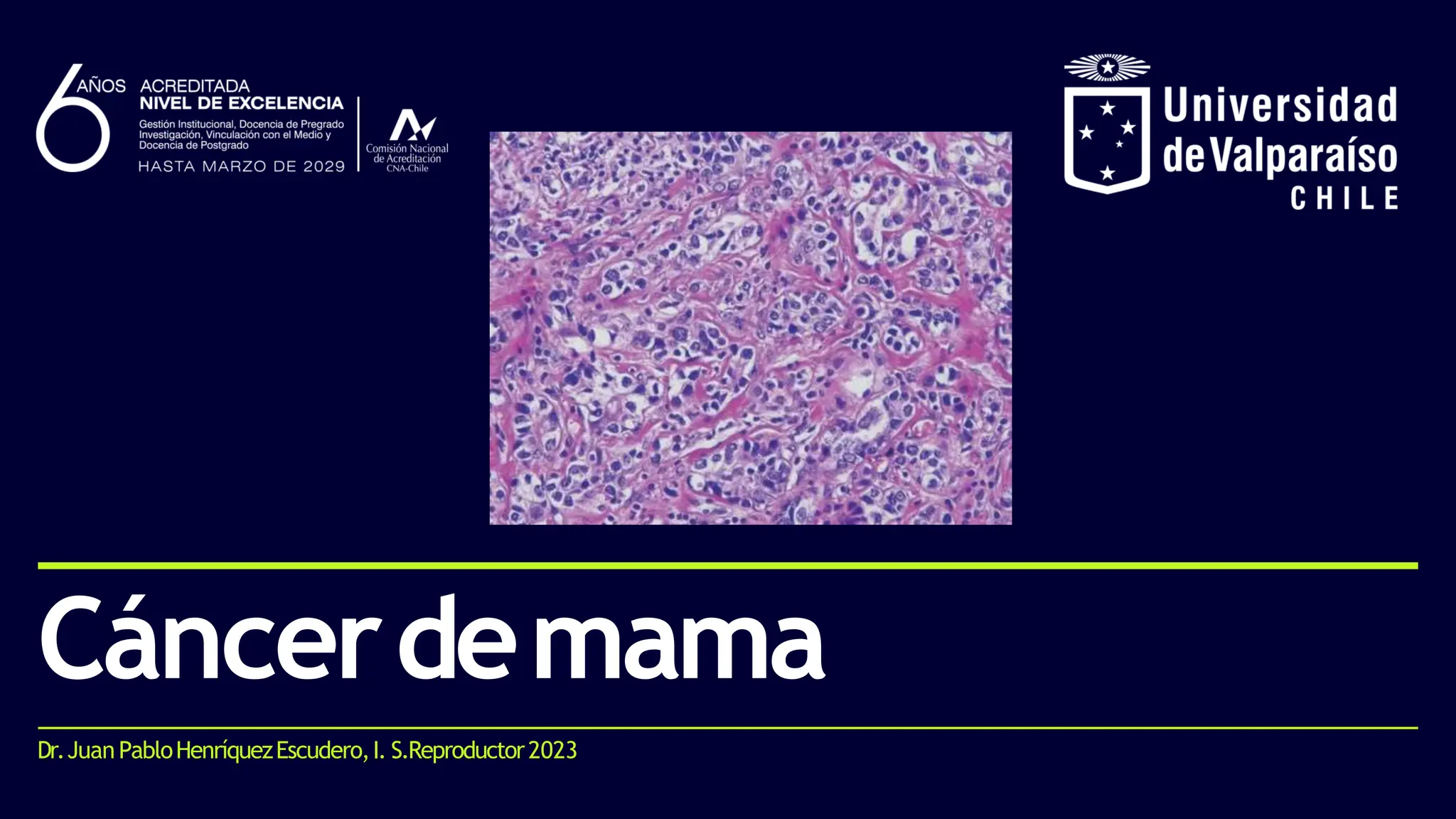
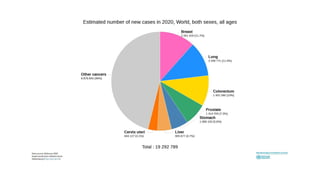
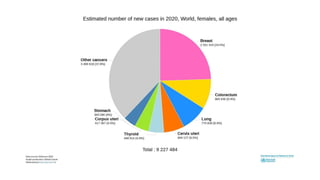
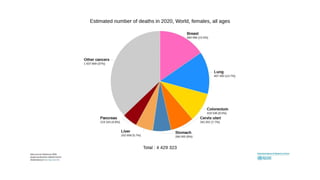
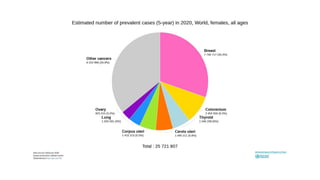
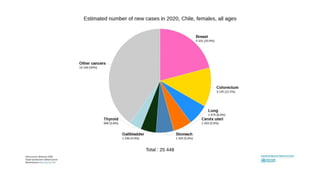
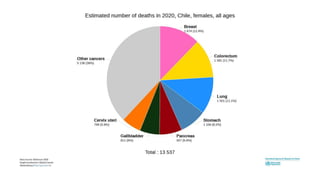
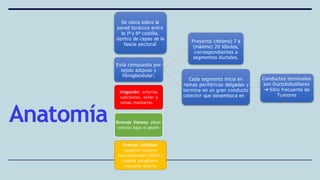
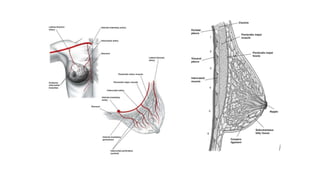
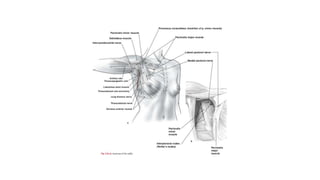
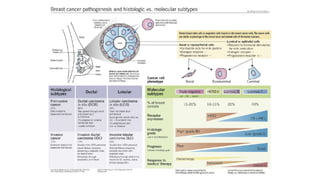
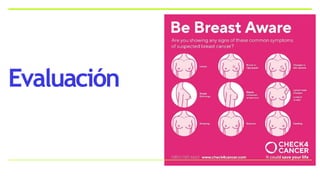
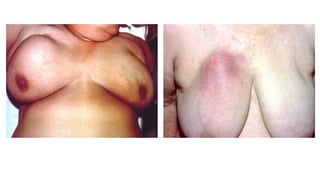
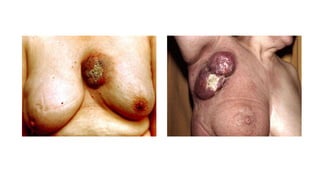
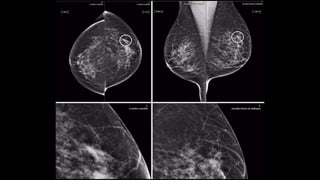
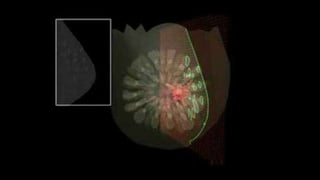
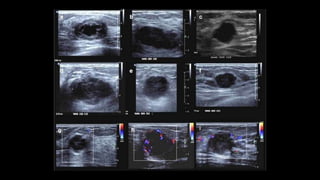
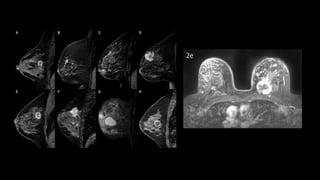
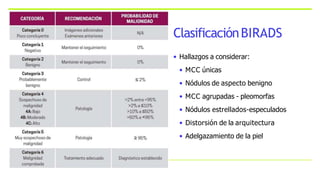
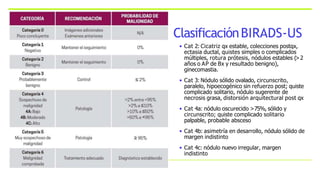
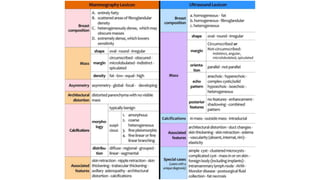
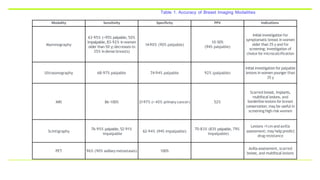
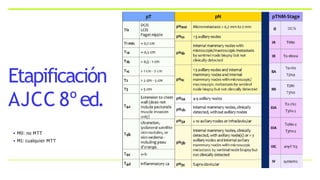
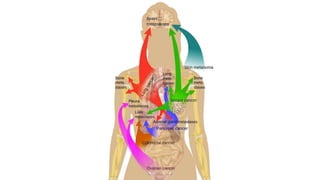
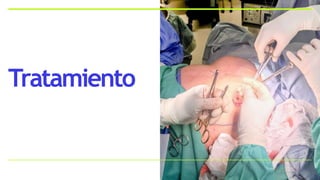
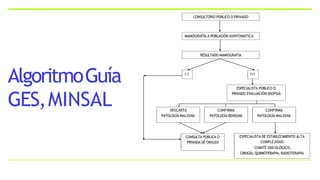
Este documento resume los aspectos clave del cáncer de mama, incluyendo: los factores de riesgo más comunes, las opciones de estudio e histopatología, y los tratamientos disponibles como cirugía, quimioterapia y radioterapia. También describe la epidemiología del cáncer de mama y su alta prevalencia, señalando la importancia del diagnóstico temprano a través de exámenes de detección.