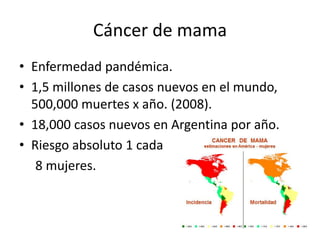
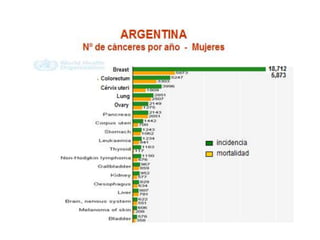
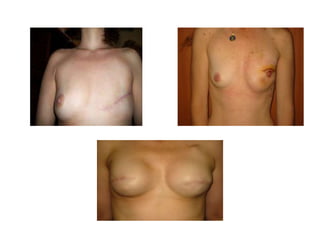
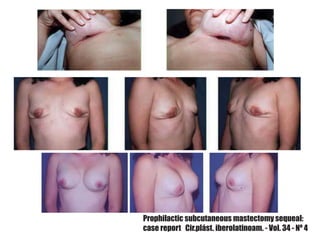
La mastectomía profiláctica reduce significativamente el riesgo de cáncer de mama en mujeres con alto riesgo genético. Estudios muestran una reducción de riesgo del 90-95% con mastectomía profiláctica bilateral en portadoras de mutaciones BRCA1/BRCA2. Sin embargo, también existe un impacto estético y psicológico, por lo que se requiere un asesoramiento genético multidisciplinario para que cada paciente tome una decisión informada.