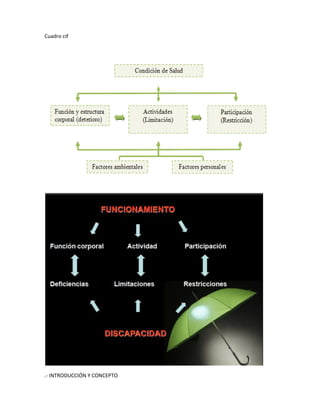
Este documento describe las causas y consecuencias de la inmovilidad en pacientes ancianos. La inmovilidad se define como la disminución de la capacidad para realizar las actividades de la vida diaria debido al deterioro de las funciones motoras. Las causas incluyen cambios fisiológicos del envejecimiento, enfermedades comunes como osteoartritis y accidentes cerebrovasculares, factores ambientales como barreras arquitectónicas y factores sociales como la soledad. Las complicaciones asociadas a la inmovilidad afectan al