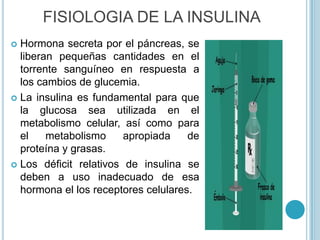
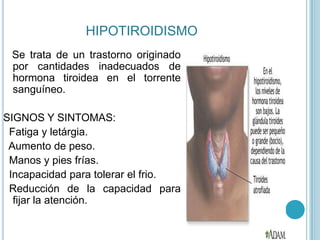
La insulina, hormonasecretada por el páncreas, es crucial para el metabolismo de la glucosa, proteínas y grasas, y su deficiencia puede provocar diabetes tipo I o II, cada una con síntomas y causas diferentes. El tratamiento para diabetes incluye una combinación de dieta equilibrada, ejercicio y medicamentos, incluyendo insulina para aquellos con diabetes tipo I. Las complicaciones de la diabetes abarcan desde problemas cardiovasculares hasta neuropatía y requieren un manejo cuidadoso para prevenir y tratar adecuadamente.