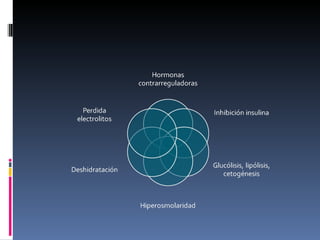
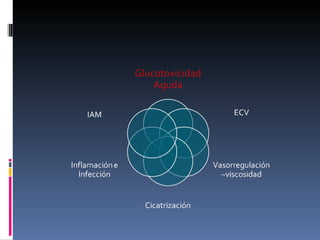
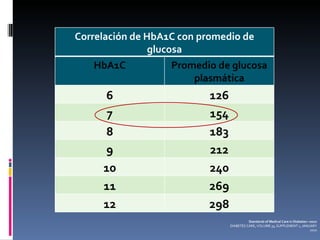
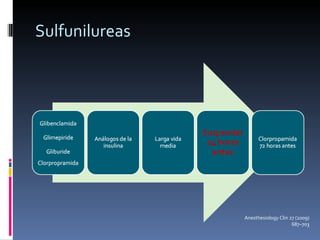
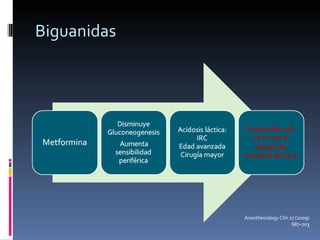
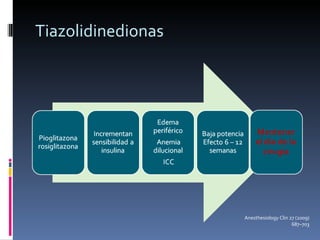
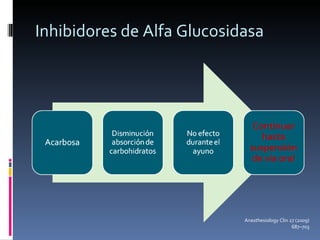
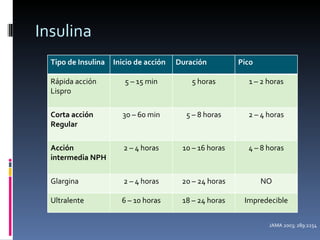
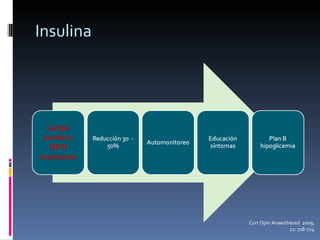
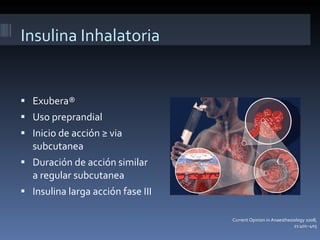
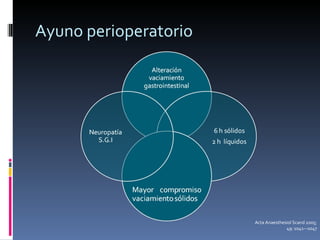
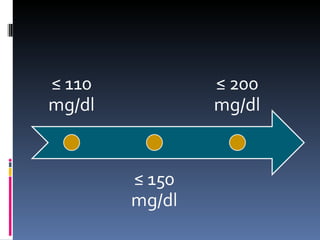
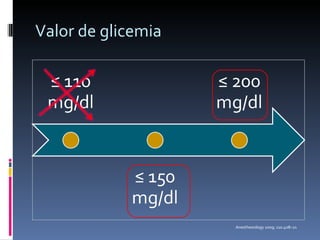
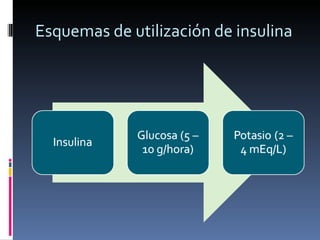
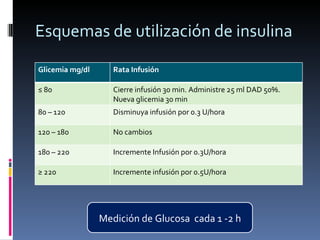
El documento presenta lineamientos para el manejo de pacientes diabéticos en el periodo perioperatorio. Resalta la importancia de controlar los niveles de glucosa entre 80-110 mg/dl para reducir complicaciones, aunque advierte sobre el riesgo de hipoglicemia. Propone esquemas de insulina intravenosa para cirugías mayores con monitoreo frecuente de glucosa, ajustando la tasa de infusión según los valores obtenidos. Concluye que se requiere un enfoque individualizado para cada paciente debido a la complej