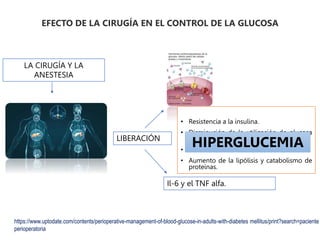
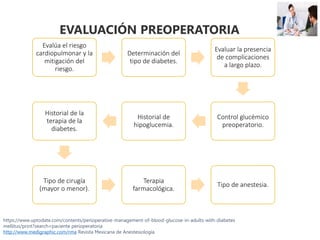
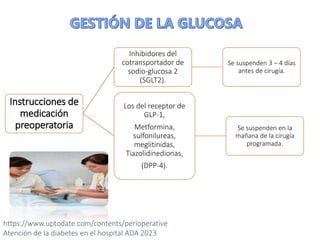
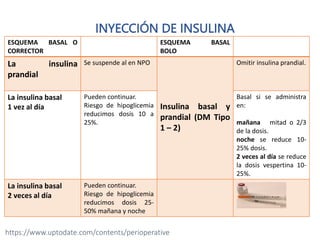
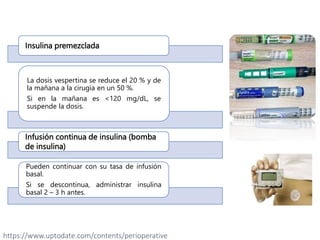
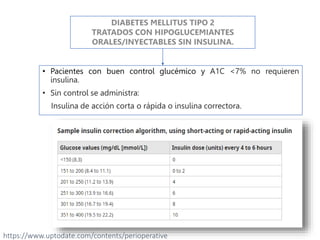
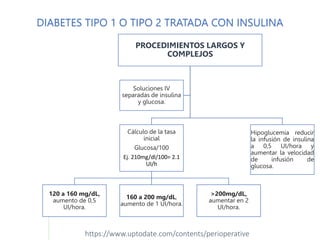
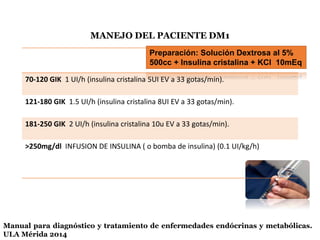
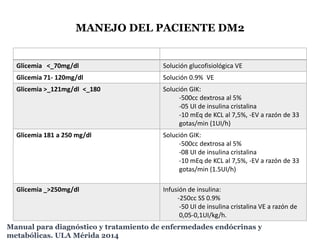
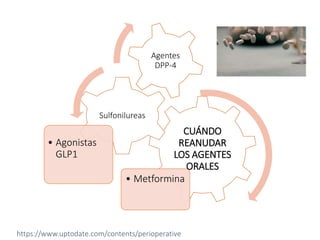
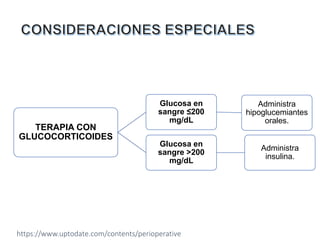
Este documento presenta las directrices para el manejo perioperatorio del paciente diabético. Resume los objetivos del control glucémico, las consideraciones para la evaluación preoperatoria, el manejo de la insulina y otros medicamentos para la diabetes durante el procedimiento quirúrgico y en el postoperatorio, así como las pautas específicas para diferentes tipos de cirugía y terapias.